低分子肝素钠+阿司匹林治疗复发性流产的临床应用价值
张惠彩 程银霞 王 静
(郑州市长江中医院妇产科 郑州 450000)
复发性流产是指孕妇于孕28周前出现2次以上自然流产。相关文献报道[1],复发性流产的发生率为3%~5%,其致病原因较为复杂,与遗传、感染、内分泌、凝血功能异常等多种因素密切相关,其中血栓前状态与复发性流产所致凝血、纤溶系统紊乱症状关联密切。血栓前状态发生包括获得性、遗传两种因素,其中获得性因素是由于磷脂抗体综合征疾病导致,遗传因素则主要是由于凝血、纤溶等基因突变引发[2]。早期临床多采用阿司匹林治疗,其可以抑制血小板活化、聚集,改善胎盘的血流状态,具有一定的疗效,但易产生不良反应。与阿司匹林治疗相比,低分子肝素钠在提高滋养细胞的发育和抗侵袭能力上优势较显著,且此药能够达到与阿司匹林相当的抗凝、抗血栓、抑制补体细胞活性作用。有研究发现[3],在复发性流产患者应用阿司匹林治疗期间联合低分子肝素钠,可以明显改善患者失调的激素水平以及凝血指标。为此,本研究选取本院产科于2018年2月~2020年7月期间收治的76例复发性流产患者作为研究对象,就复发性流产患者采用低分子肝素钠联合阿司匹林治疗的效果进行分析,旨在为临床复发性流产药物治疗提供建议,现报道如下。
1 资料与方法
1.1一般资料
选取2018年2月~2020年7月本院产科收治的复发性流产患者76例作为研究对象,采用数表分组法分为参照组和研究组各38例。参照组年龄20~36岁,平均年龄(28.15±3.18)岁;体质指数(BMI)17.6~27.0kg/m2,平均体质指数(BMI)(23.15±2.15)kg/m2;自然流产2~5次,平均自然流产(3.56±0.15)次;孕周6~11周,平均孕周(8.59±1.59)周。研究组年龄21~39岁,平均年龄(29.41±3.27)岁;BMI17.8~27.3kg/m2,平均BMI(23.78±2.29)kg/m2;自然流产2~6次,平均自然流产(3.76±0.26)次;孕周5~11周,平均孕周(8.42±1.28)周。研究已获得伦理委员会审核批准,患者签署知情同意书。采用统计学分析,证实组间资料(年龄、BMI、自然流产次数、孕周)比较差异无统计学意义(P>0.05),具有可比性。
1.2纳入标准和排除标准
纳入标准:在与同一性伴侣生活期间出现自然流产且流产次数≥2次;男方精液常规检查正常;生殖器官、内分泌激素(孕酮、甲状腺功能、胰岛素等)检查正常。
排除标准:合并重度血友病、白细胞减少、粒细胞缺乏症等血液系统疾病者;治疗前3个月接受过利伐沙班、阿哌沙班等抗凝药物治疗者;对低分子肝素钠、阿司匹林药物过敏者。
1.3治疗方法
患者入院后,确认其宫内妊娠,再给予其肌内注射人绒毛膜促性腺激素(HCG)、黄体酮。HCG:1000U/次,1次/d,持续肌内注射1~2周;黄体酮:20mg/次,1次/d,连续注射至妊娠10周。自妊娠第10周开始改为口服黄体酮胶囊、叶酸片、维生素E。黄体酮胶囊:100mg/次,2次/d,连续口服至妊娠12周;叶酸片:0.4mg/次,1次/d,连续口服至妊娠12周;维生素E:75mg/次,1次/d,连续口服至妊娠20周。
参照组给予阿司匹林治疗,方法:口服阿司匹林肠溶片,75mg/次,1次/d,持续口服治疗至妊娠20周,然后,再根据患者性激素水平以及血栓前状态指标调整阿司匹林给药剂量。
研究组在阿司匹林口服治疗基础上联合低分子肝素钠皮下注射治疗,阿司匹林用药方法参照参照组,低分子肝素钠治疗方法:注射点选择患者脐周皮下组织,5000IU/次,2次/d(每次给药间隔12h),治疗期间根据患者自身情况每隔5~6d复查肝肾功能、凝血功能、血小板计数等,若患者指标均正常者,则持续治疗至妊娠12周;若患者上述指标出现异常者,则应该酌情减少药物剂量或者停药,经治疗后保胎失败者则予以终止妊娠措施。
1.4观察指标
(1)比较两组激素水平,在治疗前后清晨采集患者空腹静脉血液2~5ml,将其静置1h后,放入离心机,3000r/min时速离心5min,后取上清液,采用自动检测仪器检测孕酮、雌二醇水平。
(2)比较两组凝血指标,在治疗前后清晨采集患者空腹静脉血液2~5ml,将其静置1h后,放入离心机,3000r/min时速离心5min,后取上清液,采用血凝分析仪器检测患者对比纤维蛋白原、血小板水平。
(3)比较两组妊娠结局,采用随访方式统计,随访至患者终止妊娠:B超检查显示胎儿发育良好,妊娠维持到胎儿足月生产或者出现早产但胎儿存活,代表保胎成功;治疗后,B超检查显示胎儿已停止发育或者出现自然流产现象,代表保胎失败。
(4)比较两组不良反应发生率,包括胃肠道反应、牙龈出血、瘀斑。
1.5统计学分析
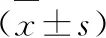
2 结果
2.1两组激素水平的比较
治疗前,两组孕酮、雌二醇水平的比较,差异无统计学意义(P>0.05);治疗后,研究组的孕酮、雌二醇水平均高于参照组(P<0.05),见表1。
2.2两组凝血指标水平的比较
治疗前两组的纤维蛋白原、血小板水平比较,差异无统计学意义(P>0.05);治疗后研究组的纤维蛋白原、血小板水平均优于参照组(P<0.05),见表2。
2.3比较两组妊娠结局
治疗后研究组的保胎成功率(84.21%)高于参照组(63.16%)(P<0.05),见表3。
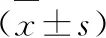
表1 两组激素水平对比

表2 两组凝血指标水平对比

表3 两组妊娠结局对比[n(%)]
2.4比较两组不良反应发生率
治疗后,研究组患者有1例胃肠道反应(2.63%),参照组患者有3例胃肠道反应(7.89%),2例牙龈出血(5.26%),1例瘀斑(2.63%),研究组的不良反应发生率(2.63%)低于参照组(15.78%)(χ2=3.93,P<0.05)。
3 讨论
复发性流产属于常见产科疾病,其中机体血液高凝状态是导致孕妇出现复发性流产的一种独立危险因素,据相关复发性流产患者血液流变学研究结果显示,随着此类患者血小板聚集度的不断增加,其血液循环会逐渐转为高凝状态,导致胎盘循环出现障碍,形成胎盘血管血栓,从而引起胎盘血液、营养成分灌注不良和胚胎供血不足现象发生,最终导致流产[4]。机体纤溶、凝血机制以及抗凝系统是一种相互抗衡又相互依赖的共存体系,确保这一体系正常运转能够在健康状态下维持机体动态平衡,但当机体出现凝血因子增高或活化、抗凝因子水平降低时,会造成凝血机制和抗凝机制紊乱,进而加剧血液凝结机制异常活化,最终诱发纤溶亢进[5]。现阶段,临床主要采用药物治疗,较为常用的药物有肝素和阿司匹林。
阿司匹林为水杨酸的衍生物,其常被作为抗凝药物投入临床使用,血栓烷A2(TXA2)是收缩血管素,前列环素(PGI2)是舒张血管素,两种物质维持在平衡状态下,对血管张力与血凝具有积极意义;阿司匹林能够与环氧化酶(COX)中相结合,通过激活COX1活性多肽链中羟基来逆转COX作用途径,借助非可逆性乙酰化下调COX活性,从而阻断TXA2的转换途径,抑制PLT聚集[6]。此外,阿司匹林能够有效血栓形成,改善胎儿血供。然而,单一采用阿司匹林治疗由于机体免疫损伤所引发血液高凝状态,改善不完全,因此,需要重新探讨联合其他抗凝药物的临床效果[7]。本次研究发现,研究组的激素水平(孕酮、雌二醇)优于参照组(P<0.05),结果显示,低分子肝素钠联合阿司匹林在改善复发性流产患者激素水平方面具有显著作用。足量的孕酮是确保受精卵顺利着床的重要因素,孕酮、雌二醇两种物质均是由卵巢所产生的,随着胎盘的形成,机体内的孕酮水平和雌二醇水平均会在一定程度上升,而复发性流产患者则由于滋养细胞发生退化,导致孕酮、雌二醇水平显著低于正常水平[8]。低分子肝素钠可强化滋养层细胞分化作用和入侵作用,有助于促使其参与至子宫孕囊、内膜上皮细胞的植入或者粘附,从而维持复发性流产患者的孕酮水平和雌二醇水平。本研究发现,治疗前两组的凝血指标水平(纤维蛋白原、血小板)比较差异无统计学意义(P>0.05);治疗后,研究组的凝血指标水平(纤维蛋白原、血小板)优于参照组(P<0.05)。结果显示,在阿司匹林抑制血栓形成的基础上联合低分子肝素钠进行治疗可有效改善复发性流产患者的凝血水平。人体血液循环稳定性、血栓的形成与纤维蛋白原水平有一定关系,作为一种大分子量物质,纤维蛋白原易在机体血液中形成网状结构控制凝血因子流通,由此可见,纤维蛋白原和血浆粘度相关,同时也是血栓性疾病的主要诱发因素[9]。低分子肝素联合阿司匹林具有凝血因子抗Xa活性作用,其可以抑制血栓形成,且对血小板聚集、纤维蛋白原以及血小板的结合未产生影响。除了改善凝血功能以外,本研究还发现,研究组保胎成功率及不良反应控制效果均优于参照组。结果显示,低分子肝素钠联合阿司匹林在保胎作用、治疗安全性上优于单行阿司匹林口服治疗。阿司匹林是四烯酸代谢产物,也是环氧化酶抑制剂,能够有效地抑制血栓形成,改善胎儿的血流量;在此基础上联用低分子肝素钠可延长药物抗血栓形成时间,同时抑制补体活性、弱化滋养细胞对胎盘的侵袭力。两者合用能够有效维持患者机体免疫平衡,从而提高保胎率[10]。经过动物实验证明,低分子肝素钠对胎儿无损害,且多次重复给药时,基本无患者出现药物过敏反应或血小板减少,具有较高的安全性。
综上所述,复发性流产患者应用低分子肝素钠皮下注射联合阿司匹林口服治疗的效果显著,能够提高保胎成功率,且可以明显改善激素水平以及凝血指标,值得推广。

