全身麻醉期间持续静脉输注右美托咪定联合羟考酮对乳腺癌患者炎症反应及免疫功能的影响Δ
宁立娟,刘晓梅(中国人民解放军总医院第六医学中心麻醉科,北京 100044)
乳腺癌是临床常见妇科肿瘤,虽然其恶性程度不及其他肿瘤,但是严重时也会危及患者生命,同时乳腺癌也会影响患者第二性征,给患者造成严重心理负担[1-2]。随着医疗水平的提高,乳腺癌已成为治疗效果最佳的实体肿瘤之一。然而,乳腺癌根治术创伤较大,研究结果发现乳腺癌患者术后免疫功能降低,可能与手术创伤及围手术期应激反应相关[3-4]。羟考酮为临床常用的合成类阿片类药物,对于围手术期疼痛具有良好的治疗效果[5]。右美托咪定属于α2-肾上腺素受体激动剂,研究结果表明,右美托咪定能有效降低手术引起的围手术期应激反应[6]。本研究将右美托咪定联合羟考酮用于乳腺癌手术麻醉中,探究其对乳腺癌患者围手术期指标的影响,现报告如下。
1 资料与方法
1.1 资料来源
选取2020 年1 月至2021 年1 月我院收治的女性乳腺癌患者87 例。纳入标准:年龄35~60 岁;未行乳腺手术;未合并甲状腺功能紊乱,如甲状腺功能亢进、甲状腺功能减退等;未合并营养不良[7]。排除标准:合并术中大出血者;合并术中神经损伤者;对本研究所用药物过敏者;酒精成瘾者;本身有严重呼吸或者循环系统疾病者。采用随机数字表法分为观察组43 例和对照组44 例。两组患者一般资料相似,具有可比性,见表1。本研究经伦理委员会批准,患者以及家属知情并同意本研究。
表1 两组患者一般资料比较()Tab 1 Comparison of the general data between two groups()

表1 两组患者一般资料比较()Tab 1 Comparison of the general data between two groups()
1.2 方法
两组患者均给予气管插管全身麻醉,具体:静脉诱导药物为芬太尼3 μg/kg、丙泊酚2 mg/kg、顺式阿曲库铵0.15 mg/kg,麻醉诱导后给予机械通气和气管插管。容控模式:潮气量8 mL/kg。麻醉维持:丙泊酚靶控输注(靶浓度为4 μg/mL)+瑞芬太尼靶控输注(靶浓度为4 ng/mL),根据血压、心率进行调整,肌肉松弛药每小时追加1 次,1 次3 mg,若患者出现体动,再次追加。术毕,待患者潮气量恢复,意识清醒,拔管送入恢复室。两组患者均于麻醉开始前20 min 给予镇痛泵药物,对照组患者镇痛泵药物为羟考酮(规格:2 mL ∶10 mg)0.75 mg/kg;观察组患者镇痛泵药物为羟考酮0.50 mg/kg+2.50 μg/kg 右美托咪定(规格:2 mL ∶0.2 mg)(镇痛泵采用0.9%氯化钠溶液稀释至100 mL)。术后镇痛输注速率为2 mL/h,术后镇痛单次剂量为2 mL,锁定时间为15 min,最大剂量为12 mL。若出现恶心呕吐等不良反应,及时报告主管医师,并采取针对性处理措施。
1.3 观察指标
观察两组患者手术情况(包括手术时间、术中出血和补液量)。观察两组患者治疗前、术毕、术后1 d 和术后3 d 的免疫功能[单核细胞人白血病抗原-DR(mHLA-DR)、可溶性上皮型钙黏蛋白(sE-cad)]、炎症反应[肿瘤坏死因子(TNF-α)、白细胞介素(IL)6],以及术后不良反应。采用酶联免疫吸附法测定血清sE-cad、TNF-α 和IL-6 水平,采用流式细胞仪测定mHLA-DR 水平。术后1 h、术后6 h 和术后12 h 进行视觉模拟评分(VAS),VAS 评分为0~10 分,10 分代表难以忍受的最剧烈的疼痛,0 分表示无痛[7]。
1.4 统计学方法
以SPSS 21.0 软件进行数据统计分析,计数资料如不良反应以率(%)表示,进行χ2检验;计量资料如免疫功能指标水平以表示,进行t检验及重复方差分析;P<0.05 表示差异有统计学意义。
2 结果
观察组、对照组患者的手术时间分别为(117.24±15.35)、(113.34±16.52) min,两组的差异无统计学意义(t=0.425,P=0.324);观察组、对照组患者的术中出血量分别为(32.35±5.27)、(36.35±5.25) mL,两组的差异无统计学意义(t=0.424,P=0.434);观察组、对照组患者的补液量分别为(1 025.34±46.24)、(1 031.42±45.25) mL,两组的差异无统计学意义(t=0.734,P=0.254)。
2.1 两组患者治疗前后免疫功能比较
经重复方差分析,治疗前两组患者mHLA-DR、sE-cad 水平比较,差异无统计学意义(P>0.05);术后3 d,观察组患者mHLA-DR 水平显著高于对照组(P<0.05),观察组患者sE-cad水平显著低于对照组(P<0.05),差异有统计学意义,见表2。
表2 两组患者治疗前后mHLA-DR、sE-cad 水平比较()Tab 2 Comparison of the levels of mHLA-DR and sE-cad between two groups before and after treatment()

表2 两组患者治疗前后mHLA-DR、sE-cad 水平比较()Tab 2 Comparison of the levels of mHLA-DR and sE-cad between two groups before and after treatment()
注:与治疗前比较,#P<0.05;与对照组比较,*P<0.05Note:vs.before treatment,#P<0.05;vs.control group,*P<0.05
2.2 两组患者治疗前后炎症因子水平比较
经重复方差分析,两组患者治疗前TNF-α、IL-6 含量比较,差异无统计学意义(P>0.05);术后1、3 d,观察组患者TNF-α、IL-6 含量明显低于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组患者治疗前后TNF-α、IL-6 含量比较()Tab 3 Comparison of the contents of TNF-α and IL-6 between two groups before and after treatment()

表3 两组患者治疗前后TNF-α、IL-6 含量比较()Tab 3 Comparison of the contents of TNF-α and IL-6 between two groups before and after treatment()
注:与治疗前比较,#P<0.05;与对照组比较,*P<0.05Note:vs.before treatment,#P<0.05;vs.control group,*P<0.05
2.3 两组患者术后VAS 评分比较
观察组患者术后1、6 和12 h 的VAS 评分显著低于对照组,差异均有统计学意义(P<0.05),见表4。
表4 两组患者术后VAS 评分比较(,分)Tab 4 Comparison of VAS scores between two groups after operation(,points)
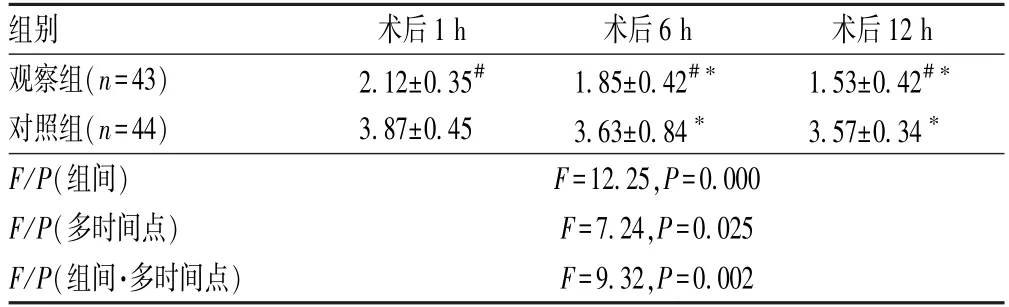
表4 两组患者术后VAS 评分比较(,分)Tab 4 Comparison of VAS scores between two groups after operation(,points)
注:与对照组比较,#P<0.05;与术后1h 比较,*P<0.05Note:vs.control group,#P<0.05;vs.1hafter operation,*P<0.05
2.4 两组患者不良反应发生情况比较
对照组患者发生恶心3 例,呕吐2 例,头晕2 例,头痛5 例,不良反应发生率为27.27%(12/44);观察组患者发生恶心4 例,呕吐3 例,头晕1 例,头痛3 例,不良反应发生率为25.58%(11/43)。两组患者不良反应发生率比较,差异无统计学意义(P>0.05),且未见严重不可逆的不良反应。
3 讨论
虽然手术可以切除乳腺肿瘤,但手术造成的创伤会引起患者免疫功能降低,同时围手术期应激反应的发生可能会影响患者术后恢复,值得重视[8-9]。研究结果表明,乳腺癌患者术后维生素及氨基酸的吸收能力有所下降,不利于术后恢复[10-11]。此外,术后营养不良的发生可能会导致患者术后免疫功能下降,增加患者炎症免疫紊乱以及术后感染的风险[12-13]。因此,术后及时提高患者的免疫功能显得尤为重要。
mHLA-DR 及sE-cad 是评价患者围手术期免疫反应的重要指标,mHLA-DR 水平的持续降低及sE-cad 水平的持续升高预示着患者预后转归不良[14-15]。本研究中,经重复方差分析,术后3 d 观察组患者mHLA-DR 水平显著高于对照组(P<0.05),术后3 d 观察组患者sE-cad 水平显著低于对照组(P<0.05)。表明右美托咪定能有效增强患者的免疫功能。研究结果发现,右美托咪定用于肿瘤患者术后镇痛,能有效降低mHLA-DR、sE-cad 水平,而mHLA-DR、sE-cad 主要表达于B 淋巴细胞、单核细胞、巨噬细胞、活化T 淋巴细胞和活化NK 淋巴细胞中[16-17]。因此,右美托咪定可能在mHLA-DR、sE-cad 激活前抑制了交感神经系统,减少了炎症反应的发生。而单独应用羟考酮的患者并未观察到相关变化。
TNF-α 和IL-6 是临床常见的炎症反应评价指标,其血清浓度的升高提示机体炎症水平的升高,不利于患者术后康复。本研究中,经重复方差分析,观察组患者术后1、3 d TNF-α、IL-6 含量明显低于对照组(P<0.05)。表明右美托咪定能有效降低患者炎症反应,与相关研究结果相似[18-21]。这可能与持续静脉输注右美托咪定联合羟考酮抑制网状内皮系统激活,减少巨噬细胞及淋巴细胞的过快增长有关,巨噬细胞及淋巴细胞对于TNF-α、IL-6 的表达和激活具有十分重要的作用。
安全性方面,本研究未观察到显著不良反应的发生,表明持续静脉输注右美托咪定联合羟考酮具有较高的安全性。
综上所述,右美托咪定联合羟考酮静脉输注能有效降低乳腺癌患者术后炎症反应,改善患者免疫功能,减少术后疼痛程度。

