25(OH)D 水平与高龄缺血性脑白质病变的关系
龚 晨,申潇竹,包勤文
(连云港市第二人民医院老年医学科,江苏 连云港 222000)
缺血性脑白质病变(white matter ischemic lesions)是脑小血管病(cerebral small vessel disease,CSVD)中最为常见的类型之一,可无任何临床表现,却是导致卒中、发生认知功能障碍的独立危险因素[1]。缺血性脑白质病变的患病率随着年龄的增长而显著增高[2]。据报道[3],在我国80~90 岁人群中100%存在皮质下的白质改变,95%存在脑室周围的白质缺血改变,其发病机制仍不明确。维生素D 的经典作用是骨骼生物效应,调节机体钙磷水平,有研究发现[4-6],25(OH)D 低水平与血管危险因素、血管疾病和认知功能障碍密切相关。目前关于25(OH)D 对高龄人群缺血性脑白质病变严重程度的研究较少,基于此,本研究旨在分析高龄缺血性脑白质病变患者血清25(OH)D 含量和脑白质病变的关系,现报道如下。
1 资料与方法
1.1 一般资料 选取2020 年1 月-12 月连云港市第二人民医院就诊于老年医学科门诊或住院的高龄(≥80 岁)缺血性脑白质病变患者142 例,纳入标准:①符合CSVD 诊治标准[3];②经头颅MR 证实。排除标准:①严重心肺功能障碍、帕金森病、阿尔茨海默病、严重感染、肿瘤等疾病者;②腔隙性脑梗死以外的脑梗死、脑出血与特殊原因造成的白质受损,如代谢性疾病、多发性硬化等;③近期曾应用对维生素D代谢存在影响的药物。本研究经本院伦理委员会批准,患者知情同意,并签署知情同意书。
1.2 方法 收集患者临床资料,包括一般资料(性别、年龄、高血压、吸烟、糖尿病史)、实验室资料[总胆固醇、甘油三酯、高密度脂蛋白、低密度脂蛋白、尿素、肌酐、25(OH)D]及头颅影像资料。吸烟者标准:每日吸烟量≥5 支,同时连续吸烟时间达3 年及以上者,或吸烟史在10 年以上,但戒烟未及1 年者。高血压标准:正接受降压药物治疗者,收缩压(SBP)≥140 mmHg 和(或)舒张压(DBP)≥90 mmHg 者。DM标准:空腹血糖(GLU)≥7.0 mmol/L 或正接受降糖药物治疗者。WML 评分:参照Wahlund 等年龄相关性脑白质改变视觉评定法(ARWMC)评分[7]对WML的程度进行评定,以下为脑白质高信号评分:0 分为未见高信号、1 分为显示局限病灶、2 分为显示病变融合、3 分为显示弥散病变;以下为基底节高信号评分:0 分为未见高信号、1 分为点状损伤(达5 mm 及以上)为1 个、2 分为点状损伤超过1 个、3 分为显示弥散病变。基于ARWMC,对缺血性脑白质病变患者进行分组,1~4 分者归入轻度组,5~8 分者归入中度组,≥9 分者归入重度组。
1.3 统计学方法 采用SPSS 25.0 统计学软件进行数据分析。计量资料以()表示,采用单因素方差分析;计数资料以[n(%)]表示,采用χ2检验;采用有序多分类Logistic 回归分析缺血性脑白质病变的危险因素;采用Spearman 等级相关分析25(OH)D 水平与缺血性脑白质病变严重程度的关系。以P<0.05 表示差异有统计学意义。
2 结果
2.1 三组临床资料比较 142 例高龄缺血性脑白质病变患者中轻度组48 例、中度组50 例、重度组44 例。三组性别、吸烟、高血压、糖尿病、总胆固醇、甘油三酯、高密度脂蛋白、低密度脂蛋白、尿素、肌酐比较,差异无统计学意义(P>0.05);三组年龄、25(OH)D比较,差异有统计学意义(P<0.05),见表1。
表1 三组临床资料比较[,n(%)]
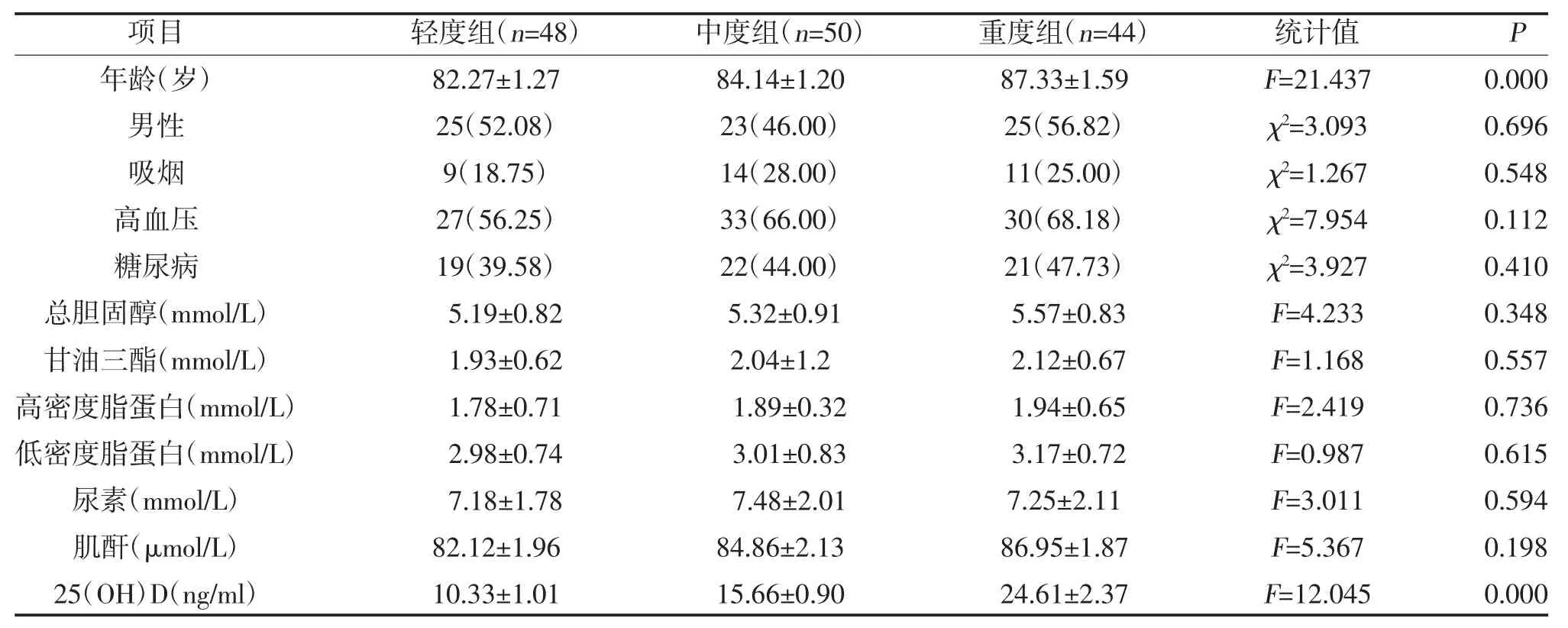
表1 三组临床资料比较[,n(%)]
2.2 有序多分类Logistic 回归分析缺血性脑白质病变的危险因素 将不同严重程度缺血性脑白质病变作为因变量,将单因素分析所示存在统计学差异的变量作为自变量,纳入有序多分类Logistic 回归方程,结果显示年龄是脑白质病变严重程度的危险因素,25(OH)D 是脑白质病变严重程度的保护因素,见表2。

表2 有序多分类Logistic 回归分析缺血性脑白质病变的危险因素
2.3 血清25(OH)D 水平与缺血性脑白质病变严重程度的相关性分析 Spearman 相关分析显示,25(OH)D含量与缺血性脑白质病变严重程度呈负相关(r=-0.880,P=0.000),校正年龄后结果仍显示25(OH)D 含量与缺血性脑白质病变严重程度呈负相关(r=-0.635,P=0.000)。
3 讨论
脑白质病变常见于老龄群体,先前有“ARWMC”之称[8],其所指脑室周围和(或)皮质下脑白质中出现的斑片状或斑点状改变,缺血性脑白质病变是脑白质病变中发生率最高的一类,对于脑白质病变目前尚无统一标准予以严格区分,故本研究以影像学表现为参考标准,纳入有MRI 示脑白质高信号的缺血性脑白质病变的高龄病例。缺血性脑白质病变的确切病因及发病机制尚不清楚,严重脑白质病变患者可表现为认知、行为障碍,影响患者的生活质量,因此研究高龄人群中重度缺血性脑白质病变相关危险因素及寻找可能的预测指标具有重要意义。
近年来多项研究发现[9,10],年龄、高血压、糖尿病、慢性肾脏病等是缺血性脑白质病变危险因素,其中以高血压和年龄的作用较为肯定,但其研究主要集中在80 岁以下人群,对80 岁以上人群研究甚少。本研究结果显示,高龄人群中重度脑白质病变组年龄大于轻中度脑白质病变组(P<0.05);有序多分类Logistic 回归分析显示,年龄是高龄人群出现脑白质病变的危险因素,即随着年龄的增加,脑白质疏松的严重程度增加,提示其机制可能与衰老有关。随着年龄的增长,血管管壁僵硬,管腔狭窄,导致主要通过深穿支小动脉供血的深部脑白质因血灌注不足发生缺血致脑白质病变[11]。本研究由于年龄入组限制,未能收集到正常对照组,未观察到高血压、糖尿病与高龄缺血性脑白质病变严重程度独立相关性,可能因为本研究人群入组情况、样本量小等对危险因素起到一定遮掩作用,故没有得出高血压与糖尿病病史和缺血性脑白质病变严重程度存在联系的结论。
维生素D 是一种主要来源于饮食摄入及皮肤合成的类固醇衍生物,其经典的生物学效应是调节钙磷代谢。研究发现[5,12],维生素D 还具有保护血管内皮完整性、抗动脉粥样硬化、抗氧化应激、抗炎等保护作用。缺血性脑白质病变是颅内小血管病变的结果,血流动力学异常、血管内皮细胞损伤、β 淀粉样蛋白沉积等多种原因引起小血管结构改变,致小动脉狭窄闭塞、脑血流出现低灌注,从而使脑白质发生缺血缺氧性损伤,导致神经纤维脱髓鞘等病变[13]。近年来维生素D 和CVD 间的关系备受临床关注。本次研究结果发现,高龄人群中重度脑白质病变组25(OH)D 含量高于轻中度脑白质病变组(P<0.05);有序多分类Logistic 回归分析显示,低含量25(OH)D为脑白质疏松严重程度的风险因子;Spearman 相关分析显示,25(OH)D 含量与缺血性脑白质病变严重程度呈负相关,推断其机制可能为维生素D 具备免疫调节功能,可使淋巴细胞的增殖及分化受抑,减少炎症因子的分泌、促进内皮功能,保护血脑屏障完整性等[14,15]。高龄群体绝大多数存在维生素D 缺乏问题,因此会使慢性缺血性脑损伤和缺血所致炎性反应加剧,故而认为25(OH)D 血清含量减少对缺血性脑白质病变的严重程度具一定预测价值。本研究存在以下不足:①属于单中心研究,有选择偏倚现象;②由于入组标准、排除标准的限制,样本量较小;③只探讨了维生素D 与高龄人群缺血性脑白质病变的关系,并未研究补充维生素D 是否可以预防高龄缺血性脑白质病变患者病情的发生发展。
综上所述,25(OH)D 水平与高龄缺血性脑白质病变严重程度密切相关,低水平的25(OH)D 对中重度缺血性脑白质病变具有一定的预测参考价值,可作为预估高龄缺血性脑白质病变严重程度的生物学指标。

