PHILOS锁定钢板与髓内钉治疗297例肱骨近端骨折患者的疗效对比研究
陈晓芳 徐琳* 刘平,2 徐洋
随着我国社会与经济的快速发展,城市工地建设与交通出行方式也发生了巨大变化,其中意外事故所带来的高能损伤也逐渐增多,其中,骨折是常见的损伤之一。外伤骨折中,又由于肱骨近端处于松质骨—密质骨交界区的生理解剖学特点,该部位骨折发生的概率在全身骨折中达到近10%的比例[1-2]。肱骨近端肱骨头、肱骨干、大小结节四个解剖结构的相对稳定关系到肩关节功能的实现,因此骨折发生后往往需要外科手术干预治疗来重建骨骼形态、恢复肩关节功能[3]。在目前的骨科领域中,肱骨近端骨折的手术方法以PHILOS锁定钢板固定和髓内钉固定最为常见,这两种方法对于该部位骨折的固定和恢复均起到了一定积极作用[4]。然而哪一种手术方法对于肱骨近端骨折的治疗更加有效目前还尚存争议,虽已有研究针对相关手术开展了临床研究,但仍存在样本量和评价体系等不足[5-7]。因此本研究旨在通过进一步的研究来探索两种手术方法术后的疗效及各自的利弊,为临床上肱骨近端骨折的治疗提供理论依据。
1 资料与方法
1.1 一般资料
回顾性选取自2015年1月至2019年1月期间因肱骨近端骨折就诊于我院骨科的患者纳入研究。纳入标准:①入院后诊断为肱骨近端骨折;②于我科行PHILOS锁定钢板固定或髓内钉固定手术。排除标准:①术后随访时间不足2年;②未成年,骨骼尚处于发育阶段;③既往存在陈旧性肱骨近端骨折;④既往存在疾病可导致肩关节功能受限、局部肢体畸形;⑤围术期、随访数据采集不全。经过初步筛选,获取患者303例,按照入院后手术治疗方式分为PHILOS组(n=155)和髓内钉组(n=148)。收集患者的性别、年龄、肱骨近端骨折Neer分型等基础资料进行组间基线对比,剔除偏移过大者保持基线水平对。经过剔除,最终选定297例患者纳入研究,其中PHILOS组患者150例、髓内钉组患者147例。
本研究获得华中科技大学同济医学院附属梨园医院医学伦理委员会批准([2021]伦审字(S365)号),所有患者均知情同意并签署知情同意书。
1.2 手术方法
本研究中PHILOS锁定钢板内固定和髓内钉内固定手术均由同一组经验丰富的高年资创伤骨科医师完成,手术操作如下。
PHILOS组:患者采用全身麻醉,麻醉满意后,取沙滩椅体位,以克氏针固定体表进行透视,确定肱骨头中心并向下作参考线,常规消毒铺巾。由肩峰处向下0.5~1 cm起偏前外侧沿参考线作纵行手术切口(根据术中需求决定长度),依次切开皮下组织和筋膜,充分止血,沿胸大肌、三角肌间隙进入直至暴露肩关节囊,切开关节囊后牵开局部肌肉、软组织,充分暴露肱骨近端(大结节、小结节、结间沟等解剖结构),注意保护腋神经。部分剥离局部骨膜组织,清理骨折端血肿、夹嵌组织、骨骼碎片,撬拨、钳夹恢复肱骨近端大结节、小结节、解剖颈和外科颈的解剖位置,对于大小结节撕脱骨折者予以缝扎,复位后以克氏针临时固定,术中透视见复位满意后,选用合适规格的肱骨近端PHILOS锁定钢板(辛迪思医疗器械有限公司,苏州)置放于肱骨大结节顶点下0.5~1 cm、结间沟外侧0.5~1 cm处,并分别于近端、远端以锁定钉彻底固定,再次透视见位线良好,冲洗创面,逐层关闭切口,结束手术。
髓内钉组:患者采用全身麻醉,麻醉满意后,取沙滩椅体位,常规消毒铺巾。于肩峰前角位置向前外侧以远作纵行手术切口(根据术中需求决定长度),依次切开皮下组织和筋膜,充分止血,沿三角肌前、中束间隙进入直至暴露肩关节囊,切开关节囊后牵开局部肌肉、软组织,充分暴露肱骨近端(大结节、小结节、结间沟等解剖结构),注意保护腋神经。通过手法复位方法进行复位,根据肱骨近端骨折块的移位方向牵引肱骨远端,通过牵引、旋转恢复肱骨近端大结节、小结节、解剖颈和外科颈的解剖位置,复位过程中可使用克氏针作为遥杆,注意恢复肱骨近端后倾角及颈干角,在影像学透视满意后再以克氏针辅助固定。随后选取肱骨头关节面和大结节的交界处为进针点安放肱骨近端髓内钉,首先置入髓内钉导针,术中透视确认导针走向,随后以空心钻打孔,插入髓内钉,通过导航瞄准器分别于髓内钉近端、远端相应位置作皮肤切口,置入配套螺钉彻底固定,再次透视见位线良好,冲洗创面,逐层关闭切口,结束手术。两组患者术后均采用相同方案继续治疗:术后1 d内予以镇痛泵镇痛并进行影像学复查,3 d内常规予以抗生素抗感染治疗,保证两组变量统一。
1.3 观察指标
1.3.1 围术期相关资料
术后通过手术记录收集患者手术时长,住院总时长,平均切口长度,术中输血率,院内感染率,术后6、12、24、36、72 h疼痛视觉模拟评分(VAS)等围术期相关参数。
1.3.2 术后并发症及功能评分
术后24个月内进行随访,通过X线、体格检查等收集患者肱骨近端骨折再移位、内固定物断裂、肩峰撞击症、肱骨头坏死等并发症情况,并记录患者肩关节功能恢复情况,以Constant-Murley肩关节功能评分进行功能评估,评分越高表示肩关节功能恢复越好。
1.4 统计学方法
使用SPSS 19.0软件进行相关数据统计学意义的验证。计量资料以均数±标准差表示,使用 检验进行统计学分析;计数资料以例数(n)/百分比(%)的形式呈现,使用2检验进行统计学分析。<0.05为差异有统计学意义。
2 结果
2.1 PHILOS组与髓内钉组患者基线资料对比
经统计学分析,两组患者性别、年龄、肱骨近端骨折Neer分型等情况的基线资料比较,差异无统计学意义(>0.05),具有可比性(见表1)。
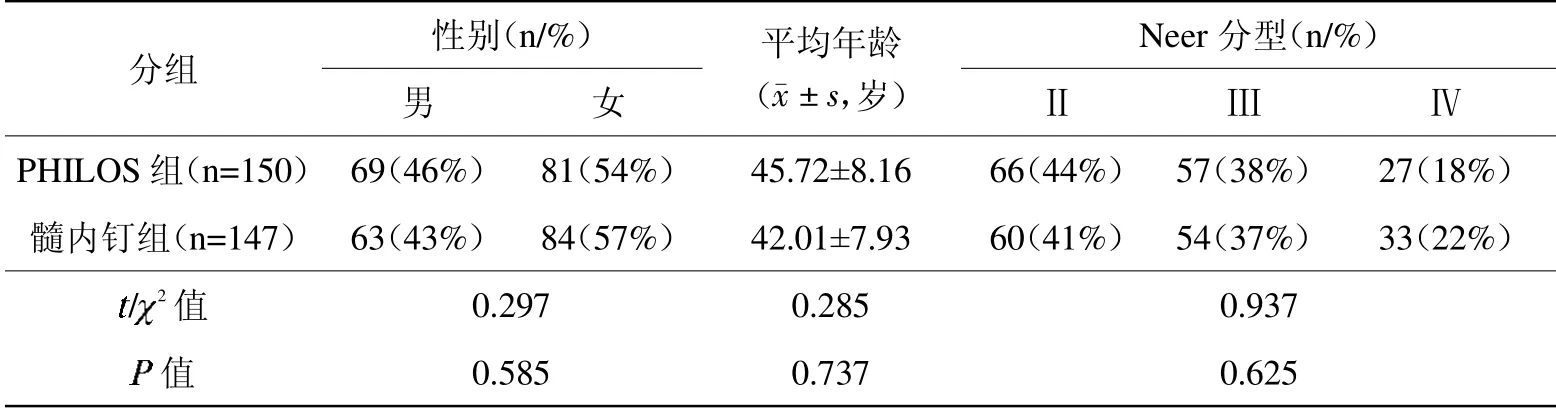
表1 PHILOS组与髓内钉组患者的基线资料对比
2.2 PHILOS组与髓内钉组患者围术期相关资料对比
两组患者的手术时长,住院总时长,平均切口长度,术中输血率,院内感染率,术后6、12 h疼痛视觉模拟评分(VAS)比较,差异有统计学意义(<0.05);术后24、36、72 h疼痛视觉模拟评分(VAS)两组间比较差异无统计学意义(>0.05),具体数据见表2。
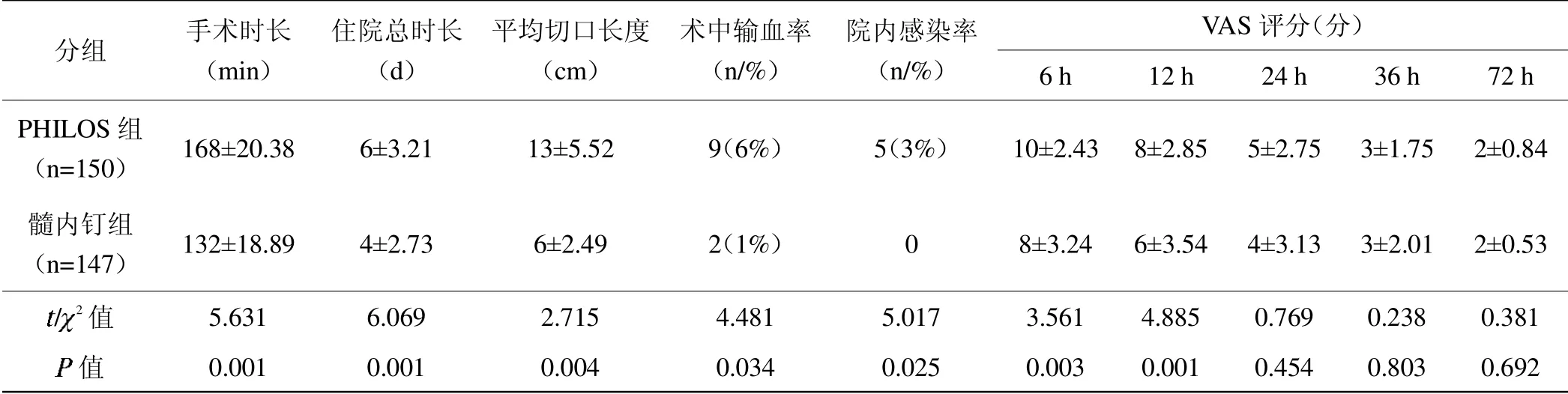
表2 PHILOS组与髓内钉组患者的围术期资料对比
2.3 PHILOS组与髓内钉组患者术后并发症及功能评分对比
经统计学分析,截至术后24个月末次随访时,两组患者均未发生骨折再移位、内固定物断裂和肱骨头坏死等并发症,然而在术后肩峰撞击症并发症中,PHILOS组患者出现13例,髓内钉组患者出现4例,两组比较差异有统计学意义(<0.05)。另外,术后6、12和24个月时的Constant-Murley肩关节功能评分,两组比较差异无统计学意义(>0.05),具体数据见表3。
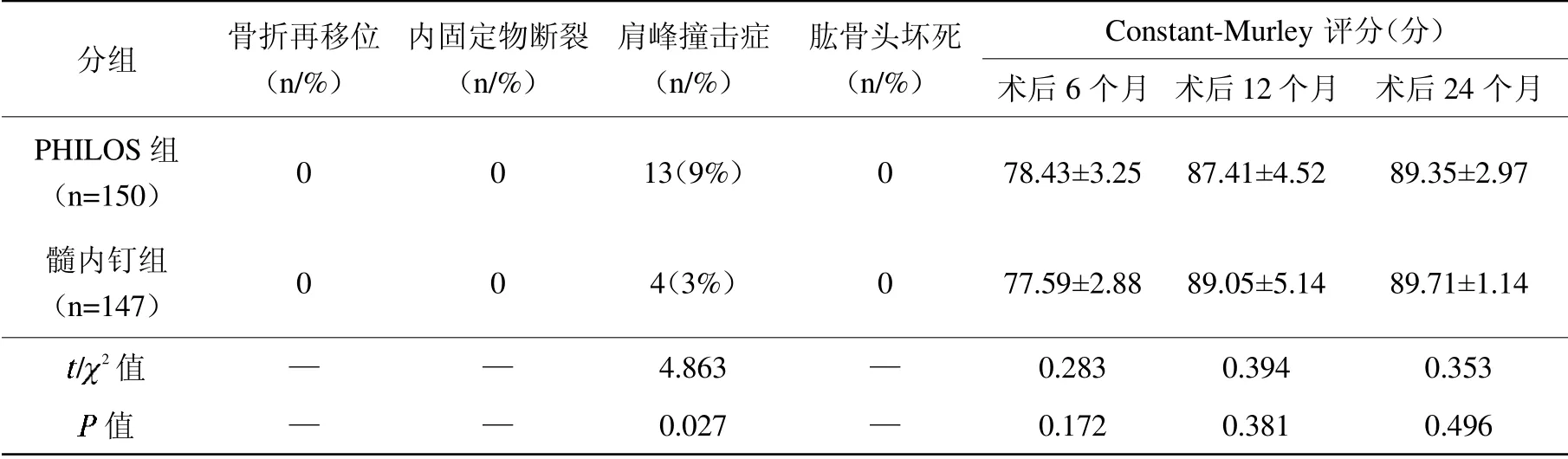
表3 PHILOS组与髓内钉组患者的术后并发症及Constant-Murley肩关节功能评分对比
典型病例1:患者,女,47岁,外伤致右肱骨近端骨折入院,采用PHILOS锁定钢板内固定手术(见图1)。
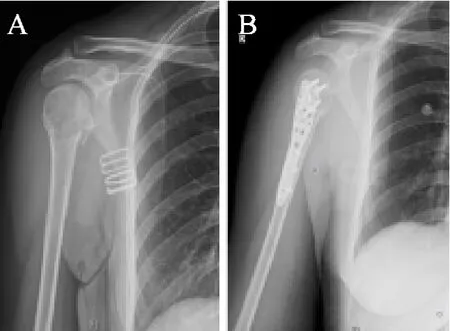
图1 A.术前X片提示右肱骨近端Neer分型II型骨折;B.术后1 d X片显示骨折复位良好
典型病例2:患者,女,35岁,外伤致右肱骨近端骨折入院,采用髓内钉内固定手术(见图2)。
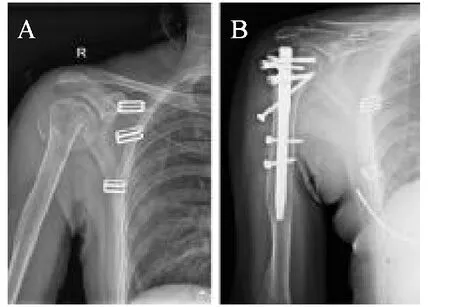
图2 A.术前X片提示右肱骨近端Neer分型Ⅲ型骨折;B.术后1 d X片显示骨折复位良好
3 讨论
随着外伤患者的增多,肱骨近端骨折的发生率也在逐渐上升,目前临床上对于Neer分型Ⅰ型的肱骨近端骨折主张可以非手术治疗取得良好的保守效果,而对于Ⅱ型及以上的肱骨近端骨折仍需外科手术治疗恢复大结节、小结节、肱骨头、肱骨干4个部位的解剖位置才能实现肩关节功能的良好重建[8]。在肱骨近端骨折手术治疗方法中,多项临床实验通过研究发现,锁定钢板内固定的方式在肱骨近端骨折的治疗中取得良好临床疗效,患者在实施切开复位锁定钢板内固定手术后,移位的骨折能够得到较好的解剖复位,实现了患者术后早期功能锻炼和较好的远期肩关节功能疗效[9-12]。并且,Sandmann通过生物力学实验对临床常用的肱骨近端骨折锁定钢板进行了验证后发现,在压力实验中经过3 731个负载周期、旋转实验中经过1 401个负载周期后钢板才发生疲劳性形变,证实了锁定钢板在保持稳固固定时的良好的物理性能[13]。但同时也有学者提出,钢板崩断、骨折再移位、肩峰撞击征和肱骨头坏死仍然是肱骨近端骨折锁定钢板内固定术后存在较多的并发症,严重影响了患者远期转归[14]。
随着骨科手术技术的发展,髓内钉技术逐渐推进临床应用,相关研究表明肱骨近端骨折髓内钉固定术后,患者同样取得了良好的临床疗效[15]。并且研究表明,髓内钉在肱骨近端骨折的固定中同样有较强的抗折弯、抗扭转能力,生物学稳定特性良好,并且由于髓内钉采取髓腔内部垂直进针的手术方式,能够顺应骨骼解剖走行的变化,很大程度地减少肩袖、肩部肌肉和骨折断端软组织、血运的剥离与破坏,维持了骨折端周围的生物稳态,髓内钉植入螺钉交锁固定后能够形成稳定的内固定支架体系,同样能够实现术后早期功能锻炼,对患者术后的快速恢复起到了良好促进作用[16-18]。因此,在肱骨近端骨折的手术治疗中逐渐形成了以锁定钢板和髓内钉两种固定方式为主的观点。
在本研究中,笔者通过对297例肱骨近端骨折患者进行了回顾性研究,其中150例于本院骨科实施了PHILOS锁定钢板内固定手术,147例实施了髓内钉内固定手术。本研究结果表明,PHILOS组患者的手术时长、住院总时长、平均切口长度、术中输血率和院内感染率明显高于髓内钉组患者,同时术后6、12 h的VAS评分也较髓内钉组患者高。本研究认为,此结果可能由于PHILOS锁定钢板内固定手术的操作更为复杂,所暴露的手术范围更大,因此手术时间、切口长度均高于髓内钉内固定手术,较长的手术时间相应会导致术中出血量增加,随着术区暴露时间的延长术后感染风险也会相应提高。同时切割、牵拉、钻孔等反复的侵入性外科操作对患肢造成的医源性损伤更为严重,因此术后患者疼痛评分和总住院时长也会随之增高。这项结果与Burgmeier的研究结果相似,Burgmeier通过对比锁定钢板手术和髓内钉手术的术后资料发现,接受髓内钉手术患者的手术时间、术中出血和住院时间明显低于锁定钢板手术的患者[19]。
同时,本研究通过对患者术后2年内的随访结果表明,在术后骨折再移位、内固定物断裂、肱骨头坏死的并发症发生情况和术后6、12、24个月的Constant-Murley肩关节功能评分中,两组患者未体现出明显差异。因此本研究认为PHILOS锁定钢板和髓内钉均对患者复位的骨折块起到了良好、稳固的固定作用,并且在术后康复锻炼中两种内固定物的耐疲劳程度均能达到临床要求,无一例出现断裂情况,同时二者术中的外科操作都未对肱骨头的血运产生明显影响,两组患者的术后并发症情况(除肩峰撞击症发病率外)大体相似,远期肩关节功能重建效果也相仿。这项结果与Tobias的研究结果类似,其通过研究表明髓内钉和传统钢板两种固定方式在术后患者多项并发症及远期肩关节功能重建方面疗效相似[20]。但与Shi的研究结论有所不同,Shi提出髓内钉固定在术后骨折移位、肱骨头坏死等并发症方面优于锁定钢板固定[21],其中的区别可能是由于本研究患者样本量选取范围和随访时间不同造成的统计学差异。
另外值得说明的是,本研究通过术后随访分析发现,PHILOS组患者术后并发肩峰撞击症的概率[n=13(9%)]明显高于髓内钉组患者[n=4(3%)],这种情况可能是由于目前临床公认的锁定钢板植入位置为肱骨大结节顶点下0.5~1 cm、结间沟外侧0.5~1 cm处,但由于患者解剖存在个体化差异,因此可能存在解剖不匹配情况,导致过高的锁定钢板会在肩关节前屈、外展时与肩峰下发生撞击。长期的肩峰撞击将对内固定系统的稳定带来巨大隐患,严重者甚至可能出现螺钉退钉、内固定松动而导致手术失败,因此当肩峰撞击发生时也需积极处理,必要时需进行二次手术修正内固定位置。本研究中术后发生肩峰撞击症的患者均已通过保守治疗得到有效缓解,即短期予以制动、抗炎、镇痛等治疗,避免引起肩部撞击症的动作,待症状减轻后在康复科医生指导下再行功能锻炼。对于肩峰撞击症的发生,本研究认为在术中使用PHILOS锁定钢板治疗肱骨近端骨折时,不应过度地刻板追求钢板放置的位置参数而导致内植物位置过高,应当结合患者肱骨近端骨骼的具体解剖学特征综合考虑,最终实现钢板的解剖安放,并且在钢板安放结束后,应在术中被动活动患者的肩关节进行检查,以防术后出现肩峰撞击症。而在这方面,髓内钉的准确植入能够匹配肱骨解剖走行,因此发生撞击的概率极小,并且在肱骨近端骨折内固定术中,由于髓内钉的支架体系由肱骨头顶端垂直入针,并且术中螺钉尾帽均被妥善埋藏于骨质平面之下,从理论上来讲不易发生髓内钉系统的肩峰撞击症[22-23],因此本研究认为,髓内钉手术相比PHILOS锁定钢板对患者带来的损伤更小,具有较大预后优势:①髓内钉为中心固定,生物力学稳定性良好,抗弯折、扭转性能好,由于髓内钉内固定系统自身优势,术后出现肩峰撞击症概率低;②手术切口小,给患者带来的术中创伤小,有效减少骨折端和周围肩袖等软组织的破坏,降低术中出血量、手术时长、住院时长、术后感染风险,安全系数更高。但需要注意的是,在髓内钉近端锁定时,仍要谨慎避免钻头过深、锁钉过长,否则容易造成腋神经、旋肱前动脉损伤导致肱骨头血运障碍。
综上所述,本研究的结果表明PHILOS锁定钢板和髓内钉均能在肱骨近端骨折的内固定手术中取得良好术后疗效,远期肩关节功能恢复效果相近,但考虑到PHILOS锁定钢板内固定的手术方式在手术时长、住院总时长、平均切口长度、术中输血率、院内感染率、术后早期疼痛程度及术后肩峰撞击症病发率几个方面的劣势,因此选用髓内钉内固定的手术方式更为合适。但在现实情况中,还要结合患者的具体情况进行分析,选用对患者最佳的治疗方案为宜。

