中性粒细胞/淋巴细胞比值、血同型半胱氨酸和超敏C反应蛋白与急性脑梗死患者脑动脉狭窄严重程度的相关性研究
孟庆林,于紫涵,杨玲,王萱,韩远远
缺血性脑血管病病因众多,发病机制复杂,而毋庸置疑动脉粥样硬化处于最首要的位置,动脉粥样硬化可致颅内外动脉斑块形成、血管狭窄或闭塞,动脉内不稳定斑块脱落可直接导致缺血性卒中发生,动脉狭窄或闭塞本身可导致脑组织灌注不足,促发急性脑血管事件,是缺血性脑血管疾病主要的病理基础[1-2]。
多种因素可共同促进动脉粥样硬化的发生与发展,其中炎症因素目前被认为在动脉粥样硬化形成和发展过程中具有至关重要的作用。越来越多的证据表明动脉粥样硬化是一种发生在动脉壁内皮细胞的炎症性疾病,它含有如活化的T淋巴细胞、巨噬细胞和肥大细胞等多种炎症细胞[3],循环系统中炎症标志物如超敏C反应蛋白(hs-CRP)、IL-6、TNF-α和基质金属蛋白酶9(MMP-9)等与动脉粥样硬化斑块的稳定性明显相关[4]。因此,寻找与炎症相关的敏感生化指标以早期采取针对性预防措施对动脉粥样硬化导致的急性脑梗死尤为关键。中性粒细胞与淋巴细胞比率(NLR)是基线炎症反应的潜在新生标志物,是癌症和心血管疾病的预测因子[5-6]。研究[7-8]表明,NLR对急性脑梗死或TIA患者的短期预后具有很强的预测价值,与脑梗死严重程度和不良预后明显相关。目前关于NLR与急性脑梗死患者脑动脉狭窄严重程度的关系研究较少,本研究纳入NLR、血同型半胱氨酸(Hcy)和hs-CRP探讨其与急性脑梗死患者脑动脉狭窄严重程度的相关性。
1 对象与方法
1.1 对象 选取2019年3月至2021年6月在宿迁市第一人民医院神经内科住院诊治的急性脑梗死患者为观察组,共220例,其中男150例,女70例;年龄46~85岁,平均(65.8±7.6)岁。对照组为同期因头晕、头痛住院并经头颈CTA证实无脑动脉狭窄者,共50例,其中男32例,女18例;年龄50~74岁,平均(63.4±10.7)岁。纳入标准:(1)急性脑梗死符合《中国急性缺血性脑卒中诊治指南2018》[9]的诊断标准,并经头颅MRI或CT证实。(2)脑动脉狭窄判定标准:入组患者均行头颈CTA/DSA检查,根据CTA/DSA分为颅内和/或颅外动脉狭窄,颅内动脉包括颈内动脉颅内段、大脑中动脉M1段、大脑后动脉P1段、大脑前动脉A1段;颅外动脉包括颈内动脉颅外段、颈总动脉。血管狭窄率计算按照北美症状性颈内动脉内膜剥脱试验法(NASCET)[10],血管狭窄率=(狭窄远端正常血管直径-狭窄段最窄直径)/狭窄远端最短正常直径×100%。血管狭窄率20%~100%为脑动脉狭窄患者入组,其中20%~49%为轻度组, 50%~70%为中度组,71%~100%为重度组,狭窄程度<20%的急性脑梗死患者不入组。若两侧均有狭窄者,以狭窄相对严重侧为观察侧。(3)入院前2周内无相应供血区所致的TIA、卒中或其他相关神经症状。(4)NIHSS评分2~15分。排除标准:(1)合并严重肝、肾功能不全、免疫性疾病或血液系统等疾病者;(2)过敏体质及对本试验用药过敏者;(3)近2周内有发热、呼吸系统或泌尿系统等系统性感染者;(4)近2周内有服用过抗感染类、他汀类及其他可能影响炎性指标的药物;(5)大面积脑梗死:梗死范围≥1/2大脑中动脉供血区或DWI提示梗死体积>80 ml;(6)临床资料不全者。所有参与者在入组前均签署知情同意书。
1.2 方法
1.2.1 临床资料采集 包括:(1)个人基本信息如性别、年龄、高血压病、糖尿病、冠心病、吸烟史、体重指数(BMI)等;(2)实验室检查,所有患者入组48 h内采血,空腹8 h上肢外周静脉采血,检测血常规、血脂、肝肾功能、Hcy、hs-CRP等;(3)所有患者在入院48 h内完善头颈CTA或DSA。
2 结 果
2.1 临床基线资料基本信息比较 见表1。脑梗死组与对照组在年龄、性别、吸烟、冠心病、糖尿病、BMI、总胆固醇(TC)、高密度脂蛋白(HDL)、三酰甘油(TG)、低密度脂蛋白(LDL)等方面,差异无统计学意义(均P>0.05)。两组患者在LDL、Hcy、hs-CRP、NLR方面,差异有统计学意义(均P<0.05)。
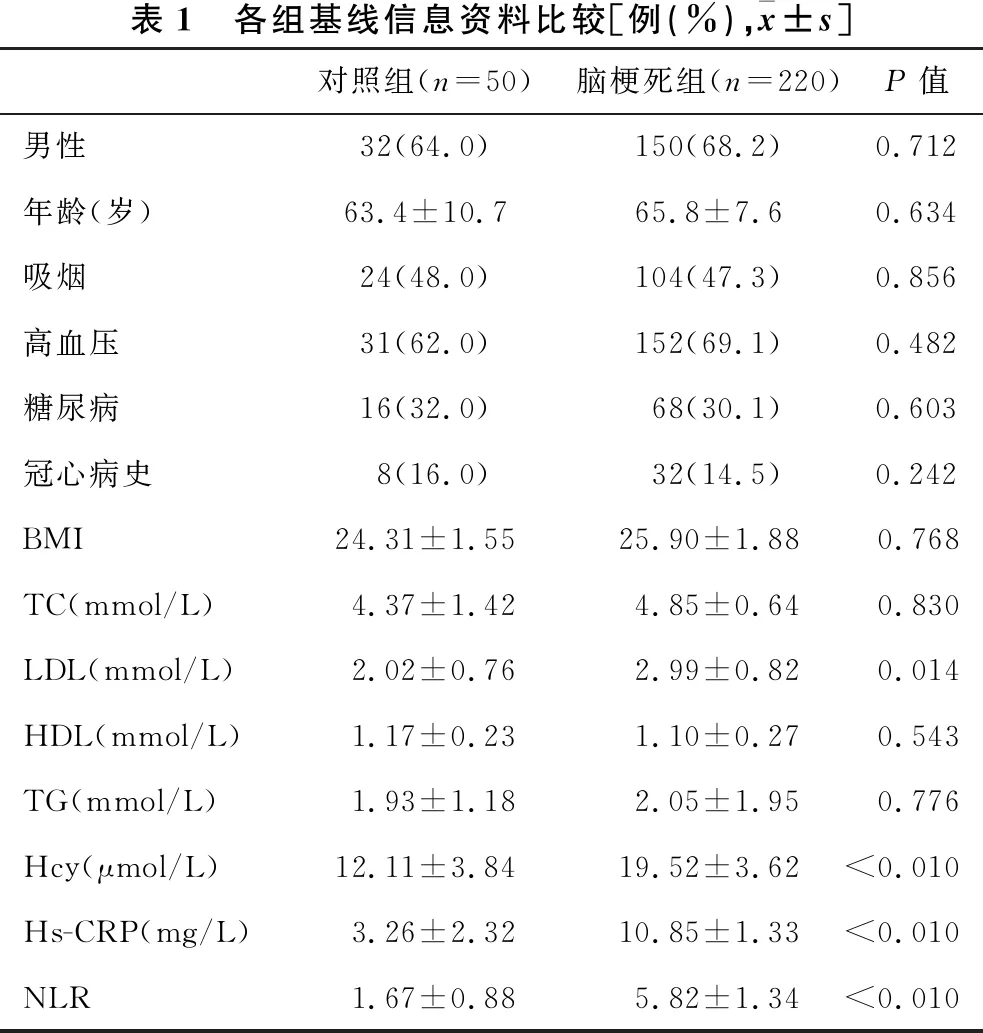
表1 各组基线信息资料比较[例(%),x±s]对照组(n=50)脑梗死组(n=220)P值男性32(64.0)150(68.2)0.712年龄(岁)63.4±10.765.8±7.60.634吸烟24(48.0)104(47.3)0.856高血压31(62.0)152(69.1)0.482糖尿病16(32.0)68(30.1)0.603冠心病史8(16.0)32(14.5)0.242BMI24.31±1.5525.90±1.880.768TC(mmol/L)4.37±1.424.85±0.640.830LDL(mmol/L)2.02±0.762.99±0.820.014HDL(mmol/L)1.17±0.231.10±0.270.543TG(mmol/L)1.93±1.182.05±1.950.776Hcy(μmol/L)12.11±3.8419.52±3.62<0.010 Hs-CRP(mg/L)3.26±2.3210.85±1.33<0.010NLR1.67±0.885.82±1.34<0.010
2.2 急性脑梗死患者脑动脉狭窄严重程度相关指标的比较 见表2。随着脑动脉狭窄严重程度的增高,患者血hs-CRP、Hcy和NLR组间比较差异均有统计学意义(均P<0.05)。
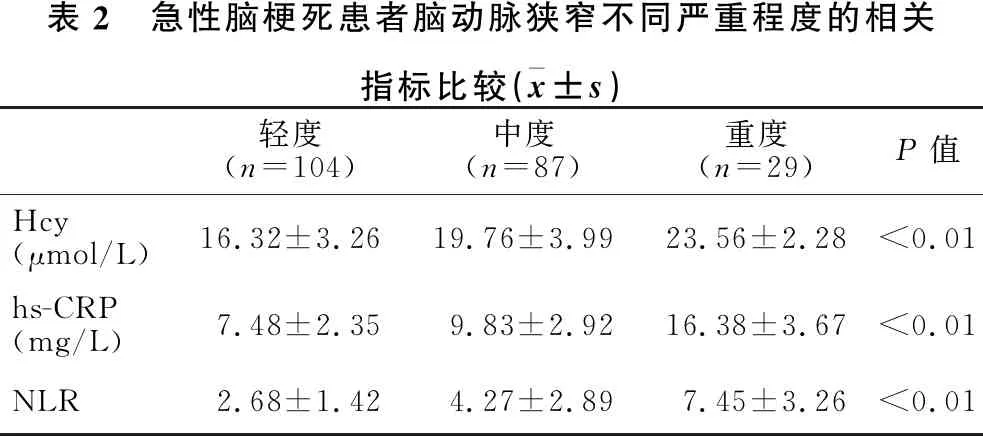
表2 急性脑梗死患者脑动脉狭窄不同严重程度的相关指标比较(x±s)轻度(n=104)中度(n=87)重度(n=29)P值Hcy(μmol/L)16.32±3.2619.76±3.9923.56±2.28<0.01hs-CRP(mg/L)7.48±2.359.83±2.9216.38±3.67<0.01NLR2.68±1.424.27±2.897.45±3.26<0.01
2.3 急性脑梗死患者脑动脉狭窄严重程度的相关性分析 Spearman相关性分析显示,脑动脉狭窄严重程度与Hcy(r=0.854,P<0.01)、hs-CRP(r=0.672,P<0.01)和NLR(r=0.862,P<0.01)呈正相关。
2.4 急性脑梗死患者脑动脉狭窄严重程度的多元Logistic回归分析 见表3。采用有序多元Logistc回归分析模型,分析脑动脉狭窄严重程度的相关危险因素。在回归分析模型中,自变量参数为Hcy、hs-CRP和NLR,因变量为脑动脉狭窄严重程度,进一步参数变量赋值分析显示,Hcy、hs-CRP和NLR是脑动脉狭窄严重程度的独立危险因素(均P<0.05)。
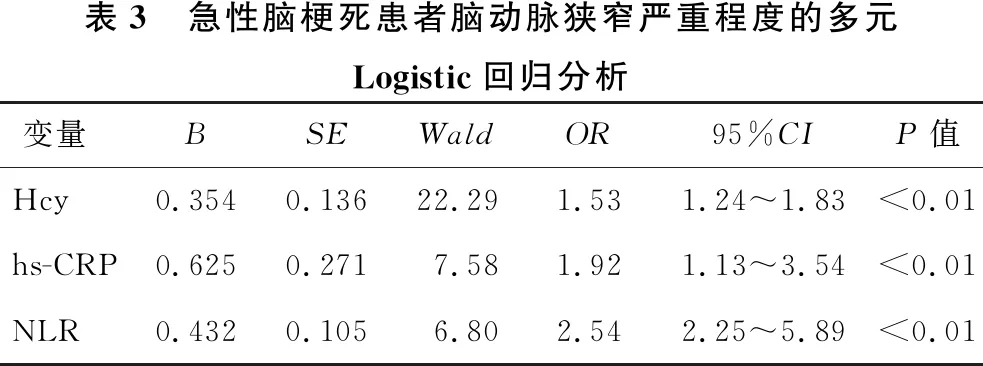
表3 急性脑梗死患者脑动脉狭窄严重程度的多元Logistic回归分析变量BSEWaldOR95%CIP值Hcy0.3540.13622.291.531.24~1.83<0.01hs-CRP0.6250.2717.581.921.13~3.54<0.01NLR0.4320.1056.802.542.25~5.89<0.01
3 讨 论
NLR作为系统性炎症中新发现的较为廉价和简单的生物学标志物,近年来被证明在多种疾病中具有诊断和预测价值,包括脑出血、蛛网膜下腔出血、冠心病、癌症、脑梗死等[11]。炎症被认为是继发性脑损伤发生发展的主要因素,NLR的增加是脑损伤之后出现的免疫应答反应,表明中性粒细胞过度激活或淋巴细胞受到抑制。白细胞特别是中性粒细胞在炎症反应中起着重要作用,可通过在损伤部位释放炎性细胞因子,包括TNF-α、IL-1β和IL-6等造成持续性脑损伤。淋巴细胞是一种与调节和保护有关的免疫细胞,淋巴细胞数量的减少反映了机体的病理应激状态,淋巴细胞中的T细胞和自然杀伤细胞在脑损伤后可能会发生系统性免疫抑制。在缺血性脑损伤的某些特定亚型中淋巴细胞已被证明在病理生理学中起保护作用,因此低计数表明预后不良。研究[12-14]表明,淋巴细胞减少是脑卒中的早期特征,急性卒中可导致调节性T细胞减少,从而增加组织损伤,是应激反应和更大感染可能性的标志。研究[15-18]显示,NLR与脑梗死疾病严重程度、不良预后、梗死面积、卒中后抑郁、短期脑梗死复发风险及死亡风险增加均明显相关。中性粒细胞和淋巴细胞对急性脑梗死的预后具有不同的预测价值,较高的中性粒细胞可导致较严重的初始症状,较低的淋巴细胞与较差的长期预后相关[19]。本研究显示,急性脑梗死平均NLR水平较对照组明显升高,提示脑梗死可引起持续性脑损伤。
动脉粥样硬化的发病机制复杂,炎症被认为是动脉粥样硬化斑块形成的始动因素和其发展的关键因素[20],炎症生物标志物和促炎症细胞因子参与动脉粥样硬化斑块的进展,并与斑块的不稳定性密切相关[4]。在对颈动脉粥样硬化斑块分析中显示,斑块内的hs-CRP、IL-6和TNF-α等炎性因子水平明显升高,易损斑块内抗炎细胞因子IL-10水平较稳定斑块明显降低[21]。过度活化的外周血中性粒细胞对血管内皮具有直接损伤作用[22]。既往研究[23]已经证明,在动脉粥样硬化的不同阶段,大量中性粒细胞被发现存在于动脉粥样硬化斑块中,中性粒细胞的增加可能会损伤内皮细胞,并释放血管活性或细胞毒性介质,包括花生四烯酸代谢物、活性氧、蛋白酶、MMP和细胞因子等,这可能导致细胞外基质破坏和血管壁塌陷,导致动脉粥样硬化斑块逐渐演变和脆性增加;淋巴细胞与动脉粥样硬化的发生也有关,淋巴细胞主要参与抗炎和内皮保护作用,随着动脉粥样硬化的加剧,淋巴细胞凋亡逐渐增加[24]。因此中性粒细胞和淋巴细胞之间的不平衡,NLR的升高反映全身炎症状态,NLR值越高表明炎症反应越严重、更易于脑部动脉粥样硬化加重。既往研究[25]显示,在冠心病患者中发现NLR与管腔狭窄明显有关,随着NLR的升高冠状动脉狭窄逐渐加重。本研究显示,NLR与脑动脉狭窄程度有明显相关性,随着NLR的升高,脑动脉狭窄程度逐渐加重;NLR的升高预示着动脉粥样硬化风险增加,并且调整其他动脉粥样硬化危险因素后,如年龄、性别、糖尿病和血压等,这种影响仍然存在,NLR是脑动脉狭窄严重程度的独立危险因素。
hs-CRP在动脉粥样硬化形成和发展中的作用至关重要,可直接导致血管平滑肌炎性反应。Hcy是蛋氨酸的代谢产物,血清Hcy水平升高与血管疾病风险增加相关,既往大量研究表明,高Hcy血症是脑梗死发生的危险因素之一[26],血Hcy水平升高可能通过多种机制引起神经毒性和血管内皮的损伤[27]。血hs-CRP和Hcy能直接破坏血-脑屏障,并通过增加活性氧的产生促进神经系统退行性变[28]。Hcy本身还可通过刺激hs-CRP的产生而引发血管平滑肌细胞的炎症反应[29],促发心脑血管事件的发生。在许多疾病中发现血清Hcy浓度与血清hs-CRP水平显著相关。因此,从生物学上讲,Hcy和血清高CRP可能相互作用,共同参与动脉粥样硬化的形成和发展。本研究显示,急性脑梗死患者血hs-CRP和Hcy较对照组明显增加,并且与脑动脉狭窄的程度呈显著正相关,是脑动脉狭窄的独立危险因素。
综上所述,本研究显示NLR、Hcy和hs-CRP与急性脑梗死有明显相关性, 且可以对患者的脑动脉狭窄程度进行判断。NLR反映了中性粒细胞和淋巴细胞之间的平衡,是可重复的并且新颖的复合生物标记物,可以全面反映机体免疫状态。NLR、Hcy和hs-CRP可作为一种有效的临床指标,对临床决策和预后判断具有很强的实用性。

