急诊就诊53例吸入性肺炎的临床特征及治疗方案分析
宋开元,张向阳,段敏,王琰,张陈光,吴圣,冯莉莉,宋琳琳,陈旭岩
(清华大学附属北京清华长庚医院急诊科)
吸入性肺炎是肺炎的一种常见类型,指食物、口腔分泌物或胃内容物反流,误吸入下呼吸道而引起的肺部化学性或合并细菌性的炎症[1]。有研究显示,吸入性肺炎全球整体发病率为6.1%~53.2%。在英国,吸入性肺炎占社区获得性肺炎的5%~30%;在美国医疗机构中(含养老机构),吸入性肺炎死亡率高达40%[2-4]。我国吸入性肺炎在社区获得性肺炎中占比为5%~15%,病死率可达30%~60%[5-7]。吸入性肺炎发病率随着年龄的增长而增加,是引起老年人死亡的常见因素。老年患者受疾病、长期卧床等因素影响,住院期间易因吞咽反射迟钝而出现误吸,最终导致吸入性肺炎。本研究主要分析因误吸导致的吸入性肺炎的病原学及临床特征,为临床制定针对性的预防对策及治疗方法奠定基础。
1 对象与方法
1.1 研究对象
回顾性分析2019年11月至2020年7月清华大学附属北京清华长庚医院急诊科诊断为吸入性肺炎的53例患者的临床资料。其中,男性36例,女性17例,年龄(79.94±1.86)岁。根据病原学结果,将患者分为革兰氏阳性(gram-positive, G+)菌组9例和革兰氏阴性(gram-negative, G-)菌组44例。纳入标准:(1)支气管抽吸物或吸痰可见咽内容物、食物残渣以及胃液或十二指肠液[8,9];(2)肺部计算机断层扫描示存在肺炎;(3)行支气管镜检查,且痰液、支气管抽吸物或灌洗液病原学明确;(4)抗感染治疗且疗效可评价;(5)病例资料完整。排除标准:(1)普通社区获得性肺炎;(2)不符合吸入性肺炎诊断标准;(3)病原学结果欠缺,抗感染治疗不规范或疗效无法评价;(4)病例资料不完整。本研究符合赫尔辛基宣言,经我院伦理委员会批准。
1.2 方法
1.2.1 资料收集 (1)一般资料:年龄、性别、症状及基础疾病等;(2)实验室检查:血常规、血生化、C反应蛋白(C-reactive protein, CRP)、降钙素原(procalcitonin, PCT)及血气分析等。
1.2.2 治疗方法 入院后依据患者过敏史及肾功能水平,经验性选择抗生素进行初始抗感染治疗,并对患者进行支气管镜检查及辅助排痰。将痰液、支气管抽吸物或灌洗液进行病原学培养。
1.2.3 病情评估 肺炎严重指数(pneumonia severity index, PSI)评分系统是评价肺部感染严重程度及预后常用的参考指标[10]。根据PSI评分系统对入组患者进行分级,Ⅰ~Ⅲ级为轻症组,Ⅳ、Ⅴ级为重症组。
1.2.4 治疗有效性评估 抗生素治疗有效性评价标准为规范化治疗72h后患者体温峰值降低,症状明显缓解,白细胞(white blood cell,WBC)、CRP、PCT等炎症指标降低。
1.3 统计学处理
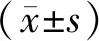
2 结 果
2.1 2组患者基线资料比较
本研究共纳入53例患者,患有神经功能障碍相关基础疾病(含因脑出血、脑梗死、阿尔茨海默症等所致的遗留功能缺失或失能)患者41例,主要临床表现为发热、呼吸困难、意识障碍和咳嗽,分别占比37.7%、28.3%、20.8%和13.2%。2组患者在神经功能障碍以及疾病严重程度方面比较,差异有统计学意义(P<0.05;表1)。
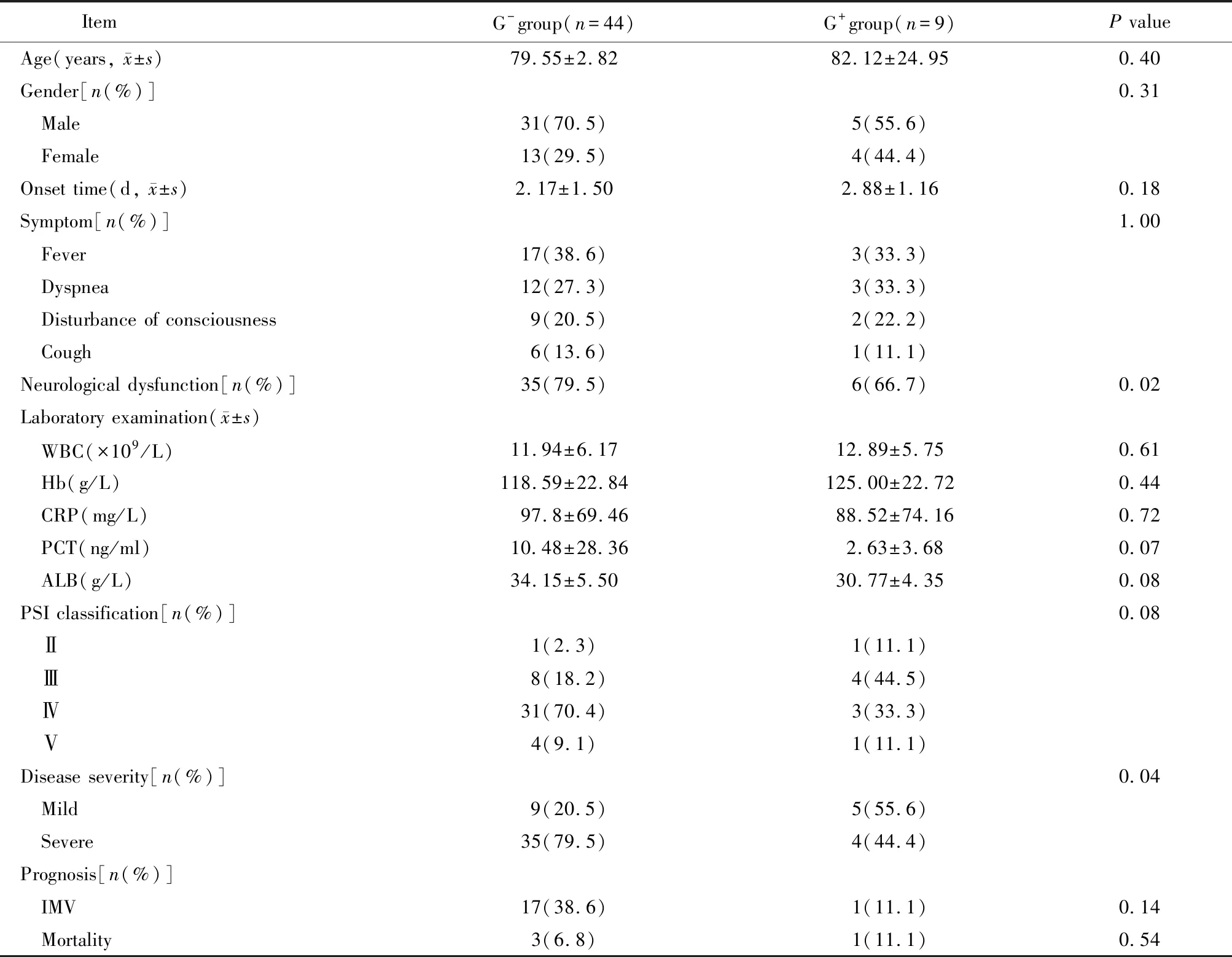
表1 2组患者临床资料比较
2.2 病原学与病情严重程度的相关性分析
G-菌组菌株主要为肺炎克雷伯菌、铜绿假单胞菌及大肠埃希菌,分别占比52.3%,29.5%及18.2%。G+菌组菌株主要为纹带棒状杆菌及金黄色葡萄球菌,分别占比22.2%及77.8%。重症组主要以肺炎克雷伯菌感染为主[51.3%(20/39)]。5种病原菌在疾病严重程度方面比较,差异有统计学意义,肺炎克雷伯菌感染病情严重程度更高(P<0.05;表2)。

表2 病原学与病情严重程度的相关性分析
2.3 不同抗生素初始治疗有效性分析
54.7%(29/53)的患者初始治疗采用含β-内酰胺酶抑制剂的抗生素。在疗效评价方面,含β-内酰胺酶抑制剂的抗生素药物头孢哌酮-舒巴坦的初始治疗有效率最高(P<0.05;表3)。

表3 不同抗生素初始治疗的有效性分析
3 讨 论
随着老龄化加剧及神经系统疾病发病率增多,吸入性肺炎的发病率逐渐攀升,已经成为急诊科常见危重症,而误吸是引起吸入性肺炎的先决条件。误吸是指胃或咽部内容物进入喉部或下呼吸道从而引起肺部化学性损伤及细菌感染[2],本研究主要讨论由误吸继发细菌感染而引起的吸入性肺炎。本研究中入组患者平均年龄为(79.94±1.86)岁,77.4%(41/53)的患者存在神经功能障碍(P=0.02)。研究表明,年龄是引起吸入性肺炎的独立危险因素,高龄患者吞咽功能减退和免疫力下降,更易引起食物误吸,导致吸入性肺炎[4,11]。神经系统疾病(如脑出血、脑梗死、帕金森病及阿尔茨海默症等)常导致患者部分或全部机体失能,从而造成吞咽功能减退、咳嗽反射减弱甚至长期卧床后平卧进食,大大增加了误吸的发生率。
吸入性肺炎患者的临床表现与吸入内容物的量、形状、吸入后时间及患者基础疾病有关,主要表现为呼吸困难、发热(多为低烧)和紫绀。当吸入的量较多时,患者以窒息、喘憋为首发表现。本研究中,患者的临床表现以发热居多,其次是呼吸困难;平均发病时间为(2.16±0.04)d,提示吸入性肺炎的起病较为隐匿。推测原因,可能与患者多为高龄,且大部分合并神经功能障碍,导致感知能力下降有关。加强对此类患者的看护或有助于早期发现疾病并及早就医。
早期研究指出,厌氧菌是吸入性肺炎常见病原体[12]。但近年来的研究表明,厌氧菌感染在吸入性肺炎中逐渐减少,G-杆菌逐步居于主导地位,并以肺炎克雷伯菌为最常见[11,13,14]。社区获得性肺炎常见致病菌有肺炎链球菌、金黄色葡萄球菌、流感嗜血杆菌和肠杆菌,而医院获得性肺炎中主要为G-杆菌,如肺炎克雷伯菌和铜绿假单胞菌[5]。本研究通过对53例吸入性肺炎患者的痰液或支气管灌洗液进行培养,发现主要病原体为G-菌,以肺炎克雷伯菌为主要致病菌,与上述研究吻合。目前,吸入性肺炎病原菌发生变化的原因尚不明确,可能与发病人群和采样时间不同有一定关系[15]。
肺炎克雷伯菌更易定植在胃肠道和口咽部等部位。吸入性肺炎的发生过程中,进入喉、下呼吸道的吸入物可将定植在胃肠道和口咽部的细菌带入下呼吸道,导致肺部感染。这可能是肺炎克雷伯菌在吸入性肺炎中检出最多的原因。有研究表明,老年肺炎克雷伯菌死亡病例中30%是由于口咽部菌群误吸所致[16]。一项针对中位年龄>60岁的肺炎患者的研究显示,约17.2%的社区获得性肺炎和6.5%~11.6%的院内获得性肺炎,由肺炎克雷伯菌感染所致[17]。肺炎克雷伯菌是一种条件致病菌,主要在免疫功能低下、高龄的人群中引起严重感染。有研究发现,糖尿病、恶性肿瘤、肝胆系统疾病、肾功能衰竭均是感染肺炎克雷伯菌的危险因素,而这些因素为老年人的常见疾病,使老年患者感染风险增高[18]。本研究中,重症组主要以肺炎克雷伯菌感染为主。肺炎克雷伯菌有较厚荚膜,而荚膜是一种重要的毒力因子。在肺炎克雷伯菌感染过程中,荚膜通过多种机制抵抗宿主的免疫应答,促进肺炎克雷伯菌的致病性[19]。
在抗感染治疗方面,早年吸入性肺炎推荐使用青霉素类抗生素。但由于致病菌的变化,以及青霉素的耐药率的逐渐攀升,临床中也相应调整抗感染策略[13]。日本呼吸学会、英国胸科学会和美国胸科学会推荐头孢菌素类、碳青霉烯类及含β-内酰胺酶抑制剂的抗生素作为吸入性肺炎的初始治疗选择,治疗途径推荐静脉注射及肌肉注射,疗程≥5d,平均治疗时间为7~10 d[20-22]。本研究中,初始抗生素治疗分别有碳青霉烯类、第三代头孢菌素类、喹诺酮类以及含β-内酰胺酶抑制剂的抗生素。其中,以含β-内酰胺酶抑制剂的抗生素最多,且有效率更高。临床治疗中,抗生素的选择一方面依据当地的流行病学史,另一方面需结合患者既往病史及病情进行综合考虑。对于合并糖尿病或肿瘤、长期居住养老机构、反复住院、多次使用抗生素的患者,应警惕耐药菌感染,选择抗生素治疗方案时应充分考虑上述情况。
综上,吸入性肺炎多见于老年人,尤其是神经功能障碍患者。G-菌是吸入性肺炎的主要致病菌,以肺炎克雷伯菌为主。以含β-内酰胺酶抑制剂的抗生素为一线用药选择的患者,治疗有效率更高。但本研究为回顾性研究,样本较少且均来自同一家医院急诊科,结果可能存在抽样偏差,且研究缺乏长期随访,对患者的长期预后缺乏有效判断。

