颈内动脉中-重度狭窄患者MRI高信号血管征的影响因素分析
朱芳梅 王宇军
高信号血管征(hyperintense vessel sign,HVS)是指于MRI液体衰减反转恢复序列(fluid attenuated inversion recovery,FLAIR)上邻近脑皮层表面出现的线状、蛇纹状高信号影[1],通常出现于狭窄的颅内大动脉近端和远端。中老年患者颅脑MRI检查常见的征象为脑白质高信号(white matter hyperintensities,WMHs)。WMHs是指于FLAIR序列上脑室旁及皮层下区的脑白质呈斑点、斑片状高信号影[2],包括侧脑室旁WMHs(periventricular white matter hyperintensities,PWMHs)和深部 WMHs(deep white matter hyperintensities,DWMHs)。研究证实,随着WMHs的进展,患者卒中、认识损害、步态障碍及死亡的发生率也逐渐提高[3]。因此,利用影像学MRI技术研究WMHs的发生机制至关重要。目前,相关研究多集中于探讨HVS与颅内大动脉闭塞,如颈内动脉(internal carotid artery,ICA)、大脑中动脉(middle cerebral artery,MCA)急性闭塞时神经功能衰退及溶栓治疗效果的相关性[1,3-4],而关于ICA中-重度狭窄患者HVS与WMHs相关性的报道较少。因此,笔者回顾ICA中-重度狭窄患者的临床资料,旨在探讨HVS和WMHs的相关性,并进一步分析HVS的影响因素及WMHs的发病机制,现将结果报道如下。
1 对象和方法
1.1 对象 收集2014年1月至2021年12月浙江省立同德医院行颈部CT血管造影成像(computed tomography angiography,CTA)及头颅MRI检查的患者71例,其中男56例,女15例,年龄45~90(69.5±12.8)岁。纳入标准:(1)根据北美症状颈动脉内膜切除试验狭窄分级法(North American symptomatic carotid endarterectomy,NASCET)测量ICA的狭窄程度[5],血管狭窄程度(%)=(1-血管最窄处管腔直径/狭窄远端正常管腔直径)×100%,<50%为轻度狭窄,50%~69%为中度狭窄,70%~99%为重度狭窄,100%为闭塞。利用颈部CTA检查原始横断面图像及多平面重建图像,纳入检查结果为ICA中度、重度狭窄或闭塞的患者,多发狭窄以最严重处计算。(2)完整的头颅MRI平扫影像资料,包括 T1WI、T2WI、液体抑制反转恢复(fluid attenuated inversion recovery,FLAIR)和弥散加权成像(diffusion weighted imaging,DWI)序列。(3)头颈部 CTA 与头颅MRI平扫间隔时间不超过1个月。(4)临床资料及相关实验室检查结果完整。(5)均为单侧大脑半球出现HVS,且出现HVS的同侧ICA狭窄程度符合纳入标准,其对侧ICA为轻度狭窄及以下(狭窄程度<50%)。排除标准:(1)患者影像或临床资料不完善;(2)大面积的急性或陈旧性脑梗死,导致FLAIR序列上无法对WMH进行分级;(3)头颅MRI检查提示脑内伴有出血、肿瘤、中毒、脑炎等疾病;(4)颈部CTA检查提示伴有ICA动脉瘤及夹层、烟雾病等。本研究经浙江省立同德医院医学伦理委员会批准(浙同德快审字第[2019]034号)。
1.2 方法 收集患者的临床资料包括年龄、性别、既往史(有无高血压史、高血脂史、糖尿病史、心脏病史)。高血压诊断标准:收缩压≥140 mmHg(1 mmHg=0.133 kPa)及舒张压≥90 mmHg。高血脂诊断标准:TC>5.7 mmol/L,TG>1.7 mmol/L,HDL<1.0 mmol/L,LDL>3.4 mmol/L,4项指标中任一指标符合标准即可诊断。糖尿病诊断标准:餐后2 h血糖≥11.1 mmol/L或FPG≥7.0 mmol/L。心脏病史包括:冠状动脉疾病、房颤、心律失常、房室传导阻滞。
1.2.1 头颅MRI检查 采用Siemens Trio Tim 3.0 T扫描仪,8通道头颅线圈,患者仰卧位,头先进。检查序列包括横断面T1WI、T2WI、FLAIR和DWI序列,T1WI:重复时间(repetition time,TR)/回波时间(echo time,TE)=260 ms/2.46 ms,T2WI:TR/TE=3 800 ms/93 ms,FLAIR:TR/TE=4 500 ms/93 ms,层厚4~5 mm,层间距0.3~1 mm,视野(field of view,FOV):230 mm×230 mm,层数20~30层。
1.2.2 颈部CTA检查 采用双源CT仪(SOMATOM Definition Flash),患者仰卧位,头先进,进行颈部CTA成像,扫描范围包括:后床突上缘1.5 cm至主动脉弓上缘。扫描参数:双源CT管电压双球馆A管100 kV,B管SN 140 kV,自动管电流,螺距0.9,层厚0.6 mm;东芝CT管电压100 kV,管电流自动调制,螺距0.65,层厚1.0 mm;矩阵均512×512。于右肘正中静脉经高压注射器团注非离子型等渗对比剂碘帕醇(上海博莱科信谊药业有限责任公司,规格:37g/100ml,批号:H20053388)60 ml及0.9%氯化钠溶液30 ml,速率4.0~5.0 ml/s。最后,将1 mm薄层原始图像传入工作站进行三维重建自动进行血管减影,获得最大密度投影(maximum intensity projection,MIP)、曲面重建(curved planar reformation,CPR)及多平面重建(multiplanar reconstruction,MPR)等图像。
1.3 影像资料分析 所有图像均由2位放射神经影像诊断主治及主任医师进行双盲分析,当结果不一致时经讨论达成一致。
1.3.1 WMHS分级 在FLAIR图像上,根据Fazekas等[6]视觉量表对两侧大脑半球的PWMH和DWMH分别进行0~3级评级。PWMH评级:0级表示无异常信号,1级表示呈“帽状”或“细铅笔状”高信号,2级表现为光滑“晕状”高信号,3级表现为不规则高信号向深部延伸;DWMH评级:0级表示无异常信号,1级表示呈散在斑点状高信号影,2级表示病灶有融合趋势,3级表示呈大片融合高信号影。将0级、1级合并为无-轻度,2级、3级合并为中-重度。
1.3.2 HVS阳性标准 HVS阳性需同时符合以下3项[7]:(1)FLAIR序列图像上显示分布于脑池、脑沟中的管状、线状血管样走行高信号影;(2)相对应的区域于在T2WI序列图像上呈流空低信号;(3)上述异常信号连续2个以上层面出现。HVS评分标准:无HVS为0分,HVS局限于外侧裂池为1分,分布于颞枕叶脑沟内为2分,广泛分布于额顶叶脑沟内为3分。评分0~1分为HVS低级别组,评分2~3分为HVS高级别组。
1.4 统计学处理 采用SPSS 25.0统计软件。计量资料以表示,组间比较采用两独立样本t检验;计数资料以频数(百分比)表示,组间比较采用χ2检验。采用二元logistic回归分析DWMH的独立危险因素。P<0.05为差异有统计学意义。
2 结果
2.1 HVS低级别组和高级别组临床资料的比较 71例患者中HVS低级别组42例,HVS高级别组29例。两组患者年龄、性别、高血压史、高血脂史、糖尿病史、心脏病史比较差异均无统计学意义(均P>0.05),见表1。

表1 HVS低级别组和HVS高级别组的临床资料比较
2.2 HVS低级别组和高级别组影像征象的比较 HVS低级别组中不伴有HVS征象38例(90.5%),伴有HVS征象4例(9.5%);HVS高级别组患者均伴有HVS征象(100.0%)。HVS高级别组同侧ICA重度狭窄或闭塞、伴同侧MCA重度狭窄或闭塞的发生率均高于HVS低级别组(均P<0.05)。HVS低、高级别组中-重度DWMH的发生率比较差异有统计学意义(P<0.01)。HVS低、高级别组中-重度PWMH的发生率差异无统计学意义(P>0.05)。见表2,典型病例见图1、2。

表2 HVS低级别组和HVS高级别组影像征象的比较[例(%)]

图1 79岁男性右侧ICA中度狭窄患者的CTA和FLAIR检查结果[a:右侧ICA管腔局部中度狭窄(箭头所示);b-d:HVS阴性,HVS评分0分,组别为低级别组;PWMH 2级,为中-重度PWMH;DWMH 1级,为无-轻度DWMH]
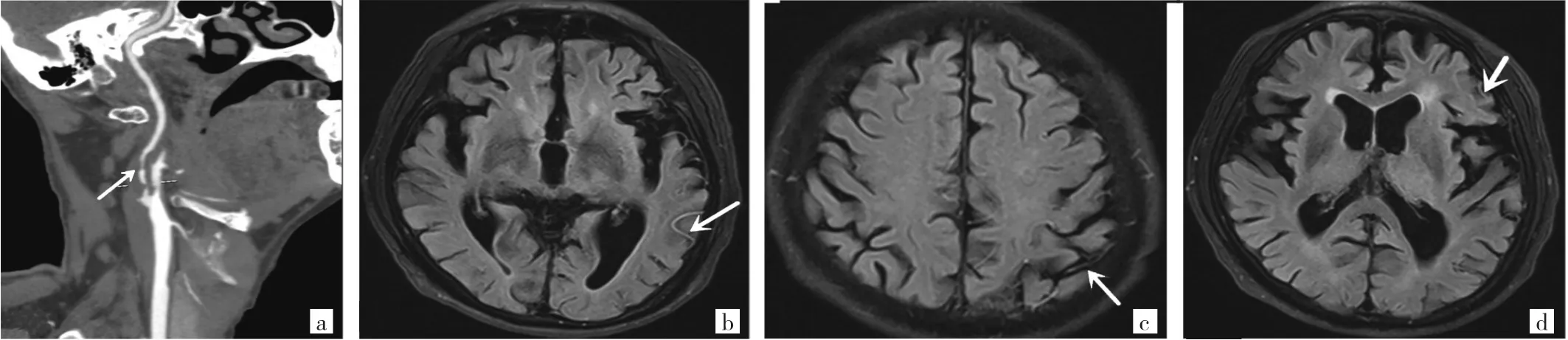
图2 85岁男性左侧ICA重度狭窄患者的CTA及FLAIR检查结果[a:左侧ICA管腔局部重度狭窄(箭头所示);b-d:HVS阳性(箭头所示),HVS评分3分,组别为高级别组;PWMH 2级,为中-重度PWMH;DWMH 1级,为无-轻度DWMH]
2.3 DWMH危险因素分析 以DWMH级别作为因变量,将上述单因素统计分析共9个变量:年龄、性别、有无高血压史、有无糖尿病史、有无高血脂史、有无心脏病史、HVS高低级别、同侧ICA狭窄程度、是否伴有同侧MCA重度狭窄或闭塞作为自变量,二元logistic回归分析结果显示,HVS高级别(OR=24.391)是DWMH中-重度的独立危险因素,见表3。其中伴有同侧MCA重度狭窄或闭塞这一变量P<0.05,但考虑是因样本量较少导致的假阳性,故不考虑是DWMH中-重度的独立危险因素。
3 讨论
本研究结果发现,HVS低级别组和HVS高级别组在性别、高血压史、高血脂史、糖尿病史、心脏病史比较差异均无统计学意义(均P>0.05),这与既往文献表现存在一定差异:宋鸿雁等[8]研究发现高血脂史在HVS高、低级别组间差异有统计学意义,可能原因是该研究对象为ICA、MCA闭塞所致急性脑梗死患者,而本研究中研究对象为ICA中重度狭窄或闭塞者,且根据排除标准大范围脑梗死患者未纳入本研究。
本研究中HVS高级别组同侧ICA重度狭窄或闭塞的发生率高于HVS低级别组,说明HVS级别与血管狭窄程度有关,ICA狭窄程度越严重,HVS级别越高,HVS可为血管病变提供一定的信息。本研究发现颅内大血管重度狭窄或闭塞降低了远端脑组织的血流量,使得血液流速会不同程度地减慢或导致侧支循环形成,促使HVS广泛出现。邱雷雨等[9]研究认为,脑血管狭窄程度越严重,HVS级别越高,与本研究结论基本一致,但他们研究中脑血管狭窄程度的分级基于磁共振血管造影(magnetic resonance angiography,MRA)检查图像,而本研究基于颈部CTA及NASCET分级法对ICA狭窄进行分级,故认为本研究结果更具有说服力。
当伴有MCA重度狭窄或闭塞时,HVS级别亦较高。Ahn等[10]发现HVS经常出现在前循环梗死患者中,并且经常发生在MCA近端M1和M2段。尽管许多研究已经证实HVS是脑梗死的重要影像学标志物,但机制仍存在一定争议[11]。早期尸检结果证实,HVS阳性血管中存在血栓[12]。后来Liebeskin[13]发现远端的形成是由于侧支循环缓慢流动而不是由于血管内血栓形成。Inatomi等[14]发现HVS出现的时间早于DWI异常信号,并且在显示异常脑灌注区域方面优于DWI。他认为脑动脉闭塞后,软脑膜侧支代偿性反流是HVS形成的病理生理基础。
此外,本研究通过二元logistic回归分析发现HVS高级别是DWMH中-重度的独立危险因素。此前邵园等[15]研究发现HVS阳性是老年患者DWMH的独立危险因素,但研究对象并未涉及HVS分级和ICA中-重度狭窄或闭塞患者。本研究结果发现,HVS级别越高,ICA中-重度狭窄患者的DWMH分级越高,提示脑内低灌注状态是ICA中-重度狭窄或闭塞患者DWMHs的发生机制之一。而且,笔者发现HVS低、高级别在PWMH分级中差异无统计学意义。在本研究中的HVS多数分布于额、颞、枕叶表面的脑沟、池中,这与DWMH解剖学分布区域一致,说明HVS主要反映的是皮层及皮层下深部白质区域的血流灌注状态。HVS作为不同于Willis环二级侧支循环开放的影像学征象,代表脑内更严重的低灌注状态。而HVS与PWMH无相关的原因可能是由于邻近侧脑室壁的白质区域血供来自脉络膜动脉或豆纹动脉终末支,这些血管无侧支循环的深部小血管,因而HVS难以反映邻近侧脑室壁的白质区域灌注情况。
本研究存在一些局限性。本研究未涉及HVS级别与患者临床预后的相关性,且由于入组及排除标准较严格导致样本量不大,期待后续将收集更多的患者及其临床预后资料进行进一步研究。
综上所述,本研究回顾性分析经颈部CTA检查诊断ICA中-重度狭窄患者的相关影像及临床资料,结果发现ICA狭窄程度越严重HVS级别越高,尤其是当伴有同侧MCA重度狭窄或闭塞时;HVS高级别是DWMH中-重度的独立危险因素,提示脑内低灌注状态可能是ICA中-重度狭窄患者DWMHs的发生机制之一。

