CEUS联合常规超声诊断乳腺非肿块型疾病的研究
伏 晶,刘爱玲,王吉科
1.徐州医科大学附属第三医院,江苏 徐州 221010;2.徐州医科大学附属医院,江苏 徐州 221010
乳腺癌是乳腺上皮细胞在多种致癌因子的作用下,发生增殖失控的现象,病灶以肿块型病变最为典型[1,2]。近年来其发病率和死亡率逐年上升,严重威胁患者的生命安全,故早期检查和及时治疗对降低死亡率、增加生存时间十分重要。随着影像技术不断的发展,乳腺非肿块型病变的检出率不断上升。常规超声可较早检查出乳腺非肿块型病变,但良恶性鉴别的诊断效能低,且极易受检查医生主观因素干扰[3,4]。超声造影(contrast-enhanced ultrasoun, CEUS)通过静脉注射造影剂后显示病灶微血管血流灌注情况,分析血流动力学参数,达到评估乳腺良恶性病变的目的,同时它能够克服彩色多普勒技术无法检测低流速、低流量血管的缺点,并且可以先于彩色多普勒观察肿瘤组织内新生血管,有助于乳腺良恶性病变的早期鉴别诊断[5-7]。故CEUS是常规超声对乳腺内可疑恶性病变诊断的很好补充。本研究主要探讨CEUS联合常规超声在乳腺非肿块型疾病良恶性鉴别中的应用价值,以期对非肿块型乳腺癌患者的临床诊治提供可靠的理论依据,进一步提高患者生存率。
1 资料与方法
1.1 一般资料
回顾性分析2018年1月至2021年3月于徐州医科大学附属第三医院就诊的68例乳腺非肿块型病变患者,均为女性,年龄25~67岁,平均年龄(51.16±8.87)岁。纳入标准:常规超声检查符合乳腺NML标准;均行CEUS检查;影像学及病理学资料完整;患者及家属知情同意。排除标准:超声图像质量欠佳者。
1.2 方法
1.2.1常规超声检查
使用PHILIPS EPIQ5彩色多普勒超声诊断仪,探头频率7~15 MHz。患者取仰卧位,完全暴露两侧乳房和腋窝。先行常规超声检查,观察乳腺非肿块型病变的二维图像特征,记录病灶的大小、边界、形状、纵横比、内部及后部回声,有无微小钙化,随后行彩色多普勒观察病灶血流信号的分布,频谱多普勒测量病灶的动脉血流峰值流速(PSV)及阻力指数(RI),最后扫查腋窝淋巴结。
1.2.2CEUS检查
使用PHILIPS EPIQ5彩色多普勒超声诊断仪探头频率7~15 MHz,MI 0.07。造影剂为意大利Bracco公司的Sono Vue。以5 mL生理盐水稀释震荡造影剂后,抽出2.4 mL经肘静脉团注,随后推注5 mL生理盐水,造影模式下实时观察病灶内造影剂分布情况,并采集动态造影过程,分析病灶造影增强模式。将乳腺造影的增强模式分为[6]:无增强、均匀增强、不均匀增强。恶性病灶多为不均匀增强;良性病灶多为无增强或均匀增强。选取病灶增强强度最高区域,绘制时间-强度曲线(TIC),记录病灶的峰值强度(PI)、达峰时间(TTP)和曲线下面积(AUC)。
1.3 统计学处理
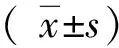
2 结果
2.1 病理学检查结果
68例病灶,病理学结果恶性40例,良性28例。恶性病灶中:浸润性导管癌20例,浸润性小叶癌8例,导管内癌6例,纤维性腺癌4例,基底细胞癌1例,髓样癌1例;良性病灶中:腺病10例,炎性病变8例,导管内乳头状瘤5例,组织不典型增生3例,囊性增生1例,纤维腺瘤1例。
2.2 常规超声特征
乳腺非肿块型良恶性病变的常规超声特征在生长方式方面无统计学意义(P>0.05),在微钙化、病灶周围血流分布方面,乳腺非肿块型恶性病变分布比例高于良性病变(P<0.05)。见表1。

表1 良恶性病变常规超声征像比较
2.3 CEUS检查结果
乳腺非肿块型良性病灶CEUS多表现为均匀低或等增强,与周围正常腺体组织相比造影剂多呈等进慢出或慢进慢出,较少病灶中可见穿支血管;而恶性病灶多表现为不均匀高增强,并呈快进快出模式,多数病灶内可见粗大穿支血管。见表2。
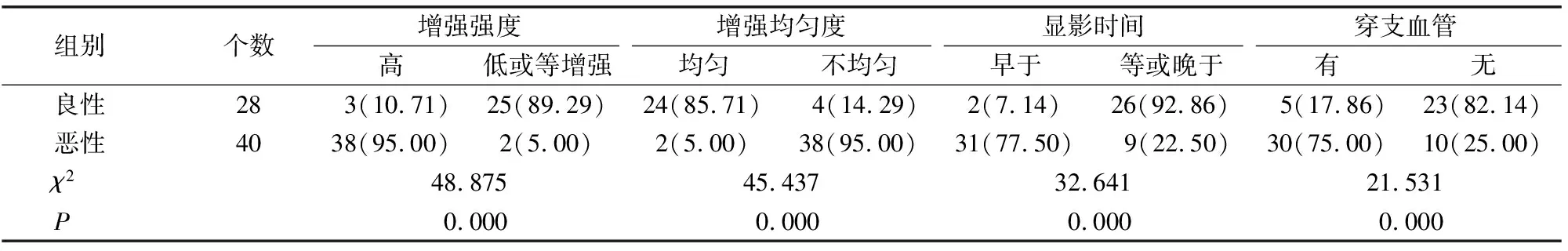
表2 良恶性病变的超声造影特征比较
2.4 良恶性病变CEUS定量参数比较
恶性病变TTP明显小于良性病变(P<0.05),而PI和AUC明显高于良性病变(P<0.05)。见表3。
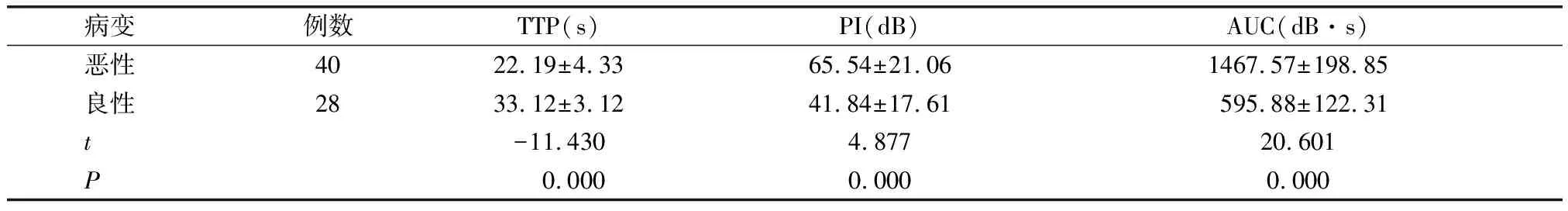
表3 良恶性病变CEUS定量参数比较
2.5 常规超声、CEUS及联合检查诊断价值
CEUS与常规超声联合诊断的灵敏度、特异度、准确度、阳性预测值及阴性预测值均显著高于单独使用常规超声或CEUS(P<0.05)。见表4。
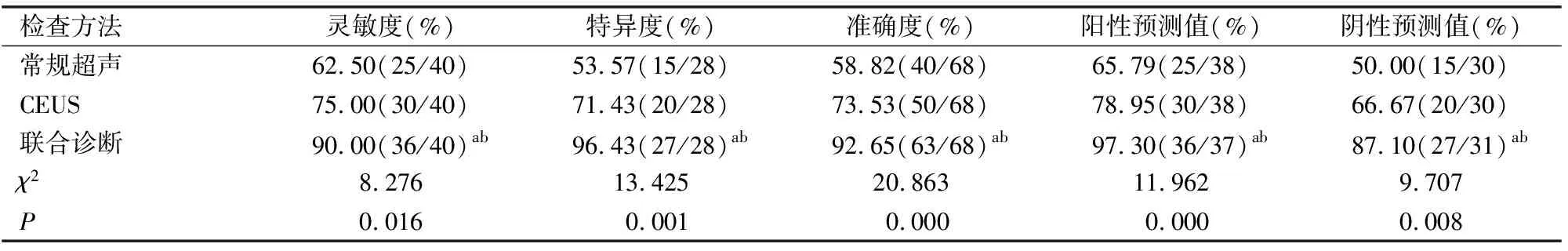
表4 常规超声、CEUS及联合检查诊断价值
2.6 不同年龄、病理类型恶性病变CEUS定量参数比较
不同年龄、不同病理类型的恶性病变,TTP、PI及AUC比较差异无统计学意义(P>0.05)。见表5。
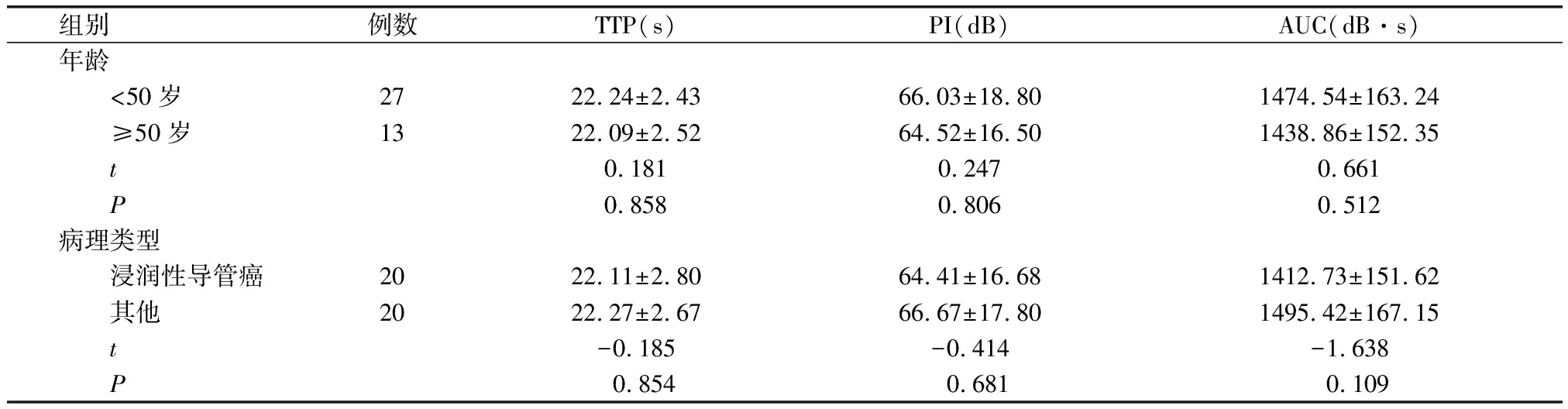
表5 不同年龄、病理类型恶性病变CEUS定量参数比较
3 讨论
近年来乳腺疾病的发病率逐年增加,严重影响人类健康,随着医学检测手段的发展,钼靶X线、超声、MRI等逐渐成为主要的影像学检查手段[8]。钼靶X线作为乳腺癌检查手段,在含有钙化的乳腺病变的诊断中具有很高的价值,但对于腺体结构较为致密的乳腺或者假体植入后的乳腺,其诊出率大大降低,且因其辐射性,不宜反复应用,受检人群极为受限[9,10]。MRI具有极好的软组织分辨率,无辐射,对乳腺疾病有较好的诊断价值,但是,其费用高、耗时长[11]。常规超声具有无创、无辐射、方便、价廉、重复性极好等优点,广泛应用于乳腺疾病的诊断。但常规超声对乳腺非肿块型病变的诊断不明确,特别是对于较小的病灶或非典型病例,导致诊断的准确度较低[12]。超声造影(CEUS)即声学造影,其依托造影剂通过造影谐波成像技术呈现患者病灶的血流灌注情况,并能增强脏器及病变显示,对肿瘤的诊断具有重要价值[13]。
既往研究发现[14],常规超声对乳腺非肿块性病变的准确度和特异度较低(62.1%、56.1%)。本研究结果显示常规超声诊断乳腺非肿块型病变的准确度和特异度分别为58.82%、53.57%,佐证了上述观点。有研究指出[15],乳腺恶性肿瘤在常规超声图像上往往可以分为肿块型、钙化型、特殊类型,乳腺恶性病变形态不规则,内部回声不均匀,微钙化比例明显高于良性病变。本研究中40例恶性病变中82.5%出现微钙化,与既往研究结论一致,其原因可能是肿瘤生长较快,病灶局部缺血坏死,钙化盐沉积所致。血流灌注等级可以评估肿瘤的血流量及新生血管数目,肿瘤大小和分化程度均是影响血流的重要因素[16]。本研究结果显示,恶性组病灶周围血流分布明显高于良性病灶,表明乳腺病变中血流分布特征可以用于肿瘤良恶性鉴别诊断。超声造影对小血管和低流量、低流速的血管检测灵敏度高,可改善肿瘤微小血管的显示状况,弥补常规超声的不足。目前,血管造影已证实良性和恶性乳腺病变的供血特征不一致[17]。CEUS的定性指标在乳腺非肿块型病变的良恶性病变诊断中发挥重要作用。乳腺恶性病灶超声造影多表现为不均匀增强,周边多呈放射状增强,内部可见灌注缺损。良性病灶超声造影多表现为等或低均匀性增强,由内向外的离心性增强[18]。本研究结果显示40例恶性病灶中95%表现为不均匀高增强,与上述文献一致,其中2例良性病灶超声造影表现为不均匀高增强,术后病理证实1例为浆细胞性乳腺炎,1例为乳腺腺病。分析原因可能为炎性病灶中炎性反应使病变中血管呈异质性改变,造影后病变范围增大,呈不均匀高增强。
乳腺腺病由于腺病小叶增生明显,新生血管增多,导致造影剂灌注增多回声增强,呈现出恶性特征。王媚瑜等[19]对乳腺超声造影的TIC曲线分析发现,乳腺恶性病灶的TTP明显早于良性病灶,而PI及AUC高于良性病灶。本研究结果显示,与良性病变比较,恶性病变具有更早的TTP,和更高的PI和AUC,表明乳腺恶性病变中,造影剂灌注速度更快,增强强度更高,分析原因可能为恶性肿瘤细胞分泌大量血管内皮生长因子,诱导新生血管形成,使肿瘤内血管增多,故造影剂灌注增多,信号增强。同时由于新生血管壁薄,平滑肌层不足、弹性差,当病变中微血管的密度增加,细小动脉增多且走行变异扭曲时,易形成动静脉瘘,这导致造影剂可迅速进入病灶内。
既往研究[20]表明,超声造影对乳腺非肿块型良恶性病变的诊断能力高于常规超声,但其诊断效能仅为中等水平。本研究中,CEUS诊断乳腺非肿块型良恶性病变灵敏度、特异度、准确度分别为75.00%、71.43%、73.53%,稍高于常规超声,但二者联合诊断的敏感度、特异度及准确度均显著提高,分别为90.00%、96.43%、92.65%。说明CEUS联合常规超声可以进一步实现优势互补,提高乳腺病变诊断和鉴别诊断的准确性。
综上,CEUS联合常规超声可显著提高乳腺非肿块型疾病良恶性的诊断效能,具有较好的临床应用价值。但本研究不足之处为样本量少,尚待后续增加病例数进一步分析不同病理类型的非肿块型病变的超声特征。

