预防性回肠袢式造瘘术对低位直肠癌保肛术后营养状况及预后的影响
程功名,王 鹏,单留群,赵 亮,刘东晓
(南京市第二医院胃肠治疗中心,南京 210000)
直肠癌在临床上属于一种较为常见的恶性肿瘤,其中发生低位直肠癌的概率最高[1]。近几年,手术理念、诊断手段与手术技术等的不断发展使患有低位直肠癌的病患对术后的生活质量以及手术的安全性等方面有了更高的要求,因此保肛手术在临床实践中的使用更加广泛[2-3]。所以,选择2018 年8 月~2020 年8月在我院进行手术的低位直肠癌保肛术患者82 例为研究对象,探讨预防性回肠袢式造瘘术对低位直肠癌保肛术后营养状况及预后的影响,现报道如下。
1 材料与方法
1.1 一般资料 选择2018 年8 月~2020 年8 月在我院进行手术的低位直肠癌保肛术患者82 例为研究对象。本研究通过院伦理委员会批准且所有患均签署了知情同意书。依据造瘘术的方式不同,将患者分为预防组和对照组,每组41 例。其中对照组男25 例,女16 例,年龄介于36~80 岁,平均(55.28±12.94)岁,同术中测量、手术前直肠指诊、电子结肠镜等方式结合检测肿瘤下缘与肛缘的距离,小于4cm 有9 例,介于4~4cm 有19 例,介于5~6cm 有13 例,pTNM Ⅰ期6例,Ⅱ20 例,Ⅲ15 例;预防组男26 例,女15 例,年龄介于35~82 岁,平均(56.16±13.50)岁,同术中测量、手术前直肠指诊、电子结肠镜等方式结合检测肿瘤下缘与肛缘的距离,小于4cm 有8 例,介于4~4cm 有20例,介于5~6cm 有13 例,pTNM Ⅰ期7 例,Ⅱ21 例,Ⅲ113 例。两组患者一般资料无明显差异,具有可比性(P>0.05)。
1.2 方法 预防组患者实施预防性回肠袢式造瘘术对患者进行治疗,具体内容如下:术前准备:患者气管插管并进行全麻,体位选择为头低脚高与稍右倾截石,保证气腹压介于11~14mmHg,通常选择5 孔或4 孔法。安置穿刺孔位置:入腹腔镜未于肚脐上缘,且置入10mm 穿刺孔,主操作孔位于右下腹,且置入12mm 穿刺孔,辅助操作孔位于右腹直肌外缘同脐下2cm 的交界处与左下腹,分别置入5mm 穿刺孔,以及于左腹直肌同脐下2cm 的交界处置入5mm 穿刺孔。手术步骤:依据TME 的原则,对肠系膜下动静脉进行高位结扎以及切断,并游离降结肠、直肠与其系膜、结肠脾曲以及乙状结肠,然后选择双吻合技术进行直肠前切除术,对患者的吻合口质量以及全身状况进行评估,依据评估结果决定是否进行预防性回肠袢式造瘘术,不进行的患者结束手术。预防性回肠袢式造瘘术方法:于腹腔镜下选择带锁操作钳对距回盲部大约20mm 的地方进行钳夹,并回肠标记造瘘的肠段,对右下腹的辅助操作孔进行延长(大于20mm)已钳夹标记的回肠肠袢进行提出,于靠近回肠壁的系膜戳一个小孔后使支架管进入,对肠壁与腱鞘、腹膜、皮肤进行缝合固定,一期行开放造口后将人工肛袋接入。对照组患者未进行预防性造瘘术。
1.3 观察指标 比较分析两组患者的营养状况(总蛋白、前白蛋白、白蛋白)、肛门功能、生活质量评分以及并发症发生率(吻合口瘘、造口狭窄、肺感染、切口感染)。
肛门功能评价标准[4]:选择徐忠法的五项十分制对患者的肛门功能实施评估,主要包括便意、排便时间、控制能力、排便次数以及感觉功能,各项评分分值越低表明肛门的功能越差。
生活质量评价标准[5]:选择SF-36(简明健康状况调查量表)对患者的生活质量实施评价,主要评价内容包括一般健康、肌体疼痛、生理功能、躯体功能、社会功能、活力以及精神健康,各个维度的评分越低说明患者的生活质量越差。
1.4 统计学分析 数据统计使用SPSS 18.0,计量资料采用mean±SD 表示,组间比较用t 检验,计数资料采用[n(%)]表示,比较用χ2检验,当P<0.05 时,差异有统计学意义。
2 结果
2.1 两组患者治疗前与术后7d 营养状况比较 治疗前,两组患者总蛋白、前白蛋白以及白蛋白水平无明显差异,差异无统计学意义(P>0.05);术后7d,预防组总蛋白、前白蛋白以及白蛋白水平明显高于对照组,差异有统计学意义(P<0.05)。见表1。

表1 两组患者治疗前与治疗后7d营养状况比较
2.2 两组患者术后肛门功能比较 预防组便意、排便时间、控制能力、排便次数以及感觉功能评分显著高于对照组,差异有统计学意义(P<0.05)。见表2。
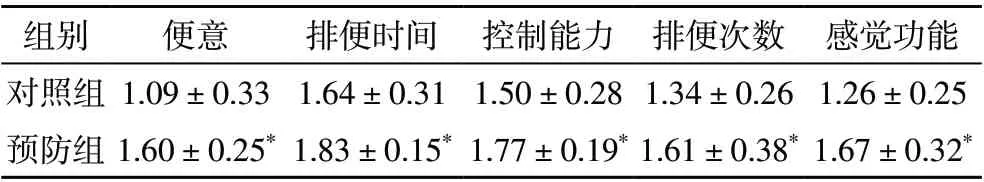
表2 两组患者术后肛门功能比较(分)
2.3 两组患者术后生活质量指标比较 预防组一般健康、肌体疼痛、生理功能、躯体功能、社会功能、活力以及精神健康评分明显高于对照组,差异有统计学意义(P<0.05)。结果见表3。

表3 两组患者术后生活质量指标比较(分)
2.4 两组患者并发症发生状况比较 预防组并发症发生率(12.20%)明显低于对照组(26.83%),差异有统计学意义(P<0.05)。结果见表4。
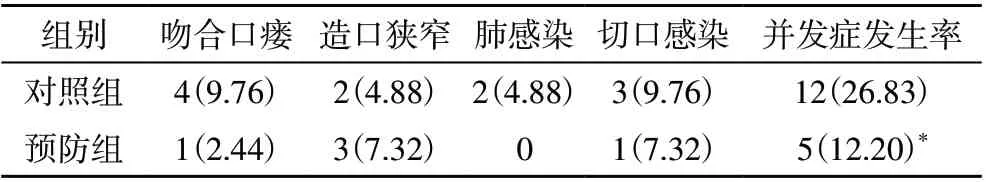
表4 两组患者并发症发生状况比较[n(%)]
3 讨论
低位直肠癌在直肠癌中属于高发疾病,吻合口瘘为低位直肠癌术后极易发生的一种比较严重的并发症[6]。之前临床实践中通常选择在腹会阴的基础上使用低位直肠癌保肛术的方式对患者进行治疗,但是这种手术方式有严重的污染程度以及发生会阴切口感染的几率比较大[7-8]。近几年,由于人们深入了解病情、于手术进行前进行精准评估、治疗手段的提升以及双吻合技术、TME 手术、预防性回肠造瘘术的广泛应用,致使患者于术后发生感染和吻合口瘘的概率显著下降,且患者的肛门功能、生活质量、营养状况明显提升[9-10]。
行直肠癌保肛手术的患者可能于术前出现营养不良的问题,低蛋白血症、贫血经常出现,并且进行手术可以使分解代谢增强,免疫功能出现下降以及于术后增加出现并发症的几率[11-12]。行预防性回肠袢式造瘘术的低位直肠癌保肛术后患者的肠功能有较快的恢复,使得于术后早期进行肠内营养支持变成可能,且能够促进肠功能的恢复[13]。通过早期进行的肠内营养支持,肝门静脉系统能够吸收营养物质,对肝脏调节代谢以及合成蛋白质有积极作用,并且可以使营养物质被小肠黏膜充分吸收,肠黏膜屏障功能得以维持,降低内毒、细菌素易位以和肠源性感染的发生率,防止应激反应中心为肠道[14-15]。
本研究对低位直肠癌保肛术后患者进行预防性回肠袢式造瘘术,与相关文献结合得出预防性回肠袢式造瘘术具有以下优势:(1)不仅能够减少发生吻合口瘘的几率,还能减少其他并发症发生的几率[16]。本研究显示实施预防性回肠袢式造瘘术患者发生吻合口瘘的几率(2.44%)明显低于未进行预防性回肠袢式造瘘术的患者(9.76%)。(2)预防性回肠袢式造瘘术能够使患者尽早进行正常饮食,使患者营养状况得到改善,帮助患者尽早康复[17-18]。本研究显示实施预防性回肠袢式造瘘术患者的总蛋白、前白蛋白以及白蛋白水平明显高于未进行预防性回肠袢式造瘘术的患者,这在一定程度上证明了上述观点。(3)能够改善患者的生活质量,本研究显示实施预防性回肠袢式造瘘术患者的一般健康、肌体疼痛、生理功能、躯体功能、社会功能、活力以及精神健康评分明显高于未进行预防性回肠袢式造瘘术的患者。
通过本研究发现进行预防性回肠袢式造瘘术时需注意以下几点:(1)于末段回肠提出前要通过钳夹进行标记,防止提错肠管引起高位造瘘;(2)一定要在腹腔镜的监视下对造瘘肠段进行拉出,防止扭转肠管;(3)固定好造口后,需于镜下再次检查肠管是否摆顺,防止侧腹壁间与造口肠袢坠入近侧的肠管从而发生问题。
综上所述,预防性回肠袢式造瘘术对低位直肠癌保肛术后患者进行治疗能明显改善患者营养状况,显著提升患者生活质量,提高患者的肛门功能,同时具有安全性较高的优势,值得于临床应用推广。

