口服布洛芬治疗极低出生体质量儿动脉导管未闭及与脑出血相关性分析
瞿色华,彭万胜,尹淮祥,陈 信
动脉导管未闭(patent ductus arteriosus,PDA)为临床常见先天性心脏病类型之一,据调查[1-2],每2 500~5 000名活婴约1例PDA,早产儿发病率更高,体质量<1 000 g者高达80%,且近年呈上升趋势。动脉导管循环中左向右分流量大,超出体循环50%时,可造成肺血流增多,体循环血流减少,减少体循环各脏器灌注,血流动力学发生明显变化,与支气管肺发育不良、脑室内出血、坏死性小肠结肠炎、肺水肿等有关[3-4],严重可导致死亡。目前对于PDA的治疗策略以环氧化酶抑制剂为首选药物。吲哚美辛是临床报道较多治疗PDA的环氧化酶抑制剂药物,但不良反应较多导致难以广泛应用于临床[5-6]。布洛芬作为环氧化酶抑制剂,可抑制前列腺素E2合成,促进动脉导管关闭[7],但二者对PDA极低出生体质量儿脑血流动力学的影响如何,临床报道鲜见。此外,早产并极低出生体质量儿脑血管发育未成熟,因病理因素导致血流动力学发生变化明显时,易造成脑室周围-脑室内出血,增加脑积水、脑损伤风险,约75%患儿可出现神经系统发育异常[8]。基于此,本研究旨在从脑血流动力学参数、心脏功能等方面,探讨口服布洛芬治疗PDA极低出生体质量儿的效果,并分析极低出生体质量儿PDA与脑出血关系,以指导临床治疗及预防脑损伤。现作报道。
1 资料与方法
1.1 一般资料 选取2019年1月至2020年1月我院收治90例PDA极低出生体质量儿作为研究对象,根据治疗方案分为观察组和对照组,各45例。2组性别、胎龄、出生体质量、出生1 min Apgar评分、双胎妊娠、分娩方式差异均无统计学意义(P>0.05)(见表1),具有可比性。

表1 2组病儿一般资料比较
1.2 纳入及排除标准 纳入标准:出生体质量<1 500 g;出生24~72 h经超声心动图证实为PDA,存在左向右分流,具有心脏杂音、心动过速>160次/分、心前区搏动明显、水冲脉、脉压差>25 mmHg等临床表现。排除标准:染色体异常;发绀型先天性心脏病;严重败血症;出血性疾病或存在出血倾向;严重先天畸形;凝血功能障碍(血小板<60×109/L);颅内出血;需行换血治疗的高胆红素血症;持续肺动脉高压;消化道畸形;肝肾功能不全。
1.3 方法 2组入院后均予以母乳喂养,微量开奶10~15 mL·kg-1·d-1,增加奶量速度为10~15 mL·kg-1·d-1,给药期间不加奶。液体入量以70~80 mL·kg-1·d-1为起始,10~20 mL·kg-1·d-1递增,同时根据血清电解质、体质量丢失、光疗等予以调整,最大入量<150 mL·kg-1·d-1;呼吸窘迫综合征患儿予有创或无创机械通气、肺表面活性物质治疗,并维持动脉血二氧化碳分压60 mmHg以内。
观察组口服布洛芬(上海强生制药有限公司,国药准字H20000359),首剂10 mg/kg,24 h、48 h后分别给予5 mg/kg;对照组口服吲哚美辛(辽阳鹤临制药有限公司,国药准字H10970418),首剂0.2 mg/kg,后0.1 mg/kg,每次间隔12 h,用药3次。2组观察对象均于用药后24~48 h复查心脏彩超,若PDA未闭,则重复用药一个疗程。
1.4 观察指标 疗效:显效,临床症状、心脏杂音消失,心脏彩超显示动脉导管关闭;有效,心脏杂音Ⅱ级以下,临床症状明显减轻,彩超显示动脉导管直径缩小;无效,心脏杂音、临床症状无明显改善,彩超显示动脉导管直径无明显改变。显效、有效计入总有效。
对比2组治疗前后心脏功能,采用超声心动图评估左心室射血分数(LVEF)、左心室舒张末期容量(LVEDV)、左心室收缩末期内径(LVESD),仪器为Philps IE33型超声诊断仪,S5-1探头(1~5 MHz)。对比2组治疗前后脑血流动力学参数。以颅脑超声监测大脑前动脉(ACA)、中动脉(MCA)的舒张末期流速(Vd)、阻力指数(RI),仪器为Philps IU Elite型超声诊断仪,S5-1探头(1~5 MHz),由同一高年资影像学医生完成。统计2组治疗期间脑出血发生率。脑出血分级:Ⅰ级:双侧或单侧室管膜下生发层基质出血;Ⅱ级:室管膜下出血穿破室管膜,脑室内出血,脑室无增大;Ⅲ级:脑室增大,脑室内出血;Ⅳ级:脑室扩大,伴脑室旁白质损伤或出血性梗死。Ⅰ~Ⅱ级为轻度,Ⅲ~Ⅳ级为重度。对有无脑出血的患儿一般资料进行分析,分析影响PDA极低出生体质量儿脑出血发生风险的危险因素。
1.5 统计学方法 采用χ2检验、t检验,单因素、多因素logistic回归分析。
2 结果
2.1 2组疗效比较 观察组治疗总有效率95.56%,与对照组91.11%比较差异无统计学意义(P>0.05)(见表2)。

表2 2组疗效比较[n;百分率(%)]
2.2 2组心脏功能比较 治疗前2组LVEDV、LVESD、LVEF差异无统计学意义(P>0.05);治疗后2组LVEDV、LVESD、LVEF均低于治疗前(P<0.05),2组间比较差异无统计学意义(P>0.05)(见表3)。

表3 2组治疗前后心脏功能比较
2.3 2组脑血流动力学参数比较 治疗前2组脑血流动力学参数比较差异无统计学意义(P>0.05);治疗后观察组MCA、ACA的Vd高于对照组,RI低于对照组(P<0.01)(见表4)。

表4 2组脑血流动力学参数比较
2.4 2组脑出血发生率比较 观察组发生轻度脑出血3例,重度脑出血2例;对照组发生轻度脑出血9例,重度脑出血6例。观察组脑出血发生率11.11%(5/45)低于对照组33.33%(15/45)(χ2=6.43,P<0.05)。
2.5 有无脑出血患儿临床资料比较 依据是否有脑出血情况将患儿分为脑出血组和无脑出血组,2组出生体质量、胎龄、治疗方案、母亲大出血、呼吸暂停、出生1 min Apgar评分、宫内窘迫、滞产、机械通气等比较差异均有统计学意义(P<0.05)(见表5)。

表5 有无脑出血患儿临床资料比较
2.6 脑出血影响因素分析 以有无发生脑出血作为因变量,以胎龄、出生体质量、母亲大出血、治疗方案、呼吸暂停、宫内窘迫、机械通气、滞产、出生1 min Apgar评分作为自变量纳入logistic回归模型分析,结果显示,胎龄长、出生体质量高、出生1 min Apgar评分高、布洛芬治疗是PDA极低出生体质量儿脑出血保护因素,呼吸暂停、宫内窘迫、机械通气、母亲大出血、滞产是PDA极低出生体质量儿脑出血危险因素(P<0.05~P<0.01)(见表6)。
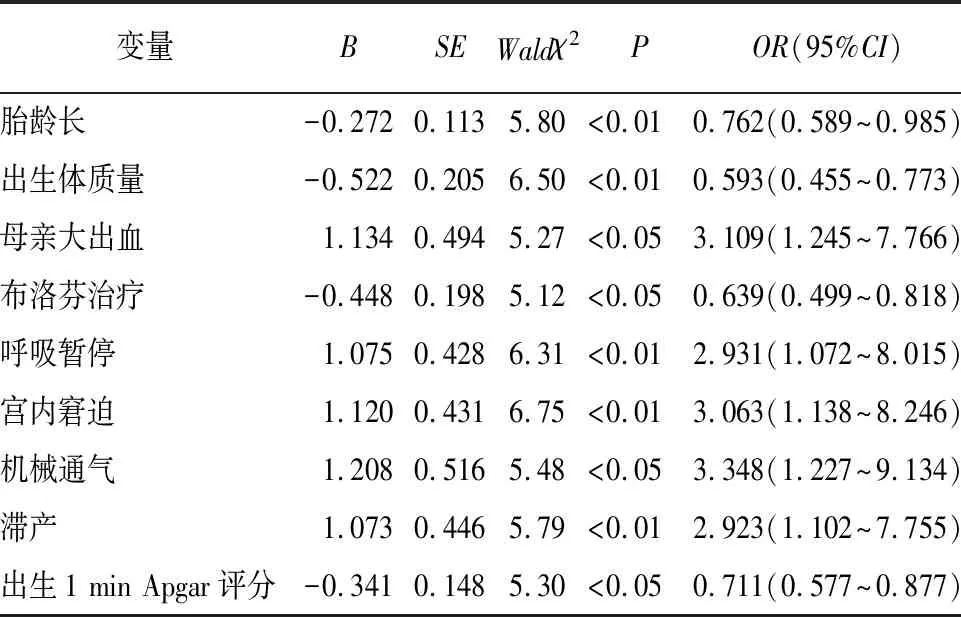
表6 脑出血影响的多因素logistic回归分析
3 讨论
早产儿由于动脉导管壁平滑肌发育未成熟、管径粗、管壁薄,出生后于短时间内动脉导管未能完全闭合,而极低体质量早产儿发育更差,易发生PDA[9]。早产儿心肌细胞小,含水量多,交感神经发育尚不完善,心肌储备力、收缩力不足,PDA发生后易引发肺水肿、心力衰竭,因此,应早期关闭PDA。
目前国际上对于早产儿PDA治疗仍存在较大争议[10-11],主要是针对血流动力学异常的PDA治疗。约1/3极低体质量儿动脉导管最终可自然关闭,60%~70%胎龄<28周早产儿存在需药物或手术治疗的血流动力学异常PDA[12]。近年临床公认治疗策略,早期仍以药物治疗为主,吲哚美辛、对乙酰氨基酚、布洛芬为常用药物,对乙酰氨基酚适用于布洛芬不适用或效果欠佳者[13],但缺乏大规模的随机对照试验进行验证。吲哚美辛为是国际上治疗PDA最常用药物,但血药浓度安全范围较窄,限制临床使用[14]。布洛芬与吲哚美辛作用相似,可减少前列腺素生成,促进PDA关闭,对器官血流无明显影响[15]。OHLSSON等[16]在一项随机对照试验中,评估静脉注射布洛芬治疗出生72 h内发生PDA患儿效果,发现布洛芬效果显著,且无明显不良反应发生。且研究[17]表明布洛芬口服、静脉给药效果相同。为减少偏倚,本研究中布洛芬、吲哚美辛均采用口服给药,结果显示2组治疗效果相当,与钱磊等[18]研究结果一致。PDA由于血管容量和压力负荷升高,导致心脏各腔室的形态改变,LVEDV、LVESD、LVEF与心室重构密切相关[19]。本研究中治疗后2组LVEDV、LVESD、LVEF水平低于治疗前,但组间比较差异无统计学意义。吲哚美辛、布洛芬通过降低循环中前列腺素水平,收缩动脉导管平滑肌,促进动脉导管闭合,而导管闭合后左向右分流消失,减小左心容量负荷,从而一定程度改善左心室舒张功能,改善心室重构。
房亮等[20]观察PDA对脑血流动力学的影响,发现PDA组大脑动脉血流Vd值降低、RI值升高,认为随着RI、Vd恢复提示PDA关闭。本研究中治疗后观察组MCA、ACA的Vd高于对照组,RI低于对照组,证实给予口服布洛芬治疗能促使PDA关闭,稳定脑血流,有助于减少脑损伤。但本研究中治疗期间2组均出现脑出血,观察组脑出血发生率11.11%低于对照组33.33%,可能与口服布洛芬能更有效促进RI、Vd恢复,稳定脑血流有关。本研究为进一步研究极低出生体质量儿PDA与脑出血关系,进行了影响因素分析,发现胎龄长、出生体质量高、出生1 min Apgar评分高、布洛芬治疗是PDA极低出生体质量儿脑出血保护因素,呼吸暂停、宫内窘迫、机械通气、母亲大出血、滞产是PDA极低出生体质量儿脑出血危险因素。呼吸暂停、宫内窘迫、滞产等均能造成缺氧,使脑血管壁变性,增大通透性,引起血管破裂出血[21]。而母亲大出血影响胎儿营养供应,导致使胎儿发育受阻,脑血管缺乏结缔组织支持,对于缺氧酸中毒极敏感,易增高静脉压,从而导致血管通透性增加或血管破裂[22]。出生后行机械通气可造成胸腔压力升高,增加肺血管阻力,使体循环、肺循环血管阻力平衡紊乱,影响动脉导管分流,早产儿动脉导管开放使左向右分流明显增加时,显著降低体循环血流,减少脑血流灌注,从而导致脑缺氧缺血改变及再灌注损伤。提示PDA极低出生体质量儿脑出血与缺氧导致毛细血管损伤、脑血管缺乏结缔组织支持有关。临床在治疗PDA极低出生体质量儿同时,应积极行颅脑超声检查并动态观察,以尽早检出脑出血患儿,及时进行干预,以减少脑损伤。
综上,口服布洛芬与吲哚美辛治疗PDA极低出生体质量儿效果相当,能改善心室重构,但布洛芬能更显著地稳定脑血流,减少脑出血的发生;此外,呼吸暂停、宫内窘迫、机械通气、母亲大出血、滞产均为PDA极低出生体质量儿脑出血危险因素,在积极治疗同时应行颅脑超声检查并动态观察,以进一步减少脑损伤。

