乳腺钙化钼靶X线征象诊断乳腺良恶性病变的价值及其病理特征对比分析
曾亚琴,夏海丽
(盐城市妇幼保健院放射科 江苏 盐城 224002)
乳腺癌作为女性高发的恶性肿瘤之一,对女性健康安全的威胁非常大[1]。截止到目前,临床对该种疾病的发病原因尚不明确,但研究得知,基因、环境、生活方式对疾病的发生存在较大影响[2]。一般而言,大部分乳腺癌无明显的风险,且早期发现、诊断并治疗,可大大降低疾病的死亡率。而及时发现乳腺钼靶X线中的钙化灶是实现乳腺癌早期诊断的关键,有利于鉴别乳腺疾病有无恶性病变[3]。钙化是乳腺疾病中常见的X线征象,可发在多种乳腺疾病中,随着乳腺检查设备的不断升级,钙化在乳腺疾病中的价值受到重视,可通过分析对比良、恶性乳腺病变的钙化灶特点,对疾病做出准确判断[4-5]。乳腺钼靶X线摄影是目前公认的发现钙化的最佳工具。鉴于此,本次研究回顾性分析2017年1月—2020年12月时间段我院收治的78例乳腺病变患者的临床资料,对其进行钼靶X线摄影检查,并对乳腺良、恶性病变的钙化灶特点进行全面对比分析,现报道如下。
1 资料与方法
1.1 一般资料
选择2017年1月—2020年12月时间段我院收治的78例乳腺病变患者。纳入标准:①患者均初次就诊,出现乳腺疼痛、胀痛、乳头溢液、局部皮肤凹陷的情况后就诊、部分为无症状健康体检病人;②经过触诊、影像学检查及穿刺确诊为乳腺病变;③配合本次研究,并签署知情同意书。排除标准:①接受过手术、化疗、放疗或靶向治疗的患者;②合并其他恶性肿瘤者;③乳腺钼靶X线摄影检查禁忌者;④妊娠或哺乳期妇女。患者年龄28~75岁,平均年龄(55.58±5.34)岁。患者及家属对本次研究知情,且自愿参与,并签署知情同意书。
1.2 方法
采用美国Hologic公司生产全数字化乳腺钼靶机,型号为(Selenia Dimensions),摄影体位为受检者双侧乳腺头尾位及内外侧斜位,可根据需要,取内外侧位、局部加压放大摄影等辅助投照体位。本研究入组患者由2名有多年诊断经验的乳腺影像专业医师进行共同阅片,依据2013版BI-RADS分类标准,对乳腺X线征象进行标准化评估。
1.3 观察指标
①钼靶X线摄影检查结果与病理学诊断结果比较。②乳腺良、恶性病变钙化密度及数目比较。③乳腺良、恶性病变钙化形态比较。④乳腺良、恶性病变钙化分布特征及边缘比较。
1.4 统计学方法
采用SPSS 22.0统计软件进行数据处理。正态分布的计量资料采用均数±标准差(±s)表示,组间比较采用t检验,计数资料用频数和百分比(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 患者诊断结果
78例乳腺病变患者,经病理诊断,40例(51.28%)为乳腺良性病变,其中乳腺纤维腺瘤15例;乳腺组织增生伴慢性炎症5例、乳腺腺病4例、浆细胞乳腺炎2例、导管内乳头状瘤7例、积乳囊肿2例、浆细胞乳腺炎2例、脂肪坏死2例、错构瘤1例;38例(48.72%)诊断为乳腺癌,其中导管内原位癌12例、导管内原位癌伴微浸润4例、乳腺浸润性癌18例,导管内乳头状癌3例,乳腺Paget’s病1例。与病理学诊断结果比较可知,钼靶X线摄影检查的灵敏度、特异性及准确率分别为90.00%(36/40)、94.74%(36/38)及92.31%(72/78),见表1。

表1 钼靶X线摄影检查结果与病理学诊断结果比较 单位:例
2.2 乳腺良、恶性病变钙化密度及数目比较
乳腺癌组等密度钙化比例高于乳腺良性病变组,钙化数目≥20枚/cm2比例高于乳腺良性病变组,差异有统计学意义(P<0.05),见表2。

表2 乳腺良、恶性病变钙化密度及数目比较[n(%)]
2.3 乳腺良、恶性病变钙化形态比较
乳腺良性病变组粗颗粒样、爆米花样钙化比例高于乳腺癌组,而乳腺癌组细小多形性比例高于乳腺良性病变组,差异有统计学意义(P<0.05);乳腺癌组线形分支样、不定形、粗糙不均质比例较乳腺良性病变组多,差异无统计学意义(P>0.05),见表3。
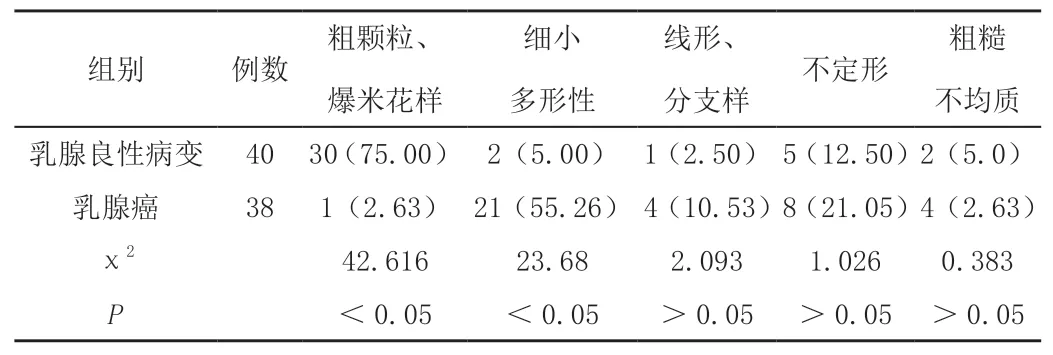
表3 乳腺良、恶性病变钙化形态比较[n(%)]
2.4 乳腺良、恶性病变钙化分布情况比较
乳腺癌组节段/线性分布比例高于乳腺良性病变组,而乳腺良性病变组区域/弥漫分布比例高于乳腺癌组,差异有统计学意义(P<0.05);乳腺癌组边缘模糊比例高于乳腺良性病变组,差异有统计学意义(P<0.05)。见表4。
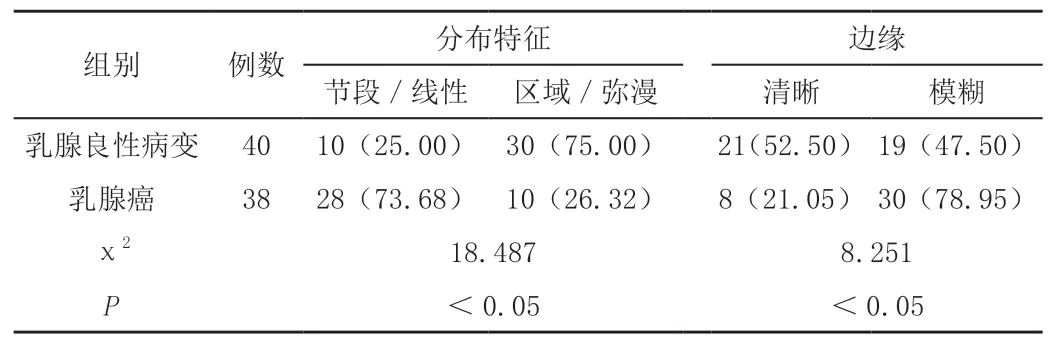
表4 乳腺良、恶性病变钙化分布特征及边缘比较[n(%)]
3 讨论
乳腺病变的早期症状无典型特征,多数患者无明显症状,最新数据调查得知,我国的乳腺癌患者每年新增人数约20万,且多数患者是由于早期未及时检查而引发的死亡。对于良性及恶性病变的患者而言,早期对疾病的准确诊断直接关乎其治疗效果及预后情况,尤其是乳腺癌,作为目前为数不多可治愈的癌症,早期加以诊断治愈率达到90%以上[6],可逆转患者治疗结局,降低疾病死亡率。
乳腺癌早期诊断常采用乳腺钼靶X线摄影诊断方式,其图像清晰度更高,能对乳腺良恶性病灶的形态、边缘、分布、密度及钙化情况进行鉴别。本次研究结果显示,与病理学诊断结果比较可知,钼靶X线摄影检查的灵敏度、特异性及准确率分别为90.00%、94.74%及92.31%,与学者[7]研究结果比较,其选取结果显示钼靶X线摄影检查的灵敏度、特异性及准确率分别为87.24%、92.24%、90.01%,可见其诊断价值高。临床研究发现,良性钙化多是组织坏死后钙盐沉积导致,恶性钙化是由癌性病灶缺血坏死导致,会分解出大量碳酸根,随着钙离子及碱性磷酸酶的增加,形成磷酸钙,进而发展成钙化灶。临床研究发现,乳腺癌钙化灶的形成可能与正常生理性矿化增强因子与抑制因子间失衡有关[8]。在良恶性乳腺病变中,钙化密度因钙盐含量不同而存在差异,良性病灶钙化病程长,钙盐含量高,随着病灶周围炎性物质的渗出及蛋白的沉积,其密度通常较高,而恶性病灶钙化病程相对而言较短,钙盐含量低,其密度通常较低[9]。本次研究结果也显示,乳腺癌组等密度钙化比例高于乳腺良性病变组。钙化数目指单侧乳腺内微小钙化的总数量,如不考虑钙化密集度,仅通过观察钙化数量判断乳腺疾病良恶性,学者的观点不尽相同。章瑜[10]认为,乳腺良恶性病变患者的钙化数量无差异、要密切结合钙化的密集度来分析。本次研究结果显示,乳腺癌组微小钙化数目≥20枚/cm2的比例高于乳腺良性病变组,认为单位体积内钙化数目越多,患者发生恶变的概率越大,但还需要联合其他指标进行综合分析。多数学者认为,钙化数目每cm2>5即表示成簇,本研究显示,钙化数目每cm2>20枚为乳腺癌的概率为85%[11]。
同时本次研究结果发现,乳腺良性病变组粗颗粒样、爆米花样钙化比例高于乳腺癌组,乳腺的良性钙化一般为粗颗粒状、爆米花样、环形钙化(包含蛋壳样、半弧形)、粗棒样等,以粗颗粒状、爆米花样多见, 对零散分布在每cm2钙化数目在10个以内的粗颗粒钙化,可诊断为良性病变,而成簇状分布在每平方厘米钙化数目在20个以上的粗颗粒钙化,有恶性病变的可能[12]。乳腺恶性病变的钙化多呈细小多形性、细线样或细线样分支样钙化。本次研究结果也证实,乳腺癌组细小多形性、细线样或细线样分支样钙化比例明显高于乳腺良性病变组,是高度可疑为恶性的钙化。以细小多形性钙化多见,为典型的恶性钙化,其大小、形态各异,直径通常小于0.5 mm;线形、分支样钙化表现为断续线样或弧线样不规则钙化,宽度小于0.5 mm,提示系被乳腺癌不规则累及的导管腔内的钙化;不定形钙化和粗糙不均质钙化为中度可疑恶性的钙化。不定形钙化表现为细小或模糊不清而不能进一步确认其形态学归类的钙化。弥漫散在的不定形的钙化多为良性,但不定形钙化呈集群、段样、区域或区段分布时,应建议活检,本组中不定形钙化6例为弥漫分布,术后病理为良性。8例呈群集分布、尖端指向乳头的段样分布,术后病理为恶性。粗糙不均质钙化为一些不规则、明显的钙化,通常大于0.5 mm,有融合趋势,但比不规则的营养不良性钙化要小,它可伴发于恶性,但也可见于纤维腺瘤或创伤中[13],本组表现为粗糙不均质钙化一例为乳腺外伤后的脂肪坏死,一例术后为纤维腺瘤,其余4例术后为恶性病变。
从钙化的分布情况来看,本次研究发现,乳腺癌组节段/线样分布比例高于乳腺良性病变组,而乳腺良性病变组区域/弥漫性分布比例高于乳腺癌组[14];乳腺癌钙化多呈节段/线样分布,其中线样分布是钙化沉积在单个导管,排列成线状,提升了恶性的可疑程度[15]。节段是源于一支导管或多支导管及其分支,可是发生在一叶上的多灶病变,头尾位及内外侧斜位都呈尖端指向乳头的“V”或 “Y”字形分布本组38例恶性病变均表现为段样、线样、集群、区段样分布[16-18]。区域性分布指不按导管分布可累及或超过一个象限,恶性的可能性较小,不过,评估时要兼顾钙化的形态、边缘、密集度等其他因素综合考虑。弥漫钙化指钙化任意分布在全乳,通常为双侧,一般为良性钙化。
综上所述,乳腺良性乳腺钙化多较粗大,形态多呈颗粒状、爆米花样,密度较高,边缘清晰,分布比较分散:而恶性钙化形态多呈细小多形性、线样或线样分支状,大小不等,浓淡不一,分布上常密集成簇或呈沿导管走行方向的线性及段性。乳腺病变的钙化灶在数目、密度、形态、边缘及分布方面存在的显著差异,是鉴别乳腺良、恶性病变的重要依据。

