血清人绒毛膜促性腺激素、孕酮、雌二醇、糖类抗原-125检测联合阴道超声检测对先兆流产患者的应用价值分析
何秀群,钟瑞雪,黄斯琳
(1佛山市第五人民医院检验科 广东 佛山 528211)
(2佛山市第二人民医院检验科 广东 佛山 528001)
(3佛山市禅城区中心医院检验科 广东 佛山 528031)
临床妇产科中较为常见的一种疾病则为先兆流产,此疾病多发于孕早期,病情反复发作,且发病率高,大约60%~65%的患者接受保胎治疗可持续妊娠[1],即使如此,仍然无法将流产率降低至“0”。所以,早期及时准确预测其妊娠状况,确保筛查有效性,对避免实施不必要保胎或保胎效果等均有积极意义。近年临床常用检测方式包含激素指标检测和阴道超声检查,激素指标检测报告β-HCG、P、E2等指标,此类指标为保持妊娠的主要指标,妊娠早期阶段测定E2、P、β-HCG指标,可预防因卵巢和黄体功能不全造成的流产和先兆流产。近年临床检查妊娠状态的常用影像学方式则为超声,已有报告证实阴道超声对先兆流产有一定预测价值。此外,CA125属于临床判定卵巢癌的肿瘤标志物之一,近年也发现此治疗在预测先兆流产和诊断早期流产方面效果理想。但经临床实践发现[2],将以上几种方式联合用于先兆流产检测和评估中,其效果更理想。目前,医学界有关此方面的权威性报告较少。现本研究共纳入我院2019年3月—2020年11月期间到院接受诊治的先兆流产孕妇60例和同时期产检正常的孕妇60例对比论述β-HCG、P、E2、CA125检测联合阴道超声检测的效果。现报道如下。
1 资料与方法
1.1 一般资料
回顾分析我院2019年3月—2020年11月期间到院接受诊治的先兆流产孕妇60例(观察组),并纳入同时期到院产检的健康正常妊娠孕妇60例(对照组)。纳入标准:①各孕妇均接受妇科检查,确认孕周与子宫大小相符;②观察组患者发生血性白带或阴道流血,或合并下腹部疼痛。排除标准:①重要器官功能障碍;②习惯性流产者;③服用激素类药物或接触放射性物质者;④生殖道肿瘤、畸形者;⑤宫颈机能异常者;⑥借用生育技术妊娠者。对照组:最小、最大产次为1、3次,平均值为(2±1)次,最小、最大孕次为1、4次,平均孕次为(2±2)次,最小、最大年龄为21、29岁,年龄平均为(24.35±1.21)岁,经产妇和初产妇分别为35、25例;观察组:最小、最大产次为1、3次,平均为(2±1)次,最小、最大孕次为1、4次,平均孕次为(2±2)次,年龄最小、最大为20、29岁,年龄为(24.68±1.23)岁,经产妇和初产妇分别为36、24例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
抽取各孕妇空腹静脉血液4 mL,将血液放置在干燥试管内,室温下,待血液凝固后,分离上清,离心处理10 min,转速3 000 r,分离血清,用电化学发光免疫分析法测定其β-HCG、CA125、E2、P指标。各孕妇再接受阴道超声检测,仪器为美国GE USN 60超声,将超声仪器探头上套上避孕套,从孕妇阴道缓慢置入,观察并记录其黄体血流动力学指标,包含阻力指数(RI)、峰值流速(PSV)。
观察组产妇卧床休息,肌肉注射40 mg黄体酮注射液,每日1次,定期接受B超检查,直至其妊娠结束后,按照其妊娠结局分妊娠失败组、妊娠继续组,再次对比其β-HCG、CA125、E2、P指标和超声检查结果。
1.3 评价指标
本研究中各孕妇的激素指标检查、CA125指标检测、超声检查分别由我院检验科和影像学科各2名工作经验丰富的医生负责,若发生分歧,共同讨论。
1.4 统计学方法
采用SPSS 22.0统计软件进行数据处理。正态分布的计量资料采用均数±标准差(±s)表示,组间比较采用t检验,计数资料用频数和百分比(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组血清β-HCG、P、E2、CA125水平和RI、PSV指标比较
观察组CA125高于对照组,E2、P、β-HCG低于对照组,观察组RI高于对照组、PSV低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组孕妇血清β-HCG、P、E2、CA125水平和RI、PSV指标比较(±s)
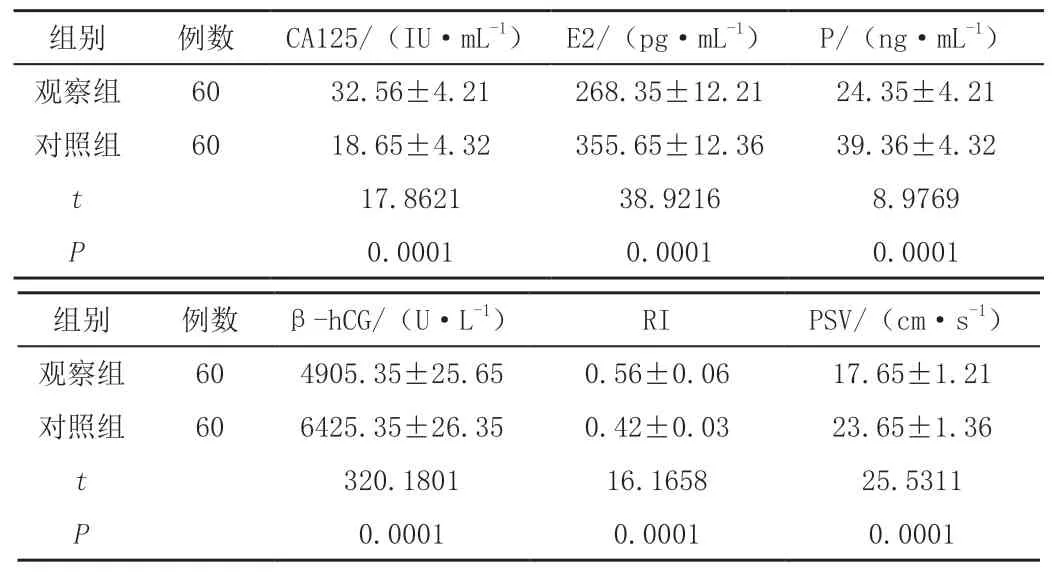
表1 两组孕妇血清β-HCG、P、E2、CA125水平和RI、PSV指标比较(±s)
?
2.2 观察组不同妊娠结局孕妇血清β-HCG、P、E2、CA125水平和RI、PSV指标比较
继续妊娠者CA125低于妊娠失败组,E2、P、β-HCG高于妊娠失败组,RI低于妊娠失败组,PSV高于妊娠失败组,差异有统计学意义(P<0.05),见表2。
表2 比观察组不同妊娠结局孕妇血清β-HCG、P、E2、CA125水平和RI、PSV指标比较(±s)
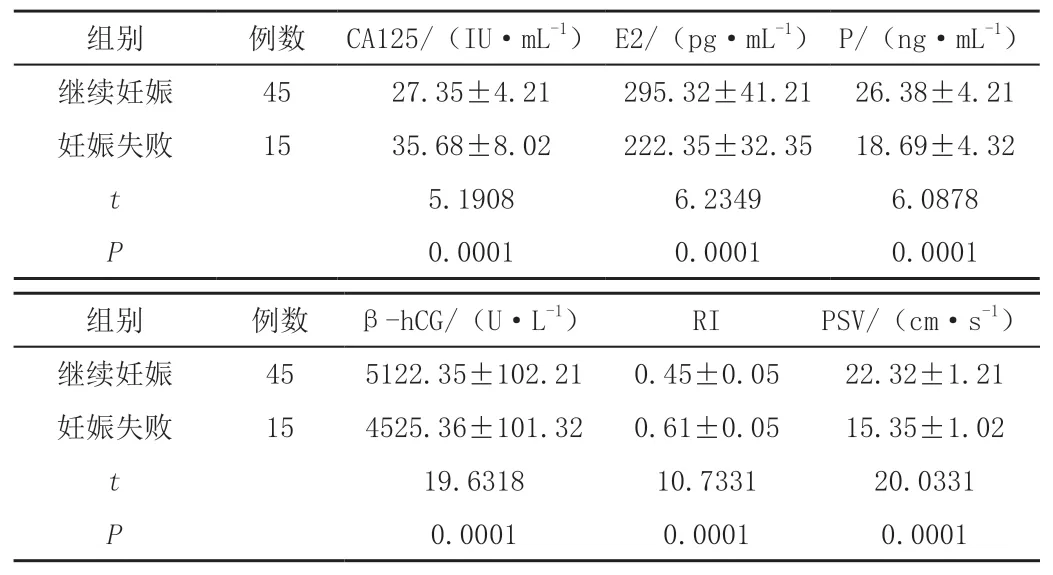
表2 比观察组不同妊娠结局孕妇血清β-HCG、P、E2、CA125水平和RI、PSV指标比较(±s)
?
3 讨论
先兆流产指妊娠28周前,孕妇出现阴道流血或白带伴血等症状,但未娩出妊娠囊,或合并下腹部疼痛[3]。目前认为遗传、孕妇自身内分泌状况、生活环境和习惯等均为诱发先兆流产的因素。因近年环境污染加剧、工作压力增高、人工流产率增高、高龄孕妇增加等因素,先兆流产率有明显增高。因此,及时准确预估其妊娠状态,筛查流产高危患者,避免过度干预,对孕妇身心均非常不利。
已有报告显示[4],先兆流产孕妇接受β-HCG、P、E2、CA125检查联合阴道超声检查,对妊娠状态有预测效果。本研究中,观察组CA125高于对照组,E2、P、β-HCG低于对照组,观察组RI高于对照组、PSV低于对照组,继续妊娠者CA125低于妊娠失败组,E2、P、β-HCG高于妊娠失败组,RI低于妊娠失败组,PSV高于妊娠失败组(P<0.05),同时证实了以上观点。β-HCG属于胎盘绒毛组织合体滋养细胞分泌糖蛋白激素,孕妇妊娠时,孕周越大,β-HCG指标则越高,对黄体增长有促进效果,刺激雌激素分泌,保持妊娠状态,在胎儿发育和植入胚胎过程中作用重大。所以,通过测定β-HCG指标可让医护人员明确孕妇孕囊发育、胚胎发育状况和滋养细胞活性[5]。先兆流产者体内β-HCG指标显著降低,在判定先兆流产上具有特异性。女性体内的P激素对妊娠、月经均有调节效果。此物质可影响自动平滑肌细胞膜通透性,细胞中K+浓度降低,Na+浓度增高,子宫肌纤维得到松弛,对受精卵宫内发育有维持作用[6]。若机体中缺乏P激素,孕妇流产危险性则会明显加大。E2多来源于卵巢颗粒细胞,此物质对黄体功能保持有重要作用,早期E2指标,可反应卵巢黄体功能和优势卵泡质量,E2指标降低会减弱PROG作用,胚胎生长发育受到影响。CA125主要来源于卵巢、生殖道黏膜、体腔上皮,此为临床判定卵巢癌、子宫内膜癌、子宫内膜异位症的敏感标志物,而在胎儿绒毛膜、母体蜕膜、妊娠期羊水中也可测到大量CA125。而在先兆流产孕妇体内,其蜕膜与滋养细胞两者出现分离状况,进而诱发阴道出血,释放出较多CA125物质,增多出血量,其流产危险性与CA125指标之间有正性关系。同时,加以阴道超声检查,妊娠黄体对胎盘形成前妊娠孕酮有维持效果,对妊娠发展有支持效果,因此,检测黄体功能非常重要,主要观察指标则为血流动力学。报告显示,血供对黄体功能有决定性作用,妊娠时,其血流丰富,PSV增大,RI降低;若缺乏血流,则可能造成妊娠失败。本研究中,观察组RI增大,PSV降低,则表明孕妇缺乏黄体供血,降低孕酮量,不满足妊娠需求,胚胎发育异常,进而诱发流产。
综上所述,先兆流产孕妇接受β-HCG、P、E2、CA125检查联合阴道超声检查,对其妊娠结局有预测效果,且预测准确性高,可为临床诊治先兆流产提供指导性信息。

