目标导向灌注指导感染性心内膜炎合并急性脑梗死患者心脏手术的体外循环管理1 例报告
罗 明,周荣华,文 健,黄文霞
感染性心内膜炎(infective endocarditis,IE)合并急性脑梗死患者,早期手术可能会加重神经系统损害,因心肺转流(cardiopulmonary bypass, CPB)期间全身抗凝可使缺血性脑梗死向出血性脑卒中转化,而术中低血压也会加重脑梗死[1]。 指南建议IE 合并脑梗死患者手术推迟2~4 周进行,但如果心脏瓣膜赘生物直径>10 mm 且活动度大,则存在赘生物掉落、再发脑梗、心力衰竭、全身血管栓塞等严重风险,应尽早手术[2]。 然而,这会增加心脏术后中枢神经系统并发症发生率、加重已有的脑损伤。 CPB中维持合适脑灌注和脑氧供需平衡,是脑保护的关键。 现报道一例IE 合并急性脑梗死的心脏手术患者,采用目标导向灌注(goal-directed perfusion,GDP)策略指导CPB 管理,以保证最佳脑灌注,防止CPB 加重中枢神经系统损害。
1 资料与方法
1.1 病例诊断及救治过程 男性患者,47 岁,体重80 kg,体表面积1.8 m2,因“头晕7 天,右侧肢体无力6 h”于2021 年2 月13 日入院。 查体:体温36.5℃,心率74 次/min,血压117/78 mmHg,神志清楚,混合型失语,高级神经活动功能不能配合,四肢肌力Ⅲ级,美国国立卫生研究院卒中量表(National Institutes Health stroke scale, NIHSS)评分17 分。 头部CT:左侧额颞岛叶见大片状低密度影,局部脑沟变浅,梗塞灶可能。 诊断为急性脑梗死。 急诊行全脑血管造影术、左侧大脑中动脉M1 段分叉部和左侧大脑前动脉A3 段急性闭塞血管内取栓术,术后血管再通。转入神经内科继续治疗,NIHSS 评分18 分(术后第一天),血培养结果:口腔链球菌(+)。 取栓术后第一天超声心动图:二尖瓣前瓣左房侧探及数个条索状弱回声附着,较大者约21 mm×8 mm,活动度较大、并随心脏收缩摆动,收缩期后瓣脱入左房致瓣叶关闭错位(见图1A)。 考虑IE、二尖瓣赘生物形成伴反流(重度)。 感染相关指标明显增高(降钙素原0.27 μg/L、白介素-6 16.7 ng/L、C 反应蛋白75.9 mg/L、白细胞15.88×109/L),凝血指标轻度升高(D-二聚体2.61 mg/L、纤维蛋白原降解产物6.7 mg/L、纤维蛋白原4.81 g/L),万古霉素抗感染、阿司匹林抗血小板、甘露醇降颅内压治疗;动态观察感染相关指标、心脏超声及神经系统症状及体征。 取栓术后第四天头部核磁共振显示近期大面积脑梗死(见图1B)。 第7 天血培养:无细菌及真菌生长。 第10天,感染及凝血指标降至正常。 此期间患者血压波动于103~122/70~82 mmHg。
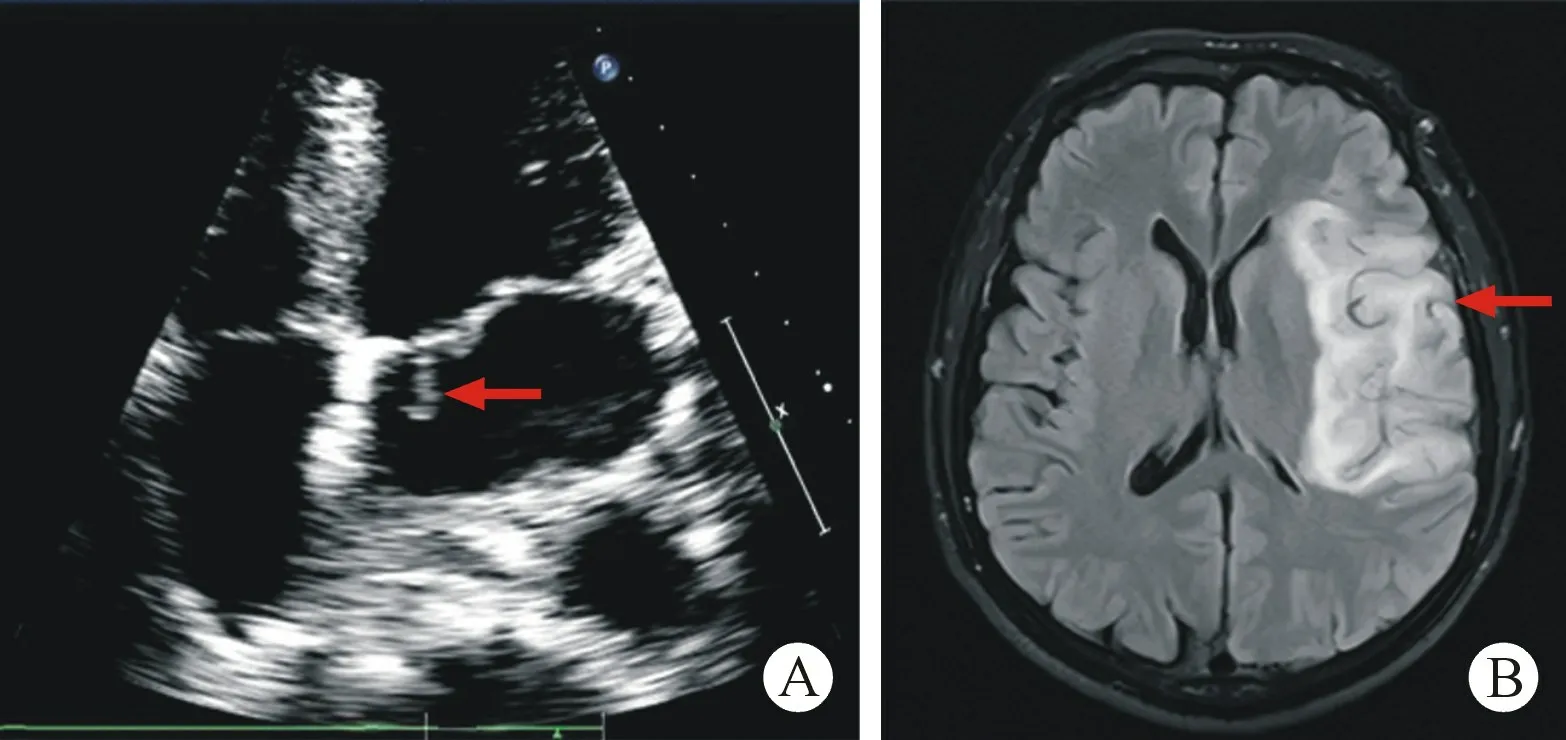
图1 心脏术前影像学检查
2 月26 日转入心外科,诊断:①缺血性脑血管病、急性脑梗死(左侧额颞岛叶);②亚急性感染性心内膜炎;③急性闭塞血管内取栓术后再通;④二尖瓣赘生物形成伴反流(重度)。
3 月1 日,在全麻CPB 下行二尖瓣成形术。 左侧桡动脉穿刺测压,近红外光谱仪( near infrared reflectance spectroscopy,NIRS) 监测双侧脑氧饱和度(regional cerebral oxygen saturation, rScO2)。 常规心脏手术麻醉诱导及维持,右颈内静脉置管监测中心静脉压。 CPB 采用Stockert S5 心肺机、Affinity fusion 氧合器。 预充液:琥珀酰明胶900 ml、乳酸林格液250 ml、20%甘露醇250 ml、甲泼尼龙250 mg、肝素钠30 mg。 CPB 期间持续监测混合静脉血氧饱和度(SvO2)。 升主动脉、上下腔静脉插管建立CPB,全身肝素化(3 mg/kg)后活化凝血时间(ACT)839 s,开始CPB 转流。 4℃稀释血心脏停搏液(血液与晶体4 ∶1)灌注,首次剂量20 ml/kg,CPB 中每30 min重复灌注10 ml/kg。 术中见二尖瓣前叶A2 区赘生物形成伴局部穿孔,A2、P2 脱垂,瓣口重度反流;彻底清除赘生物,行二尖瓣成形术。 复温后,给予甲泼尼龙250 mg,主动脉开放后,心脏自动复跳。 CPB时间123 min,主动脉阻断时间100 min。 CPB 期间尿量500 ml,超滤2 000 ml。 术后安返ICU。
1.2 GDP 管理策略 除常规CPB 监测及管理,本病例采用GDP 策略,以维持脑及全身最佳灌注、降低急性脑梗死心脏术后中枢神经系统并发症。 ①一般管理:CPB 采用浅低温(32.6 ~34℃),高流量灌注[3.12~3.35 L/(m2·min)],红细胞压积0.25~0.30,SvO280%~89%,乳酸<1.5 mmol/L。 ②监测氧代谢:维持氧供指数(DO2i)>成人最小安全阈值[330 ml/(m2·min)][3]。 具体为,CPB 中同时点监测动、静脉血气并计算,实际DO2i 405 ~468 ml/(m2·min)、氧耗指数(VO2i)80 ~90 ml/(m2·min)、氧摄取率(O2ER)0.16 ~0.23。 ③最佳血压:虽然不能通过监测脑血流自主调节功能(cerebral autoregulation, CA)、以确定CPB 中最佳血压,但CPB 中严格维持平均动脉压(MAP)在65 ~75 mmHg,保证脑灌注,同时避免血压的大幅度波动。 ④脑氧饱和度:NIRS 监测双侧rScO2以反映脑氧代谢,维持rScO2在术前水平,双侧rScO2数值为60%~65%。
2 结 果
患者于术后4 h 苏醒,术后16 h 拔出气管插管。术后第二天NIHSS 评分18 分,神经系统功能评估与取栓术后一致。 CPB 非生理灌注过程未加重患者中枢神经系统体征。 术后40 h 返回病房,术后7天出院。
3 讨 论
认知功能减退、谵妄、脑卒中等中枢神经系统损伤是心脏手术后常见的并发症[4],其中有明显症状的脑卒中发生率约为1.5%~2%[5],而MRI 检测到的无症状脑卒中发生率可达50%[6]。 为避免CPB加重本病例已有的中枢神经系统损害,在CPB 中采用GDP 策略维持脑氧供需平衡、保证脑最佳灌注、预防脑水肿。
GDP 策略是整合各种监测手段的个体化灌注策略[7],通过监测CPB 期间DO2i、VO2i、rScO2等氧代谢指标,指导CPB 流量、血液稀释、血压管理,有助于及时发现CPB 中组织器官的低氧及低灌注状态,以便针对性地干预,提高CPB 质量,改善患者愈后。
DO2i 是GDP 策略中最重要指标之一。 正常成人DO2i 约为500 ml/(m2·min),最低安全阈值为330 ml/(m2·min)[3]。 成人CPB 中的最低安全DO2i 阈值为260~300 ml/(m2·min)[7]。 CPB 中维持DO2i 高于最低安全阈值可显著降低心脏术后重要脏器并发症、改善患者预后。 Leenders 等[8]报道,DO2i 低于300 ml/(m2·min)可导致冠状动脉旁路移植术后谵妄发生率增高。 另有研究[9]显示,CPB中DO2i 低于300 ml/(m2·min)可引起脑损伤特异性标志物(泛素c-末端水解酶L1)明显升高。 本病例CPB 中DO2i 维持在405~468 ml/(m2·min),可有效保证患者脑及全身灌注,NIHSS 评分显示CPB 并未加重患者中枢神经系统体征。 CPB 中乳酸1.0~1.5 mmol/L,尿量3 ml/(kg·h),也证明患者重要脏器得到了有效灌注。
正常情况下,CA 的血压范围为MAP 60 ~140 mmHg。 CPB 期间CA 压力上限平均为MAP 90 mm-Hg,下限平均值为MAP 66 mmHg[10],MAP 超过CA压力上限导致术后谵妄的风险增加[11];MAP 低于CA 压力下限会增加术后急性肾损伤、脑卒中等严重并发症发生率[12]。 脑梗塞后,梗塞部位及周围组织CA 功能丧失,组织灌注高度依赖血压。 然而过高的血压会加重脑水肿,导致梗死部位出血;过低的血压则导致脑灌注不足,加重脑损伤。 因此维持稳定的血压和合适的脑血流量至关重要。 CPB 中最佳血压即是维持MAP 在CA 压力范围内,并减少血压波动。 此患者术前血压基础值为103 ~122/70 ~82 mmHg,麻醉诱导后MAP 波动于65 ~90 mmHg,CPB期间MAP 维持在65~75 mmHg,在CA 压力范围内(40~90 mmHg)[10-12]。 一项关于46 例脑梗塞后1个月内接受CPB 心脏手术的回顾性研究也显示,MAP 维持60~90 mmHg,不会增加术后神经系统并发症发生率[13]。 虽然,本单位尚不具备实时监测CA 以指导CPB 中血压管理的条件,在CPB 中严格维持患者MAP 不低于65 mmHg,且避免血压的大幅度波动。
NIRS 监测rScO2以反映脑氧供需平衡状况是GDP 策略的重要组成部分。 rScO2正常值为55% ~75%[7]。 CPB 中维持rScO2下降幅度不低于基础值的15%~20%,可降低术后中枢神经系统并发症发生率[14]。 针对本病例,麻醉开始前即行双侧rScO2监测,并在CPB 期间维持rScO2于术前水平,以保证脑灌注、避免CPB 中脑组织缺血缺氧。
除了维持脑氧供需平衡外,药物抗炎、预防脑水肿也能发挥一定脑保护作用。 研究发现,甲泼尼龙能够有效抑制CPB 炎症反应[15],本病例术中短程、足量应用甲泼尼龙以抑制CPB 引起的炎症反应,从而避免脑组织损害。 甘露醇具有高渗性脱水和清除氧自由基的作用,能增加脑血流的渗透压,从而降低颅内压[16]、预防脑水肿,以避免CPB 加重神经系统损害。
4 结 论
IE 合并急性脑梗死患者,CPB 存在加重中枢神经系统损害的风险,采用GDP 策略指导CPB 管理,维持脑最佳灌注,合并抗炎、预防脑水肿的药物治疗,是降低此类患者心脏术后神经系统并发症的重要措施。

