经口腔前庭及经乳晕入路腔镜甲状腺切除术治疗甲状腺结节的疗效对比
张超,陈剑平
(1.皖南医学院第二附属医院 普外科,安徽 芜湖241000;2.皖南医学院第一附属医院甲乳外科,安徽 芜湖241001)
甲状腺结节为临床常见疾病,常表现为甲状腺内肿块伴随吞咽动作而上下发生移动,5.0%~15.0%的甲状腺结节最终演变为恶性肿瘤,诊治不及时会危害患者生命[1-2]。患者多因颈部包块或超声检查发现甲状腺结节而就诊,早期有手术指征的患者一般建议采用外科手术彻底切除,但由于技术水平受限,临床上常经颈部入路进行甲状腺结节切除,该方法术后瘢痕较大,且易出现喉返神经功能损伤、切口感染等并发症,影响患者术后生活质量[3-4]。而随着外科技术不断改进和我国医学水平日益提高,经口腔前庭与经乳晕入路腔镜甲状腺切除术应运而生[5-6],但关于两种术式治疗甲状腺结节的临床效果及安全性差异尚无定论,本文以69 例甲状腺结节患者展开研究。现报道如下:
1 资料与方法
1.1 一般资料
选取皖南医学院第一附属医院甲乳外科2017年2月-2020年6月收治的甲状腺结节患者69例作为研究对象。纳入标准:符合甲状腺结节相关诊断标准[7];入院后经彩色多普勒超声检查初次诊断为甲状腺结节,结节大小0.5~4.5 cm;有手术适应证,入院时凝血功能正常,颈部及胸前皮肤无破损;患者或(和)家属知晓且书面同意本研究。排除标准:颈部或下颌手术史;存在放疗史;合并甲状腺功能亢进;孕妇或产妇;合并其他部位恶性肿瘤;存在糖尿病或肝硬化;合并有心肺疾病。依据治疗方法不同分为经乳晕组(接受经乳晕入路腔镜甲状腺切除术,n=33)和经口腔组(接受经口腔前庭腔镜甲状腺切除术,n=36)。经乳晕组33 例,男2 例,女31 例,年龄22~56 岁,平均(37.18±1.82)岁,结节大小0.5~4.5 cm,平均(2.21±0.22)cm;经口腔组36例,男1 例,女35 例,年龄21~52 岁,平均年龄(32.58±1.38)岁,结节大小0.5~3.5 cm,平均(2.60±0.39)cm。两组患者基线资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 手术器械腹腔镜机器一套及10 mm 30°观察镜;光源为带有150 W氙气灯的X6000型全自动氙灯冷光源;CO2气腹机(全自动);美国强生公司生产的超声刀、分离钳及腔镜专用持针器、气腹针及腔镜冲洗吸引器械等。
1.2.2 经乳晕组接受经乳晕入路腔镜甲状腺切除术。气管插管全身麻醉成功后,维持气腹压力为6~8 mmHg。取患者截石位,于患者胸骨旁平乳头做1 cm左右横切口,深度直至深筋膜层,于乳沟区胸骨前正中应用注射针推注含2‰肾上腺素的生理盐水300 mL,确保在胸骨前方能形成大皮丘,分离棒沿小切口进入深筋膜层,穿刺胸前壁皮下待分离部位并进行标记,在该切口处置入30°腔镜,注入6 mmHg 的CO2气体。在两侧乳晕的边缘各自做5 mm 的小切口,套管放置在乳腺前皮下,同时将5 mm 超声刀置入,腔镜直视下分离胸骨前皮下隧道,避免靠近胸筋膜,从颈阔肌的深面分离直至甲状软骨,两侧分离到胸锁乳突肌的外方,成功建立皮下手术操作空间。采用超声刀将颈白线切开,将颈前肌分离牵开,丝线缝扎后,将皮外牵引或专用拉钩引出直至甲状腺彻底显露。对于单个甲状腺良性结节,超声刀直接切除,而对于需要进行甲状腺大部切除者,可采用超声刀将甲状腺峡以及悬韧带切除,在超声刀游离的同时将患侧甲状腺动静脉切除,同时沿下外侧上方将甲状腺游离,借助超声刀将甲状腺中静脉彻底切断,抓钳向上向内侧翻转甲状腺,切除甲状腺前侧多数腺体,保留背侧少数腺体。沿着后外侧彻底暴露甲状腺上动脉,将上级血管游离并用超声刀切断。术中常规生理盐水冲洗视野,标本送冰冻,同法处理另一侧。术后放置引流。
1.2.3 经口腔组接受经口腔前庭腔镜甲状腺切除术治疗。经口气管插管全身麻醉成功后,气管导管需固定在一侧口角但无需牙垫。取患者仰卧头后伸位,略垫高患者的颈肩部,同时对眼部进行保护后,消毒手术部位且常规铺巾。稀释碘伏对口腔进行3 次冲洗,平行于切牙口腔前庭处做约1 cm 的横切口,沿下颌骨紧贴骨膜表面,采用分离钳及电刀钝锐结合的方式对皮瓣进行分离,直达颏下皮瓣,切口在颏下皮瓣和颈阔肌下,并注入200 mL 生理盐水加0.5 mg 肾上腺素的“膨胀液”,沿切口插入分离棒,并钝性分离至颈阔肌的深面;而后放置10 mm Trocar 视为观察孔,注入6 mmHg CO2气体以维持空间压力。于对应的第一前磨牙根部口腔前庭两侧黏膜处做5 mm 的切口2 个,分别置入5 mm Trocar。将10 mm 腹腔镜置入观察孔,超声刀于直视下对颈阔肌深面进行分离(上至胸骨上窝,左右至胸锁乳突肌外侧缘)。手术建腔完成后,超声刀依次将颈白线、甲状腺真假包膜切开,腔镜甲状腺专用拉钩将颈前肌群拉开,彻底显露甲状腺腺体,将肿块和甲状腺大部分的腺体切除,分离腺体时超声刀功能臂避免面对气管及甲状旁腺或喉返神经。将切除的肿块置入标本袋送检,术后冲洗创面。两组术中均进行快速病理学检查,如术中病理证实为恶性,则需行甲状腺癌根治术。
1.3 观察指标
1.3.1 手术指标包括手术时间、术中出血量、术后疼痛视觉模拟评分(visual analogue scale,VAS)[8]、术后住院时间和术后引流量。
1.3.2 嗓音和吞咽功能手术前后采用嗓音障碍指数(voice handicap index,VHI)[9]评估患者术前及术后嗓音障碍程度,评分为0~4 分,分值越高,表示嗓音障碍越严重。采用吞咽障碍评分量表(swallowing impairment score,SIS)[10]评估患者术前及术后吞咽功能障碍情况,评分以0~4 分表示,评分越高,表示吞咽障碍越严重。
1.3.3 心理状况和生活质量手术前后采用90 项症状自评量表(symptom checking list-90,SCL-90)[11]评估两组患者的心理状况,SCL-90 量表包含90 个条目5 级评分,评分越高,表明患者心理状况越差;使用生活质量调查问卷(European Organization for Research and Treatment of Cancer Core Quality of Life Questionnaire,EORTC QLQ-C30)[12]评估手术前后两组患者的生活质量,EORTC QLQ-C30 量表包含30 个条目、15个领域,总分越高,表明患者生活质量越好。
1.3.4 并发症包括切口感染、喉返神经损伤、颈部或下颌肿胀、甲状旁腺损伤、增生性瘢痕等。
1.4 统计学方法
本研究所得数据采用SPSS 20.0统计学软件处理,年龄、VAS评分、手术时间等计量资料以均数±标准差(±s)描述,组间比较采用独立样本t检验,组内比较则采用配对样本t检验;性别、并发症等计数资料以例(%)表示,组间比较行χ2检验或连续校正χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术指标比较
经口腔组术后无瘢痕,经乳晕组术后瘢痕长度为(25.32±2.67)mm,经乳晕组瘢痕明显较长。经口腔组手术时间较经乳晕组长,术中出血量、术后引流量明显少于经乳晕组(P<0.05),两组患者住院时间比较,差异无统计学意义(P>0.05),术后两组患者VAS评分较术前均升高(P<0.05),但术后经口腔组VAS评分较经乳晕组较低(P<0.05)。见表1。
表1 两组患者手术指标比较 (±s)Table 1 Comparison of surgical indicators between the two groups (±s)
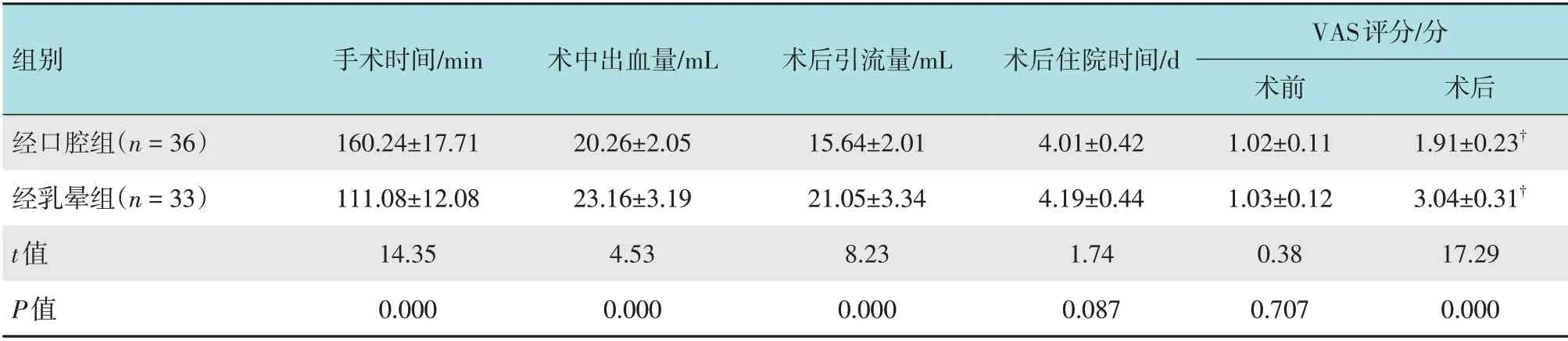
表1 两组患者手术指标比较 (±s)Table 1 Comparison of surgical indicators between the two groups (±s)
注:†与同组术前比较,差异有统计学意义(P<0.05)
组别手术时间/min 术中出血量/mL 术后引流量/mL 术后住院时间/d术后1.91±0.23†3.04±0.31†17.29 0.000经口腔组(n=36)经乳晕组(n=33)t值P值20.26±2.05 23.16±3.19 4.53 0.000 160.24±17.71 111.08±12.08 14.35 0.000 15.64±2.01 21.05±3.34 8.23 0.000 4.01±0.42 4.19±0.44 1.74 0.087 VAS评分/分术前1.02±0.11 1.03±0.12 0.38 0.707
2.2 两组患者手术前后嗓音和吞咽功能比较
术前两组患者VHI 评分、SIS 评分比较,差异均无统计学意义(P>0.05),与同组术前比较,术后两组患者VHI 评分、SIS 评分明显降低(P<0.05),但术后两组患者VHI 评分、SIS 评分比较,差异均无统计学意义(P>0.05)。见表2。
表2 两组患者手术前后嗓音和吞咽功能比较 (分,±s)Table 2 Comparison of voice function and swallowing function between the two groups before and after surgery(score,±s)
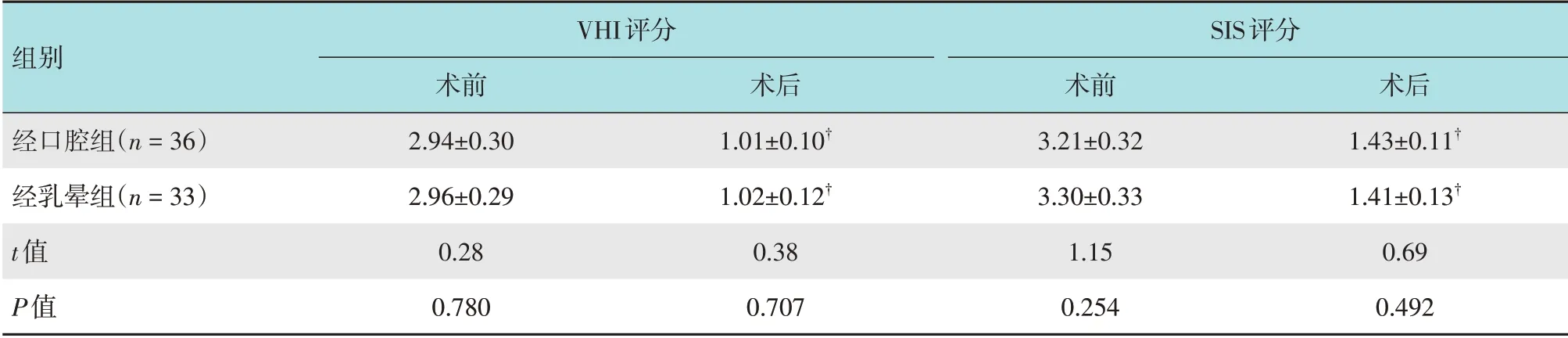
表2 两组患者手术前后嗓音和吞咽功能比较 (分,±s)Table 2 Comparison of voice function and swallowing function between the two groups before and after surgery(score,±s)
注:†与同组术前比较,差异有统计学意义(P<0.05)
VHI评分SIS评分组别经口腔组(n=36)经乳晕组(n=33)t值P值术前2.94±0.30 2.96±0.29 0.28 0.780术后1.43±0.11†1.41±0.13†0.69 0.492术后1.01±0.10†1.02±0.12†0.38 0.707术前3.21±0.32 3.30±0.33 1.15 0.254
2.3 两组患者心理状况和生活质量比较
术前两组患者SCL-90评分、EORTC QLQ-C30评分比较,差异均无统计学意义(P>0.05),与术前比较,术后两组患者SCL-90评分明显降低,且经口腔组明显低于经乳晕组,两组患者术后EORTC QLQ-C30评分明显增高,且经口腔组明显高于经乳晕组(P<0.05)。见表3。
表3 两组患者心理状况和生活质量比较 (分,±s)Table 3 Comparison of psychological status and quality of life between the two groups (score,±s)
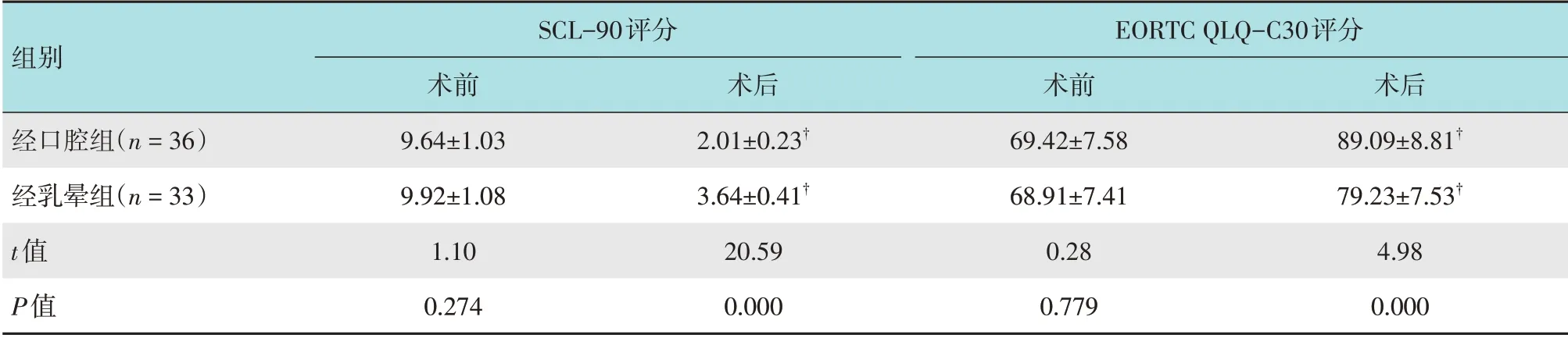
表3 两组患者心理状况和生活质量比较 (分,±s)Table 3 Comparison of psychological status and quality of life between the two groups (score,±s)
注:†与同组术前比较,差异有统计学意义(P<0.05)
SCL-90评分组别经口腔组(n=36)经乳晕组(n=33)t值P值术前9.64±1.03 9.92±1.08 1.10 0.274术后89.09±8.81†79.23±7.53†4.98 0.000术后2.01±0.23†3.64±0.41†20.59 0.000 EORTC QLQ-C30评分术前69.42±7.58 68.91±7.41 0.28 0.779
2.4 两组患者并发症发生率比较
经口腔组并发症发生率较经乳晕组略低,且两组患者中双侧切除者并发症发生率略高于单侧切除者,但差异无统计学意义(P>0.05)。见表4。
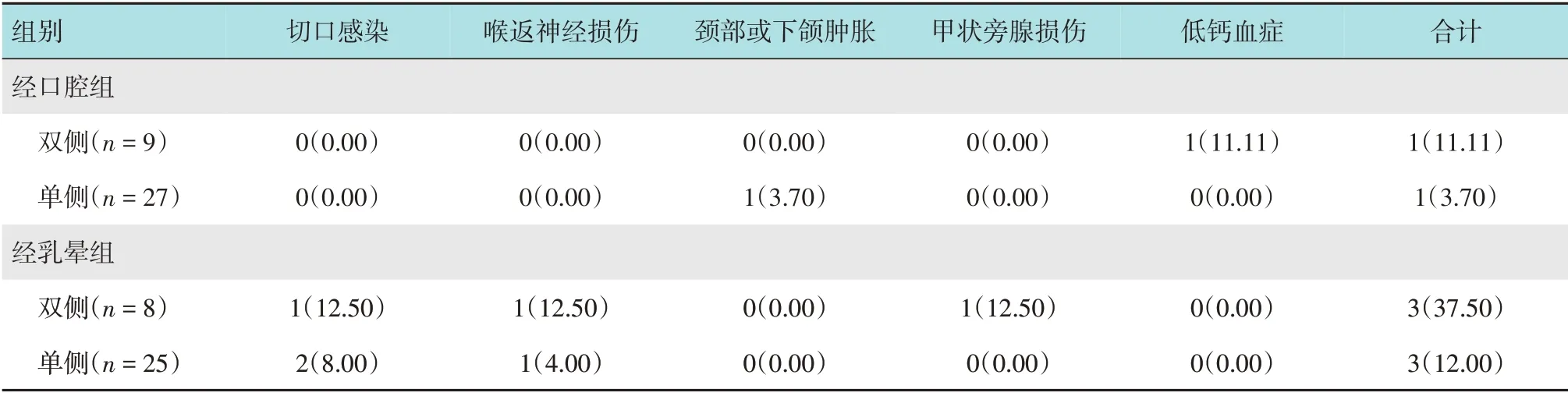
表4 两组患者并发症发生率比较 例(%)Table 4 Comparison of the incidence of complications between the two groups n(%)
3 讨论
甲状腺结节好发于女性,手术切除是其有效治疗手段,早期采用的经颈部入路手术虽可在一定程度上达到治疗目的,但会造成颈部严重瘢痕,影响患者生活质量[13]。近年来,随着腔镜技术不断改进,国内外学者关于经口腔前庭以及经乳晕入路腔镜甲状腺切除术分别与传统开放手术治疗甲状腺疾病的对比研究时有报道[14-16],但并未明确经口腔前庭以及经乳晕入路腔镜甲状腺切除术在甲状腺结节治疗中的优劣,而此次研究探讨了两种方法在手术指标、术后功能恢复、预后及手术安全性方面的差异。
本研究显示,与经乳晕组比较,经口腔组手术时间明显长,但术中出血量以及术后引流量较少,术后无瘢痕,且术后VAS 评分较低。经口腔前庭腔镜甲状腺切除术应用在甲状腺结节患者中,虽然手术时间较长,但有手术创伤小、疼痛程度轻及术后无瘢痕的优势。因手术空间制约、手术视角限制及器械操作难度较大等因素,经口腔前庭入路手术难度较大且学习曲线长,故而经口腔入路组手术时间明显长。经口腔前庭入路腔镜甲状腺切除术之所以术中出血量和术后引流量较经乳晕入路更少,是因为其皮下隧道相对短,需分离的皮瓣相对较少,对组织和血管损伤就小[17]。而经乳晕入路以双侧乳晕和乳房连线处为主,距离颈部较远,需分离的皮瓣范围大,渗液和手术切口也相应增加[18]。因此,经口腔前庭入路术中出血量和术后引流量更少。尽管余富杰等[19]报道经口腔前庭入路腔镜甲状腺切除术可明显减轻甲状腺结节患者疼痛程度,但该研究是与传统开放手术相比,而本研究则证实经口腔组术后疼痛程度较经乳晕组更轻,原因可能是因为后者手术切口更大、需分离皮瓣范围更广有关。
本研究显示,术后两组患者VHI 评分、SIS 评分较术前明显降低,但术后两组患者VHI 评分、SIS 评分比较差异无统计学意义,提示:经口腔前庭与经乳晕入路腔镜甲状腺切除术治疗甲状腺结节,均可有效恢复患者嗓音和吞咽功能,达到彻底切除甲状腺结节的目的,在促进患者嗓音和吞咽功能恢复方面作用相当。武振等[20]和张兆宏等[21]研究证实,经口腔前庭及经乳晕入路腔镜甲状腺手术可有效保护患者喉返神经,避免患者嗓音和吞咽功能发生障碍,与本研究结果相符。外科手术属于一种应激源,加之甲状腺切除术切口入路的特殊性,不少手术患者常伴随焦虑和恐惧心理。而本研究显示,经口腔组术后SCL-90 评分明显低于经乳晕组,术后EORTC QLQ-C30 评分明显高于经乳晕组,初步说明:经口腔组术后心理健康状况和生活质量较经乳晕组更优。因经口腔入路腔镜甲状腺切除术可彻底切除甲状腺结节,不存在瘢痕,美容效果佳,术中出血量少,不会让患者产生心理负担,而经乳晕组存在手术瘢痕,瘢痕虽隐蔽在体表处不易暴露的位置但位于胸前,易造成瘢痕增生,导致患者不良情绪,继而影响患者生活质量[22]。本研究中,经口腔组并发症发生率较经乳晕组略低,且两组患者中双侧切除者并发症发生率略高于单侧切除者,但差异并不明显,与邓攀[23]研究证实的经口腔入路腔镜甲状腺切除术可降低患者术后并发症发生率的结论存在一定出入,原因与本研究样本量较小、结果存在偏倚有关,但仍可初步证实经口腔前庭入路腔镜甲状腺切除术的手术安全性较经乳晕入路更高。经口腔前庭入路手术在口腔前庭处建立切口,避免了口底入路所致的口底组织损伤风险,提高了手术安全性。值得注意的是,在经口腔入路建立手术空间时,需紧贴下颌骨的表面进行皮瓣分离,以便于越过下颌尖进入颈阔肌下层区域。因此,建议初学者选择下颌骨扁平的患者。
综上所述,经口腔前庭入路腔镜甲状腺切除术治疗甲状腺结节患者,较经乳晕入路腔镜甲状腺切除术的优势更多,体现在前者手术创伤更小、术后疼痛更轻、患者心理状况更健康等方面,有一定的临床应用优势。由于时间限制,本文尚未比较甲状腺良性疾病患者不同手术的远期结节再发生率是否存在差异,未来还需进一步完善研究。

