胸腔镜手术应用超声引导下胸椎旁神经阻滞的镇痛效果及对患者神经功能的影响
宋琳苑,吴国超
广东省梅州市中医医院麻醉科,广东 梅州 514071
腹腔镜手术是一种广泛应用于早期肿瘤、良性疾病的微创手术,对患者造成的创伤小,利于患者术后快速康复,但作为创伤性手术仍然会给患者带来较严重的术后疼痛,甚至存在出现神经损伤的风险[1]。因此,在进行腹腔镜手术时实施恰当的疼痛管理策略,会有效减轻患者痛苦,减少术后不良反应,促进患者预后恢复[2]。有研究指出,单纯的全身麻醉对伤口疼痛无法实现完全抑制,还会使患者应激反应有所增加;而超声引导下TPV是一种将麻醉药物注射进患者椎旁间隙实现椎旁脊神经阻滞效果的麻醉方案,有助于进一步优化麻醉效果,保证患者生命体征更加平稳,提升手术安全性[3]。该研究选取2020年3月—2021年3月该院收治的74例患者为研究对象,观察胸腔镜手术应用TPVB的镇痛效果及对患者神经功能的影响,现报道如下。
1 资料与方法
1.1 一般资料
纳入该院收治的74例行胸腔镜手术治疗患者为研究对象,随机分为对照组和研究组,各37例。对照组男女患者比例为21/16;年龄介于32~75岁之间,平均年龄(56.43±10.82)岁;体质量在56~77 kg之间,平均体质量(63.67±11.73)kg;ASA分级:9例Ⅰ级,28例Ⅱ级。研究组男女患者比例为22/15;年龄介于35~73岁之间,平均年龄(56.12±11.03)岁;体质量在54~76 kg之间,平均体质量(63.18±12.14)kg;ASA分级:10例Ⅰ级,27例Ⅱ级。两组一般资料对比差异无统计学意义(P>0.05)。纳入标准:年龄>18岁;无语言交流障碍;无心肺脑重要脏器功能障碍;无凝血功能障碍;对该研究知情同意且通过医院伦理委员会的批准。排除标准:术前4 h内使用过阿片类药物;2周内使用过α2受体激动剂;伴有慢性气管炎症;合并房室传导阻滞;既往有精神类疾病史;有呼吸衰竭史;二次手术;过度肥胖。
1.2 方法
对照组单纯采用全身麻醉:完善术前准备,入室后常规检测血压、心率、心电图、血氧饱和度等指标,开放外周静脉通道,穿刺桡动脉监测动脉压。静脉注射0.05 mg/kg咪达唑仑、2 mg/kg丙泊酚、2 μg/kg瑞芬太尼、0.2 mg/kg顺式阿曲库铵行麻醉诱导,完成麻醉诱导后实施气管插管,调节好机械通气参数。术中持续泵注4~13 mg/(kg·h)丙泊酚维持麻醉,间隔1 h追加0.2 μg/kg舒芬太尼及0.1 mg/kg顺式阿曲库铵。结束手术5 min前停止泵入静脉麻醉药,患者完全恢复自主呼吸后拔管。研究组则采用全麻复合TPVB麻醉:将超声探头放置在脊中线附近2.5 cm切口肋间隙,从浅到深依次显示横突、肋横突韧带、壁层胸膜等部位。1%利多卡因在穿刺点实施局部麻醉后,以22G10 cm阻滞针在超声探头下朝头侧方向进针,针尖达至壁层胸膜与肋横突韧带间,然后注入2 mg/kg0.5%罗哌卡因,通过超声显影观察溶液扩散,10 min后确认麻醉成功实施全身麻醉,全麻方法同对照组。两组患者均通过自控镇痛泵进行术后镇痛,配方为0.9%氯化钠注射液+1 μg/mL舒芬太尼+0.2 mg/mL昂丹司琼稀释为100 mL,单次剂量维持在3~4 mL,锁定15 min。
1.3 观察指标
①比较两组术后1、4、16 h的VAS评分,分数0~10分,分值越高表示患者疼痛程度越剧烈[4];②比较两组PCIA泵总用药量;③检测两组手术前后的血清NSE、S100β蛋白含量水平并比较;④统计两组不良反应情况,包括恶心呕吐、低血压、心动过缓、呼吸抑制等。
1.4 统计方法
采用SPSS 21.0统计学软件对数据进行分析,计量资料采用均数±标准差(±s)表示,进行t检验;计数资料采用[n(%)]表示,进行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者VAS评分及PCIA泵总用药量比较
研究组术后1、4、16 h的VAS评分均低于对照组,PCIA泵总用药量少于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组患者VAS评分及PCIA泵总用药量对比(±s)Table 1 Comparison of VAS score and PCIA pump total drug consumption between the two groups of patients(±s)
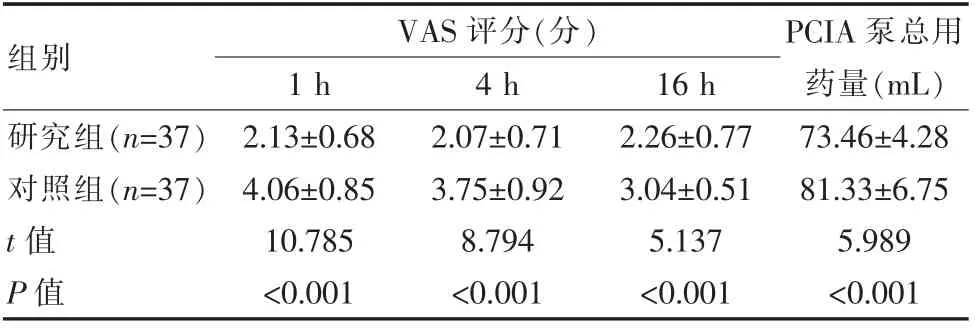
表1 两组患者VAS评分及PCIA泵总用药量对比(±s)Table 1 Comparison of VAS score and PCIA pump total drug consumption between the two groups of patients(±s)
VAS评分(分)1 h 4 h 16 h 组别 PCIA泵总用药量(mL)研究组(n=37)对照组(n=37)t值P值2.13±0.68 4.06±0.85 10.785<0.001 2.07±0.71 3.75±0.92 8.794<0.001 2.26±0.77 3.04±0.51 5.137<0.001 73.46±4.28 81.33±6.75 5.989<0.001
2.2 两组患者NSE、S100β蛋白含量水平比较
研究组术后血清NSE、S100β蛋白含量水平低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者NSE、S100β蛋白含量水平对比[(±s),μg/L]Table 2 Comparison of NSE and S100β protein levels between the two groups[(±s),μg/L]

表2 两组患者NSE、S100β蛋白含量水平对比[(±s),μg/L]Table 2 Comparison of NSE and S100β protein levels between the two groups[(±s),μg/L]
组别NSE术前 术后S100β蛋白术前 术后研究组(n=37)对照组(n=37)t值P值23.21±6.84 23.59±7.11 10.14±4.27 16.65±5.68 6.87±2.36 7.01±2.42 0.234 5.573 0.252 0.815<0.001 0.802 1.48±0.79 3.13±1.01 7.827<0.001
2.3 两组患者不良反应情况比较
研究组不良反应发生率低于对照组,差异有统计学意义(P<0.05)。见表3。

表3 两组患者不良反应发生率对比[n(%)]Table 3 Comparison of the incidence of adverse reactions between the two groups of patients[n(%)]
3 讨论
胸腔镜手术虽然兼具切口小、损伤小、术后恢复快等诸多优势,但患者术后依然存在较为剧烈的疼痛感[5-6]。TPVB穿刺给药均在超声监测下完成,明显提高了麻醉安全性,TPVB能够提供类似于硬膜外阻滞的镇痛效果,同时因其作用范围是单侧,并且单次注射通常仅仅对3个左右的胸肋节段加以阻滞,较之胸段硬膜外阻滞明显会降低对患者呼吸及循环功能所产生的影响[8]。
该研究中,研究组术后1、4、16 h的视觉模拟疼痛(VAS)评分分别为(2.13±0.68)分、(2.07±0.71)分、(2.26±0.77)分均低于对照组,静脉自控镇痛(PCIA)泵总用药量(73.46±4.28)mL少于对照组(P<0.05);研究组术后血清神经元特异性烯醇化酶(NSE)、S100β蛋白含量水平均低于对照组;研究组不良反应发生率低于对照组(P<0.05)。这与来伟等[9]学者在相关研究中得出,患者给予全麻复合TPVB麻醉后,1、4、16 hVAS分别为(2.1±0.7)分、(2.0±0.8)分、(2.5±0.8)分均低于单纯全身麻醉,静脉自控镇痛(PCIA)泵总用药量(73.5±4.3)mL,明显少于单纯全身麻醉,与该文所得结果相近,说明全麻复合TPVB麻醉应用于胸腔镜手术可取得理想的麻醉效果。TPVB单次注射罗哌卡因能够将切口部位所传入的伤害性刺激提前阻断,避免形成中枢敏化,由此发挥的超前镇痛作用再与术后PCIA泵相结合,使得患者术后16 h内VAS评分降低,进而减少麻醉药用量[10-13]。NSE是一种仅分布于神经元以及神经内分泌细胞中的物质,能够对神经损伤程度加以有效鉴定;S100β神经组织中广泛存在,而含量过高会对脑细胞产生神经毒性[14-16]。TPVB麻醉可减少手术因素对患者造成的神经损伤,原因在于该麻醉方式有效阻滞了交感以及副交感神经,对神经元冲动加以抑制,进而弱化对患者神经系统所产生的损伤,减少术后不良反应,进一步促进患者预后恢复[17]。
综上所述,胸腔镜手术应用全麻复合TPVB麻醉有助于稳定患者生命体征,改善术后镇痛效果,同时对患者的中枢神经可发挥一定的保护作用,安全性高,具有推广价值。

