己酮可可碱治疗非痴呆型脑小血管病的疗效及对局部脑血流的影响
王少颖,王莉迪,李净兵,王青青,赵璨,刘翠青
(河北省第八人民医院神经内科,河北 石家庄 050000)
脑小血管病(cerebral small vessel disease,CSVD)是脑内小血管病变所致的病理变化,常引起血管性认知功能障碍[1]。CSVD患者发生血管性认知功能障碍的进程由轻到重往往会经历三个阶段,非痴呆型CSVD作为血管性痴呆的前期,认知功能受损程度较轻,具有一定的可逆性,是疾病进程中最常见的亚型之一[2]。因此,研究非痴呆型CSVD的治疗方法成为神经科的热点,也是提高日益增多的老年患者生存质量,减少血管性痴呆发病率的重要举措,具有较高的社会和经济效益。CSVD的患病机制较繁杂,目前已知是诸多细胞效应因子共同参与的结果[3]。己酮可可碱(pentoxifylline,PTX)是一种磷酸二酯酶抑制剂,主要作用是降低血液黏粘度,促进微循环,抑制氧自由基的形成,提高细胞变形能力[4]。目前,关于CSVD应用PTX治疗非痴呆型CSVD的文献鲜有报道。本研究探讨PTX治疗非痴呆型CSVD的疗效及对局部脑血流的影响,为临床提供参考。
1 资料与方法
1.1 一般资料
选择2020年1月至2021年3月河北省第八人民医院诊治的住院的72例非痴呆型CSVD患者为研究对象,按照治疗方法不同分为对照组和观察组,每组各36例。纳入标准:(1)患者均符合2015年《中国脑小血管病诊治共识》的CSVD诊断标准,且同时符合非痴呆型血管性认知功能障碍诊断标准;(2)经头颅CT检查有动脉粥样硬化及斑片状认知损害证据,并有血管性认知功能障碍的危险因素者;(3)简易智能状态检查量表评分≥21分者;(4)年龄60~80岁,受教育程度初中及以上,日常生活能力有明显下降者,患者知情同意并签署知情同意书。排除标准:(1)伴有精神障碍性疾病,或抑郁症患者,或意识、听力等功能障碍者;(2)伴有严重心、肝、肾疾病,或造血功能不全者;(3)伴有其他严重认知功能损伤者;(4)服用其他影响疗效评估的药物,或正在接受其他有影响疗效评估药物治疗者;(5)影像学检查有大血管病变者;(6)依从性差,不积极参与并配合治疗者。本研究经院伦理委员会批准,两组患者一般资料比较,差异无统计学意义(P>0.05)。见表1。

表1 两组患者一般资料比较
1.2 方法
对照组患者采用内科常规治疗:(1)针对基础疾病治疗:伴有高血压患者根据血压给予适宜的降压药物,使血压控制在正常范围;糖尿病患者给予降糖药物或胰岛素;高血脂患者根据总胆固醇、甘油三脂水平选择适宜的降脂药物;(2)对症治疗:给予0.1 g阿司匹林肠溶片口服,防治血小板聚集,1次/d,75 mg氯匹格雷,1次/d。研究组患者在对照组治疗治疗基础上给予0.4 g己酮可可碱缓释片(石药集团欧意药业有限公司)口服,2次/d。疗程均为24周。
1.3 观察指标
(1)神经功能:治疗前、疗程结束后采用神经功能缺损程度(NFDS)评分评价,总分0~45分,评分越高神经功能损害越重;(2)日常生活能力:治疗前、疗程结束后采用日常生活能力(ADL)评分评价,总分0~100分,评分越高,日常生活能力越强;(3)认知功能:治疗前、疗程结束后采用简易智能精神状态量表(MMSE)评分和蒙特利尔认知评估量表(MoCA)评分评价,总分为0~30分,<27分为认知功能损害,评分越低表示认知功能损害越大;(4)局部脑血流(regional cerebral blood flow,rCBF):采用脉冲式动脉自旋标记灌注磁共振技术定量检测,包括大脑双侧额叶、颞叶、顶叶、枕叶、基底节区rCBF,值越小,表示该区域脑血流灌注减少;(5)不良反应发生率:包括恶心、头痛、失眠等。
1.4 统计学分析

2 结果
2.1 两组患者神经功能和日常生活能力比较
治疗前,两组患者NFDS、ADL评分比较,差异无统计学意义(P>0.05)。治疗后,两组患者NFDS评分均低于治疗前(P<0.05),且观察组低于对照组(P<0.05);ADL评分均高于治疗前(P<0.05),且观察组高于对照组(P<0.05)。见表2。
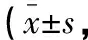
表2 两组患者神经功能和日常生活能力比较分)
2.2 两组患者认知功能比较
治疗前,两组患者MMSE、MoCA评分比较,差异无统计学意义(P>0.05)。治疗后,两组患者MMSE、MoCA评分均高于治疗前(P<0.05),且观察组高于对照组(P<0.05)。见表3。
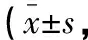
表3 两组患者两组患者认知功能比较分)
2.3 两组患者rCBF比较
治疗前,两组患者各区rCBF比较,差异无统计学意义(P>0.05)。治疗后,两组患者各区rCBF均升高(P<0.05),且观察组高于对照组(P<0.05)。见表4。
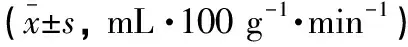
表4 两组患者rCBF比较
2.4 两组患者不良反应发生率比较
两组患者不良反应发生率比较,差异无统计学意义(P>0.05)。见表5。

表5 两组不良反应发生率比较[ n(%)]
3 讨论
非痴呆型CSVD是老年人的常见病和多发病,该病起病隐匿,病情呈波动性进展,多数患者随着年龄的增加可逐渐发展为脑血管源性老年痴呆,不仅自身的日常生活能力丧失,生存质量降低,还会增加家庭和社会的负担[5-6]。非痴呆型CSVD主要表现是额叶和皮质下功能受损,如果给予有效的干预病情的进展还有逆转的可能[7]。常规治疗方法主要是控制患者的血脂、血压、血糖及抗血小板聚集等[8]。本研究中,对照组患者采用常规疗法治疗后NFDS、ADL评分均较治疗前改善,说明常规治疗对神经功能的改善有一定的作用,患者的日常生活能力有所提高,但MMSE、MoCA评分无明显改善,说明常规治疗对患者的认知功能改善不明显,需要寻找更有效的治疗方法。
PTX上市后最初用于外周血管系统疾病和呼吸系统疾病的治疗。近年有研究[9]发现,PTX具有神经保护作用,药理作用是通过增加磷酸二酯酶,从而增加细胞内环磷酸腺苷的含量,提升细胞内环磷酸腺苷水平,达到改善脑细胞功能和脑组织血流动力学的目的。研究发现,PTX还可快速穿过血-脑屏障对大脑各种神经递质的释放进行调控并发挥抗氧化作用。另外有研究[10]还发现,PTX还具有一定的抵制黏附因子作用,可在一定程度上降低血小板聚集的发生。理论上CSVD患者给予PTX治疗应用有助于病情的控制。本研究结果显示,观察组治疗后日常生活能力、神经功能缺损程度及认知功能改善程度优于对照组(P<0.05),说明在常规治疗的基础上联合PTX,不仅可进一步改善神经功能,提高日常生活能力,而且患者的认知功能也得到了明显的改善,原因可能是PTX己酮可可碱缓释片主要是通过抑制红细胞的聚集、降低血液粘附力。而且PTX还可以降低氧化应激水平、清除氧自由基、减少细胞凋亡。据此推测PTX的神经保护作用可能与PTX的抗氧化能力有关,同时也提示氧化应激可能也是CSVD神经功能损害的机制之一,参与了CSVD的发生与进展。所以,观察组患者采用PTX治疗后,患者的抗氧化能力较对照组明显提高,神经系统功能改善的幅度更大,并促进了认知功能的提高。
目前,CSVD的发病机制尚未完全阐明,多数学者认为与脑血管结构改变、血流动力学异常、血脑屏障损伤及神经炎症受损等有关[11-12]。另有研究[13-14]发现,脑血流量下降是导致血管性痴呆患者认知障碍的原因之一,也是认知功能受损的潜伏机制,并且CSVD患者随着脑血流量的逐渐下降还可能会出现步态障碍、情感异常、频繁脑卒中等现象。近年来,随着影像技术不断进展,CT、MRI的广泛应用使CSVD的诊断率明显提高,特别是功能影像学的出现在CSVD的早期诊断中占有越来越重要的地位。SPECT可准确定位缺血部位,并可定量检测局部脑血流量,是判断脑缺血程度和疗效评估的重要指标。本研究采用SPECT检测了治疗前后患者rCBF,结果显示,治疗后两组左右侧颞叶、额叶、顶叶、枕叶、基底节的rCBF均高于治疗前(P<0.05),且观察组高于对照组(P<0.05),说明PTX不仅是一种血管扩张剂,也是一种血液流变学活化剂,对非痴呆型CSVD患者具有增加脑血流量的功效,机制可能是通过增加大脑各区域脑血流量,达到改善非痴呆型CSVD患者神经功能、认知功能的目的,从而促进日常生活能力的提高。己酮可可碱主要的不良反应是恶心、眩晕、面部潮红等。两组患者不良反应发生率比较,差异无统计学意义(P>0.05),提示己酮可可碱治疗患者的耐受性较好。PTX具有非特异性,在一定程度上排除其他药理机制,避免其他药物的干扰,具有良好的安全性。
综上,PTX治疗非痴呆型CSVD患者可进一步促进患者认知功能的改善,提高疗效,机制可能与其增加患者大脑各区域脑血流量,提高抗氧化能力有关。

