常规开颅对比钻孔引流及显微镜辅助小骨窗开颅对基底节区高血压脑出血患者的临床研究
张建海 单毅华 李仁满
高血压脑出血(hypertensive intracerebral hemorrhage,HICH)属神经外科常见病,指高血压状态下脑内血管破裂引起的自发性脑血管疾病,其发病危急,致残、致死率高[1]。一般50%~70%的HICH患者出血部位在基底节区,临床表现为头、眼转至一侧呈凝视状及偏盲、偏身、偏瘫的“三偏”状态等[2]。近年来手术治疗成为治疗基底节区HICH的重要手段,早期术式包括常规开颅术,其手术时间长、创伤大且并发症多。随着微创技术、神经外科显微技术的发展,显微镜辅助小窗开颅术、钻孔引流术等新手段得以逐渐开展[3]。本研究回顾性分析2017年3月-2020年3月于笔者所在医院择期行手术治疗的基底节区HICH患者的临床资料,对比分析基底节区HICH患者分别行常规开颅术、显微镜辅助小骨窗开颅术及钻孔引流术治疗的临床效果,以期指导基底节区HICH患者手术方案的制定,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2017年3月-2020年3月于笔者所在医院择期行手术治疗的基底节区HICH患者的临床资料,纳入标准:(1)符合文献[4]《各类脑血管疾病诊断要点》(中华医学会第二次全国脑血管病学术会议,1986)中制定的基底节区HICH诊断标准,经临床表现和影像学检查[包括计算机体层摄影(CT)、核磁共振成像(MRI)]等确诊;(2)有高血压病史;(3)出血量≥30 ml,采用多田计算公式,血肿体积(ml)=长径(cm)×宽径(cm)×厚度(cm)×π/6;(4)6分≤格拉斯哥昏迷评分(GCS)≤12分;(5)临床资料完整。排除标准:(1)凝血障碍或服用抗凝药物;(2)合并呼吸系统、血液或免疫系统、肝肾系统等原发性疾病;(3)有其他脑科器质性疾病病史;(4)患有精神疾患或认知功能障碍;(5)手术禁忌;(6)临床资料不全。根据治疗方法的不同将其分为常规开颅组(32例)、小骨窗开颅组(32例)、钻孔引流组(32例)。常规开颅组男19例,女13例;年龄(62.5±7.6)岁;出血量(57.3±8.4)ml;GCS评分(8.4±1.7)分。小骨窗开颅组男18例,女14例;年龄(62.9±7.4)岁;出血量(56.7±8.0)ml;GCS评分(8.1±1.9)分。钻孔引流组男21例,女11例;年龄(61.3±8.1)岁;出血量(59.1±9.0)ml;GCS评分(8.7±1.5)分。三组基线资料比较差异均无统计学意义(P>0.05),有可比性。
1.2 方法
三组患者均在围手术期予以相同的常规处理,包括控制血压、降低颅压、抗感染等对症处理。
常规开颅组:行常规开颅术治疗,具体如下:患者均接受气管插管并行全麻,额颞取10~15 cm长“∩”形皮肤切口,逐层放射状切开皮肤、皮下组织及颞肌,止血后牵开皮瓣。铣刀切开7~10 cm骨窗,取“∩”形或“+”形切口剪开硬脑膜并缝吊。据CT显示的血肿位置及大小,行脑穿针穿刺以精准定位。优先从脑沟进入切开脑实质,清除未凝固血液,于压力稍下降时用吸引器对血凝块进行清除,对活动出血点用电凝法止血,确认无新出血点后,留置引流管并外接闭式引流装置后关颅。
小骨窗开颅组:行显微镜辅助小骨窗开颅术治疗,具体如下:患者均接受气管插管并行全麻,取去枕仰卧位,垫高出血侧肩下部,头偏向对侧方向并固定头圈。将外侧裂体表的投影划出,据CT影像,选血肿最大层面为靶点设计切口,注意避开重要功能区及重要血管。取约5 cm长直线型或弧形切口,逐层放射状切开皮肤、皮下组织及颞肌,将颞肌及骨膜分离,止血后牵开。选取钻孔并扩孔至3~4 cm直径骨窗,止血并将硬脑膜电凝后,取“+”形切口剪开硬脑膜并缝吊,安装显微镜并调整位置,镜下将分裂侧分离,注意避免扰动静脉血管,至岛叶途中可见血肿并予以清除,对活动出血点用电凝法止血,确认无新出血点后,缝合硬膜并关颅。
钻孔引流组:行颅骨钻孔引流术治疗,具体如下:据CT影像,选血肿最大层面为靶点,结合头皮划线及解剖学标记,三维定位确定穿刺点,注意避开重要功能区及重要血管。行局麻,采用直径5 mm颅骨钻钻孔,以钻透颅骨后,钻头可恰好钻透患者硬脑膜为宜确定钻头外露长度,为2~2.5 cm。以钻头刺破至颅骨,注意避免移动钻头造成头皮刺孔和颅骨钻孔的错位。采用14号硅胶引流管针,据术前结合CT估算的血肿至头皮距离缓慢进针,将针芯拔出见有含血凝块的暗红色血液流出,说明导管针已刺入血肿块,分次慢速回抽血液,一次抽取总量的1/3为宜,留置引流管并外接闭式引流装置后关颅。术后24 h行CT检查,若见残余血肿,将3万U尿激酶溶解于5 ml生理盐水中,通过引流管注入,关闭2 h后开放引流,2次/d。
1.3 观察指标及评价标准
(1)手术相关指标:包括手术时间、术中出血量、术后再出血率、血肿清除率及住院时间。(2)近期疗效:根据格拉斯哥预后评分(GOS)对患者术后1个月时的治疗效果进行评价,GOS分值为1~5分,其中1分:死亡;2分:差;3分:中;4分:良;5分:优;优良率=(优+良)/总例数×100%。(3)远期疗效:采用日常生活量表(ADL)评分对存活患者术后6个月时的生活能力进行评估。Ⅰ级:日常生活完全恢复;Ⅱ级:日常生活部分恢复,或具备独立生活能力;Ⅲ级:拄拐可走,日常生活需人帮助;Ⅳ级:卧床但意识清醒;Ⅴ级:处植物生存状态;其中Ⅰ~Ⅲ级判定为预后良好。(4)术后并发症:包括肺部感染、尿路感染、消化道出血、癫痫等。
1.4 统计学处理
本研究数据采用SPSS 19.0统计学软件进行分析和处理,计量资料以(±s)表示,采用t检验,多组间比较采用方差分析,多组间两两对比选用q检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 三组手术相关指标比较
三组术后再出血率和血肿清除率比较差异无统计学意义(P>0.05)。小骨窗开颅组和钻孔引流组手术时间、住院时间均明显短于常规开颅组(P<0.01),术中出血量均明显少于常规开颅组(P<0.01);且钻孔引流组手术时间、住院时间、术中出血量均明显优于小骨窗开颅组,差异有统计学意义(P<0.01),见表1。
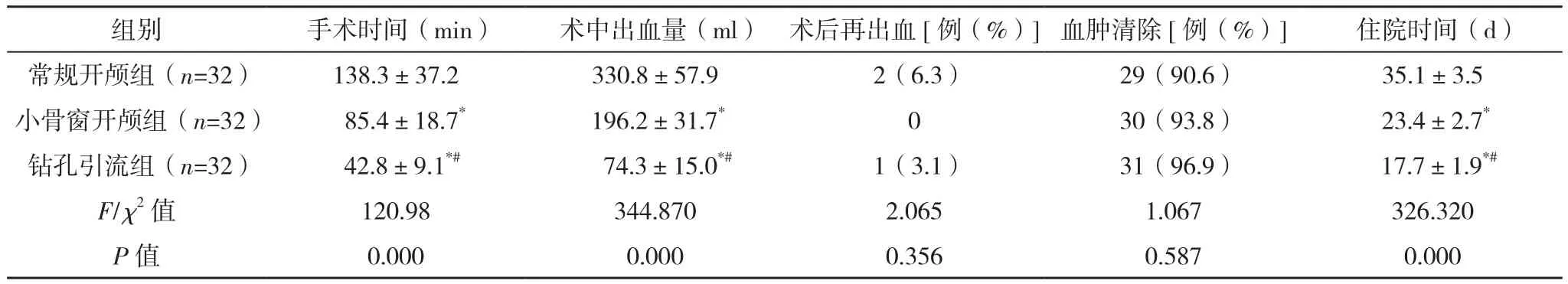
表1 三组手术相关指标比较
2.2 三组近期疗效比较
术后1个月,钻孔引流组优良率显著高于小骨窗开颅组和常规开颅组,差异有统计学意义(P<0.05)。但小骨窗开颅组与常规开颅组比较差异无统计学意义(P>0.05),见表2。
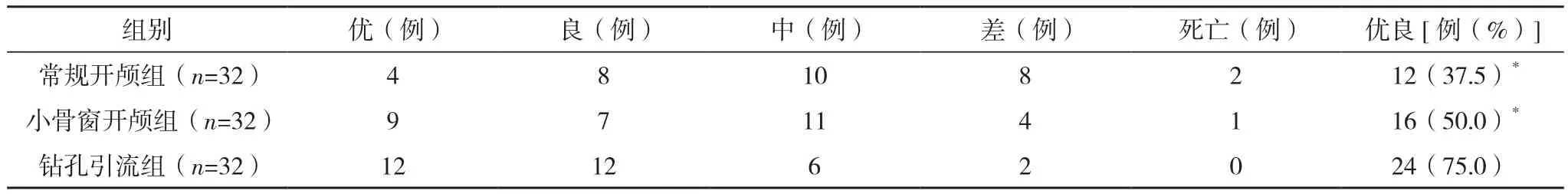
表2 三组近期疗效比较
2.3 三组远期疗效比较
术后6个月时,钻孔引流组预后良好率显著高于小骨窗开颅组和常规开颅组,差异有统计学意义(P<0.05)。但小骨窗开颅组与常规开颅组比较差异无统计学意义(P>0.05),见表3。

表3 三组远期疗效比较
2.4 三组术后并发症比较
钻孔引流组术后并发症发生率显著低于小骨窗开颅组和常规开颅组,差异有统计学意义(P<0.05)。但小骨窗开颅组与常规开颅组比较差异无统计学意义(P>0.05),见表 4。

表4 三组术后并发症比较
3 讨论
现代医学认为HICH的病理生理过程为长期高血压引发小动脉变性并可导致小动脉瘤的形成,使血管壁脆性增加,因劳累、激动等因素使血压快速上升时,病变血管壁或小动脉瘤破裂,血液流入脑组织生成血肿,还能通过小动脉痉挛引发脑血管缺血、坏死和脑疝等[5-7]。易殿强[8]的研究报道显示,出血量≥30 ml时宜行手术治疗。手术治疗通过清除血肿减轻其对脑组织的压迫,从而起到降低颅内压、抑制出血继发性损伤的作用。常规开颅术在临床上已得到广泛应用,具有减压充分、止血可靠等优点,尤其适用于血肿体积大者,但存在创伤大、并发症较多等弊端。显微镜辅助小骨窗开颅术自外侧裂进入,于显微镜下观察操作,创伤较小,可弥补常规开颅术的不足[9]。钻孔引流术为近年来新兴的微创术式,仅需局麻,通过最优最短途径进入血肿腔,采用引流设备充分排出液态血肿,具有微创、出血少、手术时间短等优势,易于被患者及家属所接受[10]。
本研究结果显示,三组术后再出血率及血肿清除率比较差异均无统计学意义(P>0.05),分析原因可能为:(1)常规开颅术可一次性清除血肿,显著降低颅压,从而可有效减少再出血的发生,小骨窗开颅术与钻孔引流术切口小,能明显减轻对脑组织的损伤,明显降低再出血风险,因此三种术式术后再出血率均可得到有效控制;(2)常规开颅术视野开阔,血肿可充分暴露以便彻底清除,而显微镜辅助小骨窗开颅术及钻孔引流术均可借助影像手段观察血肿状态,因而三种术式血肿清除效果均较佳[11]。本研究结果显示,钻孔引流组手术时间、术中出血量及住院时间均显著优于小骨窗开颅组和常规开颅组,且小骨窗开颅组优于常规开颅组。分析原因可能为:(1)与操作复杂、创伤大的常规开颅术相比,小骨窗开颅术切口小、操作简单,无须行颅骨修补,故手术及住院时间较短、出血量较少[12];但钻孔引流术属微创手术,无须开颅,创伤极微,操作简便,因此具有比小骨窗开颅术更短的手术及住院时间,且出血量亦更少[13]。(2)显微镜辅助小骨窗开颅术可通过显微镜多角度放大观察,而钻孔引流术可结合CT影像观察,视野清晰,明显缩短了手术时间等有关。
本研究结果显示,钻孔引流组优良率和预后良好率均显著高于小骨窗开颅组和常规开颅组(P<0.05);提示基底节区HICH采取钻孔引流术治疗更有利于保护患者神经功能,提高生活质量,预后更佳,与文献[14-15]报道相似。究其原因可能为:(1)本研究基底节区HICH患者平均年龄较大,麻醉耐受性低,因此与另两组全麻方式手术相比,采用仅需局麻的钻孔引流术治疗的患者麻醉损伤较小,从而对患者术后恢复更有帮助;(2)常规开颅术脑组织暴露范围大,且难以避免对脑组织的牵拉,进而可造成脑组织缺血或被割伤等,神经功能受损风险高;(3)钻孔开颅创伤最小,为此神经功能缺损风险也最低。此外本研究结果还显示,钻孔引流组术后并发症率为9.4%,显著低于小骨窗开颅组的31.3%和常规开颅组的40.6%(P<0.05);说明采取钻孔引流术治疗基底节区HICH更有助于减少手术并发症,安全性更高。分析原因可能为:(1)常规开颅术及显微镜辅助小骨窗开颅术均需行气管插管,损伤呼吸道黏膜造成其防御能力下降,比钻孔引流术增大了肺部感染率;(2)老年患者多伴随其他疾病,手术耐受性较低,手术创伤大可导致患者术后反应差,不可逆损伤及水肿反应重,增加癫痫等并发症的发生。
综上所述,与常规开颅术、小骨窗开颅术相比,基底节区HICH患者应用钻孔引流术治疗的创伤更小,近、远期疗效更佳,安全可靠。

