血清CA125与肝硬化腹腔积液相关性的研究
张 潇 周新花
江西省萍乡市人民医院消化内科,江西萍乡 337000
肝硬化是由多种因素造成肝细胞变性、坏死、肝纤维组织增生所致,是慢性肝病发展的结果之一,病理表现主要为大量肝细胞坏死、纤维组织增生、剩余肝细胞结节性再生[1-2]。当肝硬化进入失代偿期后,易发生消化道出血、腹腔积液等多种并发症,增加病死率[3-4]。针对肝硬化合并腹腔积液患者,临床治疗方法主要有补充白蛋白、利尿、降低门静脉压、腹腔积液穿刺引流等,部分患者治疗约1周时腹腔积液会完全消失,但部分患者治疗2周或更长时间后腹腔积液仍无法完全消失。癌抗原125(carbohydrate antigen 125,CA125)是诊断卵巢癌的肿瘤标志物,逐渐被应用于肺癌、胰腺癌等肿瘤疾病的诊断,有学者发现在合并腹腔积液、胸腔积液、心力衰竭、心包积液等非肿瘤疾病中也有升高[5]。本研究选取就诊于萍乡市人民医院消化内科的102例肝硬化患者作为研究对象,测定其血清CA125水平,分析血清CA125与肝硬化腹腔积液的相关性,为临床治疗提供思路。
1 资料与方法
1.1 一般资料
选取2019年9月至2020年12月就诊于萍乡市人民医院消化内科的102例肝硬化患者作为研究对象,按照疾病类型不同将其分为肝硬化组(36例)和肝硬化合并腹腔积液组(66例)。肝硬化组中,女22例,男 14 例;年龄 43~80 岁,平均(56.32±2.41)岁;Child-Pugh分级:A级15例,B级14例,C级7例。肝硬化合并腹腔积液组中,女35例,男31例;年龄40~88岁,平均(56.26±2.50)岁;Child-Pugh 分级:A 级 2 例,B级26例,C级38例。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。在入组的患者中,乙肝肝硬化54例(52.9%)、丙肝肝硬化6例(5.9%),酒精性肝硬化11例(10.8%),免疫性肝硬化(包括自身免疫性肝炎肝硬化、原发性胆汁性肝硬化)4例(3.9%),未明确病因的肝硬化患者27例(26.5%)。纳入标准:①肝硬化患者符合《实用内科学》[6]中的诊断标准,肝硬化合并腹腔积液符合《肝硬化腹水及相关并发症的诊疗指》[7]中相关诊断标准;②患者认知功能正常;③患者均签署知情同意书;④患者病历资料完整;⑤患者年龄≥18岁。排除标准:①合并结核性腹膜炎、肺结核者;②合并恶性肿瘤者;③非肝源性腹腔积液者;④精神异常者;⑤重要脏器功能异常者;⑥合并血液系统疾病者;⑦合并心包积液、胸腔积液等其他部位浆膜腔积液者。本研究经萍乡市人民医院医学伦理委员会审核批准。
1.2 方法
1.2.1 CA125检测 采集所有受检者空腹肘静脉血5 ml,离心取上清液,转速为3000 r/min,离心时间为10 min,离心半径为13.5 cm,置于-4℃冰箱中待检。用电化学发光法检查血清CA125含量,用德国罗氏公司的罗氏E601电化学发光仪及罗氏Cobas原装试剂盒测定。正常参考值:0~35.0 U/ml。
1.2.2 腹腔积液量检测 腹腔积液量用彩超测定。腹腔内无液性暗区为无腹腔积液;腹腔积液局限于盆腔或肝肾隐窝,深度径线值≤4 cm为少量腹腔积液;腹腔积液程度介于少量与大量中间,深度径线值>4 cm且<8 cm为中度腹腔积液;腹腔积液大量弥漫分布于侧腹腔、肝前,深度径线值≥8 cm为大量腹腔积液。
1.3 观察指标及评价标准
①比较肝硬化组、肝硬化合并腹腔积液组患者的血清CA125水平;②比较肝硬化合并腹腔积液患者不同腹腔积液量血清CA125水平的差异;③比较不同Child-Pugh分级患者的血清CA125差异;④分析CA125与Child-Pugh分级、腹腔积液量的相关性。
1.4 统计学方法
采用SPSS21.0统计学软件进行数据分析,计量资料用均数±标准差(±s)表示,三组间比较采用单因素方差分析,两组间比较采用t检验;计数资料用率表示,两组间比较采用χ2检验;相关性分析采用Spearman秩相关分析,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者血清CA125水平的比较
肝硬化合并腹腔积液组患者的CA125水平为(386.81±35.84)U/ml,高于肝硬化组的(18.78±3.65)U/ml,差异有统计学意义(t=70.152,P=0.000)。
2.2 肝硬化合并腹腔积液组中不同腹腔积液量患者血清CA125水平的比较
随着腹腔积液量不断增加,CA125水平逐渐升高,差异有统计学意义(P<0.05)(表 1)。
表1 肝硬化合并腹腔积液组中不同腹腔积液量患者血清CA125水平的比较(U/ml,±s)

表1 肝硬化合并腹腔积液组中不同腹腔积液量患者血清CA125水平的比较(U/ml,±s)
与少量腹腔积液患者比较,aP<0.05;与中量腹腔积液患者比较,bP<0.05
腹腔积液量 例数 CA125少量腹腔积液中量腹腔积液大量腹腔积液F值P值21 17 28 125.61±32.65 413.64±48.47a 536.87±61.24ab 786.083 0.000
2.3 不同Child-Pugh分级患者血清CA125水平的比较
随着Child-Pugh分级不断增高,CA125水平逐渐升高,差异有统计学意义(P<0.05)(表 2)。
表2 不同Child-Pugh分级患者血清CA125水平的比较(U/ml,±s)

表2 不同Child-Pugh分级患者血清CA125水平的比较(U/ml,±s)
与 A 级比较,aP<0.05;与 B 级比较,bP<0.05
?
2.4 CA125水平与Child-Pugh分级、腹腔积液量的相关性分析
血清CA125水平与Child-Pugh分级、腹腔积液量均成正相关(P<0.05)(表 3)。
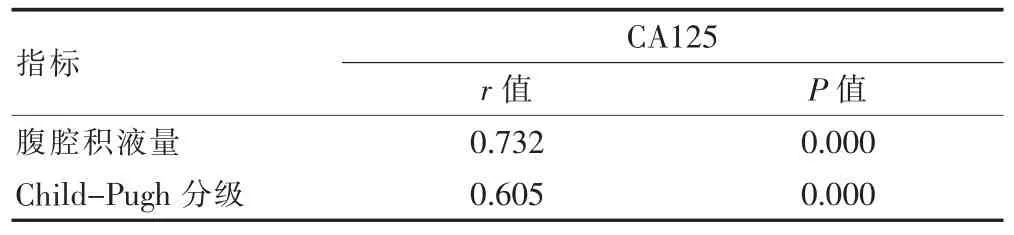
表3 CA125水平与Child-Pugh分级、腹腔积液量的相关性
3 讨论
肝硬化是由多种致病因素长期损害肝脏所致的慢性肝病,腹腔积液、肝性脑病、上消化道出血等是其主要并发症,其中腹腔积液较为常见[8]。当患者出现腹腔积液时,提示病情已经由代偿期进入失代偿期,增加治疗难度。腹腔积液进一步破坏肠道屏障,增加其通透性,促使寄生于肠道内的病原菌通过淋巴、血液等途径进入腹腔[9]。同时,腹腔积液中营养物质丰富,能够为病原菌繁殖提供有利的生存环境,易导致腹腔感染,诱发腹部膨胀、疼痛等症状,病情严重时可导致患者死亡[10-11]。
CA125是一种跨膜糖蛋白,位于染色体19p13.2区域,含有5797个碱基对,是MUC16的胞外片段,正常情况下血清中含量极低,当机体出现组织恶变或肿瘤浸润时可释放入血,使血清中CA125含量迅速增高,是卵巢癌的肿瘤标志物,在肝硬化及肝硬化合并腹腔积液患者血清内也有升高[12-13]。本研究结果显示,肝硬化合并腹腔积液组患者的CA125水平高于肝硬化组,随着腹腔积液量不断增加,CA125水平逐渐升高;血清CA125水平与腹腔积液量成正相关,提示CA125水平与腹腔积液发生、进展密切相关。分析原因在于:①CA125源自腹膜间质细胞,当机体内腹腔积液量增加时,一定程度上会提高腹膜所受张力,刺激腹膜间质细胞合成CA125并透过腹膜进入血清,提高血液内CA125含量[14]。②腹腔积液会对浆膜造成炎症刺激和机械牵拉,增加腹膜通透性及其重吸收,而浆膜间质细胞可产生CA125,其能经浆膜的淋巴吸收入血,提高血清CA125水平。③腹腔积液可刺激腹膜巨噬细胞合成肿瘤坏死因子(tumor necrosis factor,TNF),能对间皮细胞形成刺激,使其增殖,进一步增加腹腔积液内CA125水平,部分CA125抗原被吸收进入血液,增加血清中CA125含量。
本研究结果还显示,CA125水平随Child-Pugh分级不断增高而逐渐升高,血清CA125水平与Child-Pugh分级成正相关,提示CA125水平高低可反映肝功能受损程度。分析原因可能与以下几点因素有关:①肝功能受到损伤时,削弱雌激素的灭活能力,造成肝脏对CA125的降解下降,引起血清CA125水平改变。②随着肝硬化损伤程度加重,会出现假小叶、再生结节,削弱肝脏处理抗原能力,增加体内t1/2,提高血液内CA125含量。③随着肝硬化患者肝损伤加重,增加门静脉压,阻碍血液回流,使其渗出增加,促使有效循环血量减少,减弱肝脏对CA125的清除能力,提高血清CA125水平[15]。
综上所述,CA125升高与肝硬化患者Child-Pugh分级、腹腔积液密切相关,可将其作为判断肝硬化病情严重程度的重要指标。

