内镜黏膜下剥离术治疗结直肠间质瘤患者的临床效果及对免疫功能、生理应激的影响
张乙川,李 玲,杨成俊,王 飞,刘珂良
(攀枝花学院附属医院消化疾病中心,四川 攀枝花 617000)
胃肠道间质瘤(GIST)是消化道中常见的间叶组织来源肿瘤,可生长于消化道任何位置,也可发生于肠系膜、腹膜后等部位,GIST主要病变部位为胃和小肠,结直肠间质瘤较为少见,仅占5%~10%[1]。结直肠间质瘤好发于50~70岁的男性患者,以右后侧壁常见,临床症状表现不明显,发病早期无特殊症状,进展期患者常感下腹部疼痛不适,并发腹部包块、排便困难、肛门坠胀、便血等症状[2]。相关研究[3]表明,结直肠间质瘤可以非消化道症状表现为主,加之肿瘤发展时可向肠腔外生长,这使得部分患者发现时肿瘤体积已较大,且肿瘤分期晚。结直肠间质瘤对放化疗敏感性较低,且无明显良恶界限,良性也可能出现复发和转移[4]。目前,外科手术是治疗直肠间质瘤的有效手段。随着内镜器械和医疗技术的快速发展,内镜黏膜下剥离术(ESD)的可行性和安全性已被证实,在内镜辅助作用下,肿瘤视野清晰,有利于快速直接切除肿瘤组织,尽可能减少对结直肠组织的损伤[5]。目前有关ESD术治疗结直肠间质瘤的相关研究较少,本研究探讨ESD术对结直肠间质瘤患者免疫功能及生理应激的影响,以期为临床治疗提供依据。
1 资料与方法
1.1 一般资料2017年2月至2020年3月本院就诊的183例结直肠间质瘤患者。纳入标准:①符合《胃肠间质瘤规范化外科治疗中国专家共识(2018版)》[6]中结直肠间质瘤相关诊断标准,且经影像学和病理学检查确诊;②肿瘤直径≤3.5 cm;③临床资料完整,所有患者均知情同意。排除标准:①合并严重肝肾功能障碍;②合并其他恶性肿瘤;③既往接受过相关治疗;④已发生远处转移。依据手术方式分为ESD组(n=91)和对照组(n=92)。ESD组男51例,女40;年龄27~75岁[(53.63±4.64)岁];体质量指数(BMI)18.5~28.4 kg/m2[(22.3±2.4)kg/m2];转体蛋白(TF)水平(3.49±0.87)g/L;白蛋白(ALB)水平(44.32±2.87)g/L;发生部位:横结肠2例,降结肠3例,乙状结肠5例,直肠79例,肛管2例。对照组男58例,女34例;年龄31~78岁[(54.54±4.13)岁];BMI 18.0~27.9 kg/m2[(21.8±2.5)kg/m2];TF水平(3.28±1.03)g/L;ALB水平(43.89±3.22)g/L;发生部位:横结肠2例,降结肠3例,乙状结肠6例,直肠80例,肛管1例。两组性别、年龄、肿瘤发生部位比较,差异无统计学意义(P>0.05)。
1.2 方法对照组行腹腔镜术,术前禁食禁水8 h,采用日本富士EC-250us超声内镜检查仪进行检查,确定肿瘤形态、大小、位置,选择合适入路,采用传统腹腔镜5孔法,分别于肚脐上缘、双侧髂前上棘内侧、脐旁腋前线留置穿刺器便于观察和操作,沿直肠周围系膜间隙向下游离直肠,在肿瘤下缘1~2 cm处裸化肠壁后离断闭合直肠,于肿瘤端置入取物袋,近端肠管包埋吻合器底座,回入腹腔,建立气腹,与肛门管型吻合器吻合,髂前吻合后方留置引流。
ESD组行ESD术,术前检查同对照组,确定病变范围;应用针形切开刀与病灶边缘进行电凝标记,在病变黏膜下注射生理盐水+靛胭脂+肾上腺素等混合液,于病灶边缘标记点外侧进行多点黏膜下注射,每点2 ml左右,直至病灶明显抬起;切开病变外侧缘黏膜,逐层剥离病灶,切除病灶后对创面小血管行凝固治疗。两组患者的手术均由我院经验丰富的内镜专家完成。
1.3 观察指标①围术期情况:两组患者手术时间、术中出血量、术后进食时间、术后首次排气时间和住院时间。②免疫功能:两组患者术前和术后3 d T淋巴细胞亚群CD3+、CD4+、CD8+水平及CD4+/CD8+值。③生理应激:患者术前和术后1 d的血清去甲肾上腺素(NE)水平和血清中皮质醇(Cor)水平。④术后并发症发生率及术后1年生存率和复发率。
1.4 统计学方法采用统计学软件SPSS 19.0分析数据。计量资料比较采用t检验;计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组围术期情况比较ESD组手术时间、术中出血量、术后进食时间、术后首次排气时间和住院时间均短于对照组(P<0.05),见表1。

表1 两组围术期情况比较
2.2 两组手术前后免疫功能比较术前,两组CD3+、CD4+、CD8+、CD4+/CD8+比较,差异无统计学意义(P>0.05),术后3 d,CD3+、CD4+、CD4+/CD8+明显降低,CD8+明显升高,ESD组CD3+、CD4+、CD4+/CD8+高于对照组,CD8+低于对照组(P<0.05),见表2。
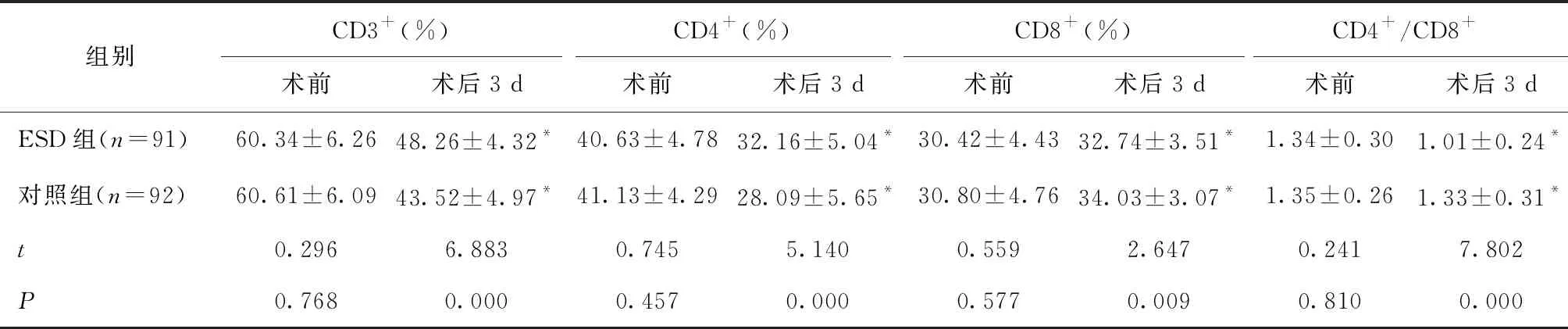
表2 两组手术前后免疫功能比较
2.3 两组手术前后生理应激指标比较术前两组NE和Cor水平比较,差异无统计学意义(P>0.05),术后1 d,两组NE和Cor水平均上升,ESD组NE和Cor水平均低于对照组(P<0.05),见表3。

表3 两组手术前后生理应激指标比较
2.4 两组并发症发生率、术后1年生存率和复发率比较两组并发症发生率、术后1年生存率和复发率比较,差异无统计学意义(P>0.05),见表4。

表4 两组并发症发生率、术后1年生存率和复发率比较 [n(%)]
3 讨论
GIST是常见的间叶来源肿瘤,但仅占消化道恶性肿瘤的0.1%~3%,大多数GIST原发于胃和小肠,仅5%~10%原发于结直肠[7]。结直肠间质瘤患者临床常见腹部不适、排便困难、便血等下消化道梗阻等症状,由于其临床表现无特异性,故较难与结直肠部其他类型肿瘤进行鉴别,且下消化道梗阻早期症状不明显,约半数以上患者就诊时疾病已发展为中、高危险度[8]。根治性切除和局部切除均可有效降低低危险度患者术后复发率,但局部切除术创伤性更小;对于中危险度患者而言,根治性切除治疗效果和预后更为明显;对于高危险度患者,两种手术方式预后均较差,临床可根据疾病分期选择合适的治疗方式[9]。近年来,微创器械不断改进,医疗技术不断进步,ESD术广泛应用于GIST的治疗[10]。本研究对于肿瘤直径≤3.5 cm的结直肠间质瘤患者采取ESD术进行治疗,获得了较好的临床效果。
本研究显示,ESD组手术时间、术中出血量、术后进食时间、术后首次排气时间和住院时间均短于对照组,表明ESD术可有效改善结直肠间质瘤患者预后,这与何天湖等[11]研究结果一致。原因可能在于内镜下直视可快速发现病灶,直观了解病灶边界、大小和质地,从而迅速剥离、完整切除肿瘤,且无须腹部钻孔,有效减轻手术创伤,改善患者预后[12]。术后3 d,ESD组CD3+、CD4+、CD4+/CD8+高于对照组,CD8+低于对照组,表明ESD术可有效缓解手术对结直肠间质瘤患者细胞免疫功能的抑制。原因可能在于内镜下直视可直观显示病灶位置、形态、大小,便于医师根据病灶具体情况制定相应治疗方案,最大程度地降低对腹腔脏器的损伤、维持腹腔组织正常结构和功能,从而减轻手术对机体免疫功能的影响[13]。术后1 d,ESD组血清NE和Cor水平低于对照组,即ESD组血清NE和Cor水平波动幅度明显小于对照组,表明ESD术可有效降低机体应激反应。应激反应是影响预后的重要因素之一,大量NE等物质释放入血后刺激下丘脑-垂体-肾上腺周,导致Cor水平增高,使患者心肌收缩增强、心率加快、血压升高,增加手术风险性[14]。结果还显示,两组患者并发症发生率、术后1年生存率和复发率比较差异无统计学意义,表明ESD术是一种安全有效的手术方法,这与赵燕等[15]研究结果相符。
综上所述,ESD术有助于改善结直肠间质瘤患者预后,这可能与ESD术对患者免疫功能和应激反应影响较小有关。但本研究未对ESD术影响机体免疫功能和应激反应的作用机制进行深入研究,后续研究需进一步完善。

