小儿腹腔镜下肠套叠复位术后医院感染与高敏C反应蛋白、肿瘤坏死因子-α、降钙素原表达的关系分析
罗忠群,谢华浩,蹇慧玲,刘 铭
(西南医科大学附属医院小儿外科,四川 泸州 646000)
肠套叠为儿科常见疾病之一,系指小儿一段肠管套入与其相连肠腔内致肠内容物通过障碍,发病率占肠梗阻15%~20%,分原发性和继发性两类,其中原发性肠套叠多发群体以婴幼儿为主,典型症状有腹痛、呕吐、便血、腹部包块等,诊治不及时易致肠坏死或肠穿孔等[1]。腹腔镜下肠套叠复位术是目前小儿肠套叠的有效治疗手段,被证实有创伤小、疼痛感轻、效果佳等优势,然而近期有报道指出腹腔镜下肠套叠复位术后患儿因自身免疫力低下且易出现肠道菌群失调,术后医院感染风险高,如何早期评估术后医院感染的危险因素是目前临床关注焦点[2]。此外,手术作为一种创伤性应激反应,会激发机体炎症反应的发生,高敏C反应蛋白(hs-CRP)、肿瘤坏死因子-α(TNF-α)、降钙素原(PCT)异常表达可在一定程度上反映炎症反应程度[3],研究证实hs-CRP、TNF-α、PCT在术后感染性疾病中存在明显异常表达[4,5]。本研究以我院收治的90例腹腔镜下肠套叠复位患儿为研究对象,探讨术后医院感染的危险因素及与hs-CRP、TNF-α、PCT的相关性,旨在为小儿腹腔镜下肠套叠复位术后医院感染有效防治提供理论依据。
1 资料与方法
1.1 一般资料收集2018年3月至2021年3月我院收治的腹腔镜下肠套叠复位术患儿90例,入选标准:临床诊治资料完整,符合小儿腹部外科学有关标准[6];年龄≤5岁;接受腹腔镜下肠套叠复位术;术前未合并感染性疾病或恶性肿瘤。排除标准:术前存在急性、慢性感染症状;严重便血或脱水患儿;发病至治疗时间>48 h;过敏体质,对麻醉药物过敏。90例患儿的男女比例为41∶49,年龄6个月至5岁[(2.61±1.01)岁],发病至接受治疗时间2~47 h[(13.25±4.02)h]。患儿手术均由同一医师团队完成。
1.2 研究方法①病例资料收集:收集患儿性别、年龄、体重、发病至接受治疗时间、手术切口类型、预防性抗菌药物使用情况、住院时间等。②血清hs-CRP、TNF-α、PCT水平检测:采集患儿晨起空腹肘部静脉血8 ml,采用酶联免疫吸附法(Bioelisa ELX-800,奥地利公司)检测血清hs-CRP、TNF-α、PCT水平,检测试剂盒均由深圳帝迈生物技术有限公司提供。③术后医院感染评估:参照2001年人民卫生出版社颁布的《医院感染标准与监测技术》[7]有关标准评估术后患儿有无医院感染情况,并据此分为感染组、无感染组。
1.3 观察指标①术后医院感染发生情况;②术后医院感染危险因素单因素分析;③术后医院感染二元Logistic回归分析;④术后医院感染与血清hs-CRP、TNF-α、PCT水平关系;⑤hs-CRP、TNF-α、PCT对术后医院感染预测价值。
1.4 统计学方法应用SPSS 21.0统计学软件分析数据。符合正态分布的计量资料以均数±标准差描述,组间比较采用独立样本t检验;计数资料以例(%)表示,组间比较行χ2检验;腹腔镜下肠套叠复位术后医院感染与血清hs-CRP、TNF-α、PCT水平的关系采用混杂因素分析,ROC曲线分析血清hs-CRP、TNF-α、PCT水平对腹腔镜下肠套叠复位术后医院感染的预测价值。P<0.05为差异有统计学意义。
2 结果
2.1 术后医院感染发生情况90例患儿中术后发生医院感染22例(24.44%),感染部位以泌尿系统14例(63.64%)、切口5例(22.73%)、消化道3例(13.64%)等为主。
2.2 术后医院感染危险因素单因素分析感染组年龄≤1岁、住院时间≥10 d、手术时间≥3 h、无预防性抗菌药物占比及hs-CRP、TNF-α、PCT指标明显高于未感染组(P<0.05)。见表1。
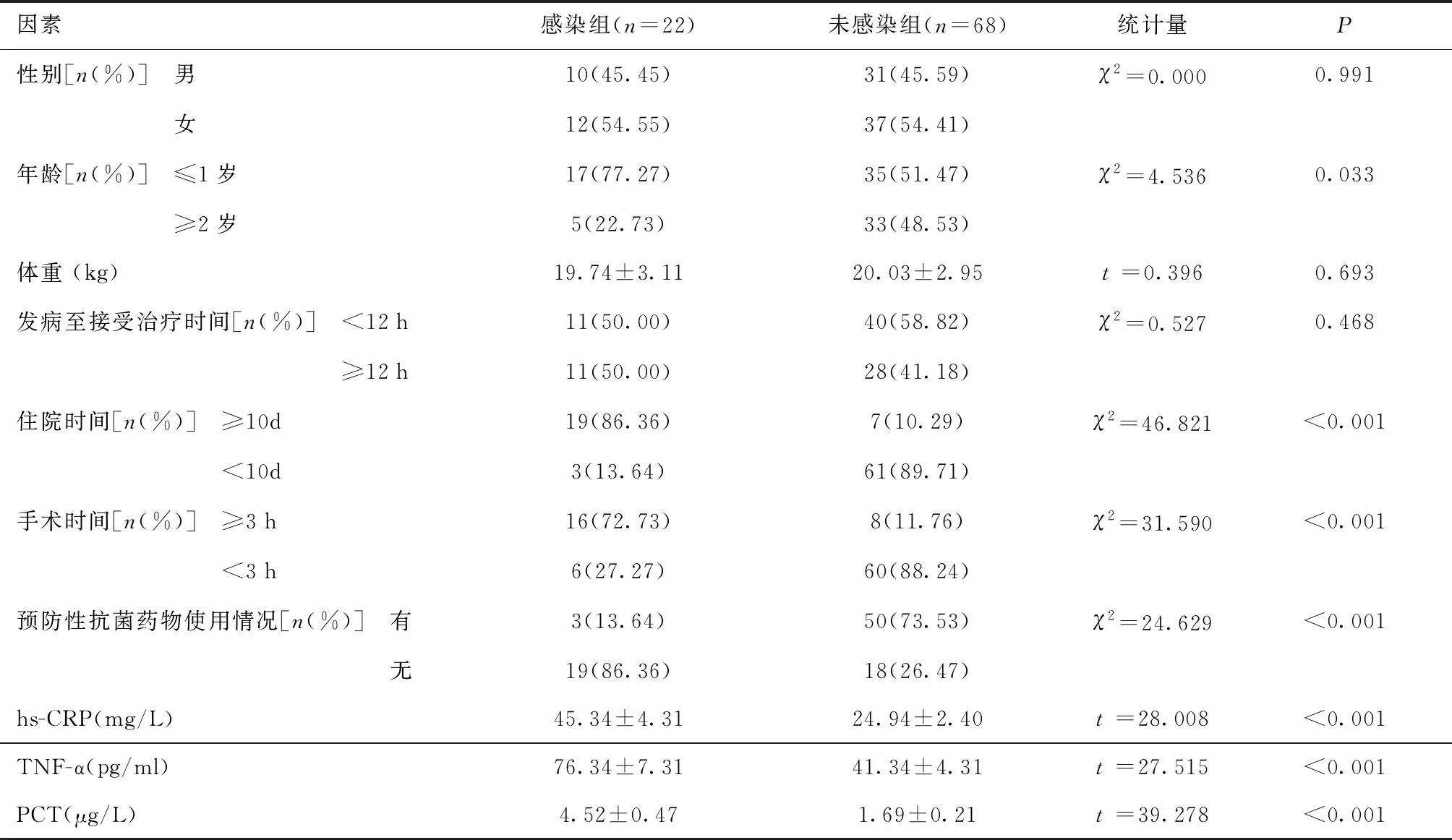
表1 腹腔镜下肠套叠复位术后医院感染一般临床资料比较
2.3 术后医院感染二元Logistic回归分析以腹腔镜下肠套叠复位术后有无医院感染为应变量,以上述单因素分析中有统计学意义的指标为自变量进行赋值(年龄:≤1岁=1,≥2=0;住院时间:≥10d=1、<10d=0;手术时间:≥3 h=1、<3 h=0;预防性抗菌药物使用情况:无=1、有=0;hs-CRP、TNF-α、PCT以实际值为准),代入Logistic回归方程中,结果显示年龄、住院时间、手术时间、预防性抗菌药物使用情况、hs-CRP、TNF-α、PCT表达水平是腹腔镜下肠套叠复位术后医院感染的危险因素(P<0.05)。见表2。
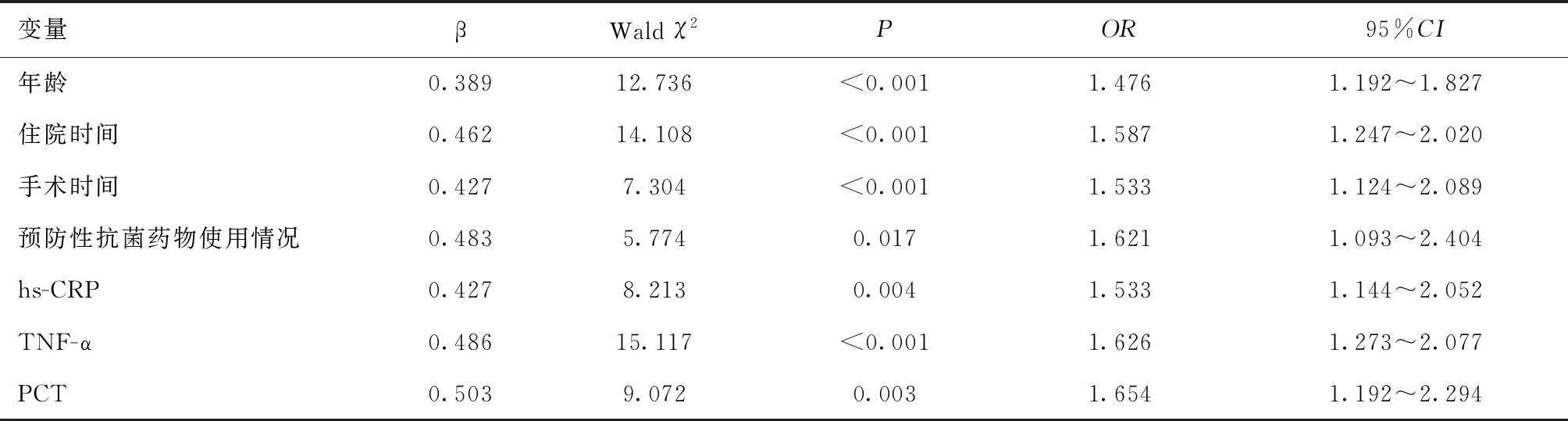
表2 腹腔镜下肠套叠复位术后医院感染Logistic回归分析
2.4 术后医院感染与血清hs-CRP、TNF-α、PCT水平关系的混杂因素分析以腹腔镜下肠套叠复位术后有无医院感染为应变量,以血清炎症指标hs-CRP、TNF-α、PCT为自变量,依据主体间效应检验结果显示年龄、住院时间、手术时间、预防性抗菌药物使用情况是干扰炎症指标的协变量,校正模式Ⅴ型平方和为1.732,F=8.062(P<0.05)。校正混杂因素后提示hs-CRP、TNF-α、PCT与腹腔镜下肠套叠复位术后医院感染密切相关(P<0.05),见表3。

表3 腹腔镜下肠套叠复位术后医院感染与血清hs-CRP、TNF-α、PCT水平关系的混杂因素分析
2.5 hs-CRP、TNF-α、PCT对术后医院感染预测价值hs-CRP、TNF-α、PCT联合检测预测腹腔镜下肠套叠复位术后医院感染的曲线下面积、特异度高于三者单项检测。见图1和表4。
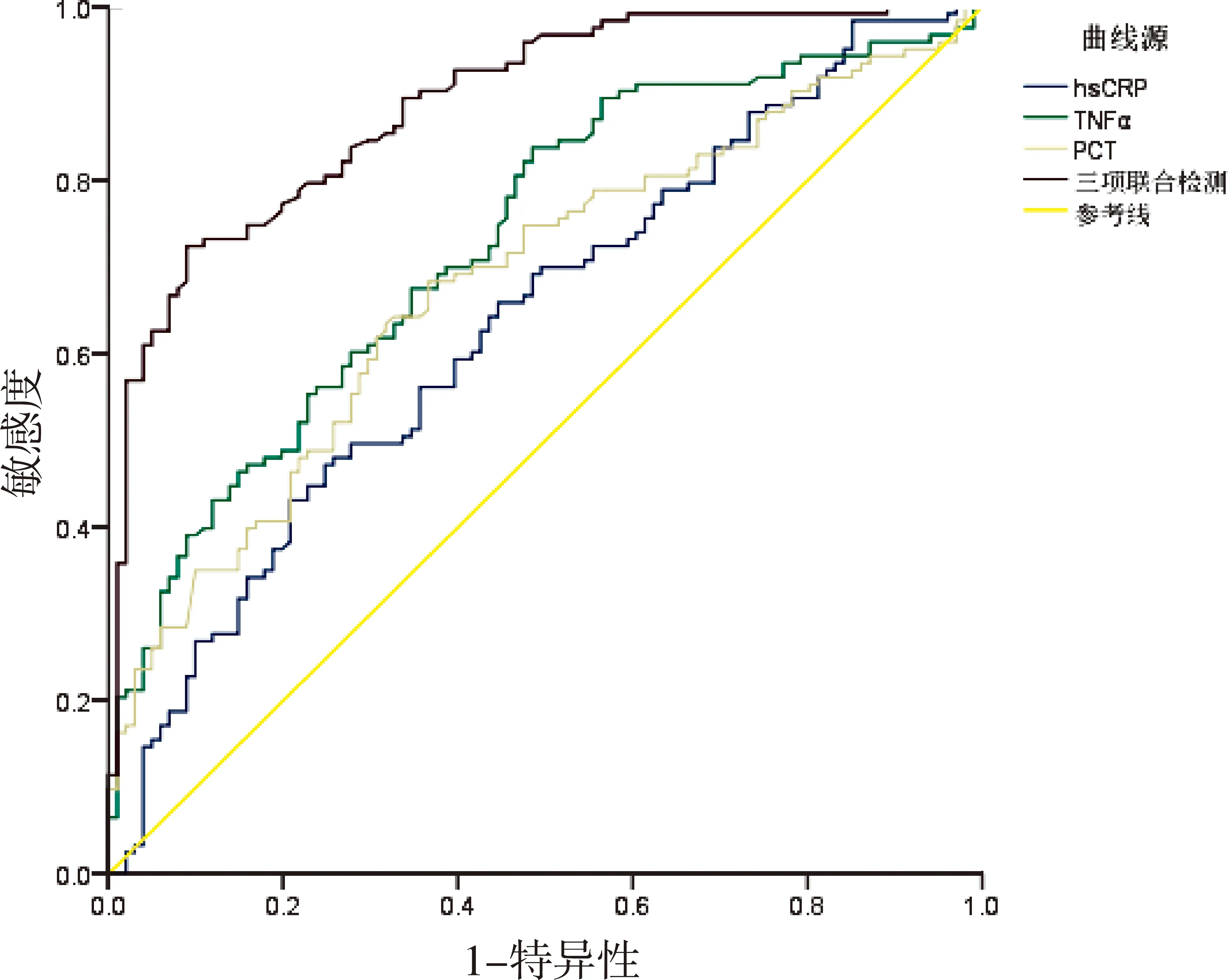
图1 hs-CRP、TNF-α、PCT预测腹腔镜下肠套叠复位术后医院感染的ROC曲线
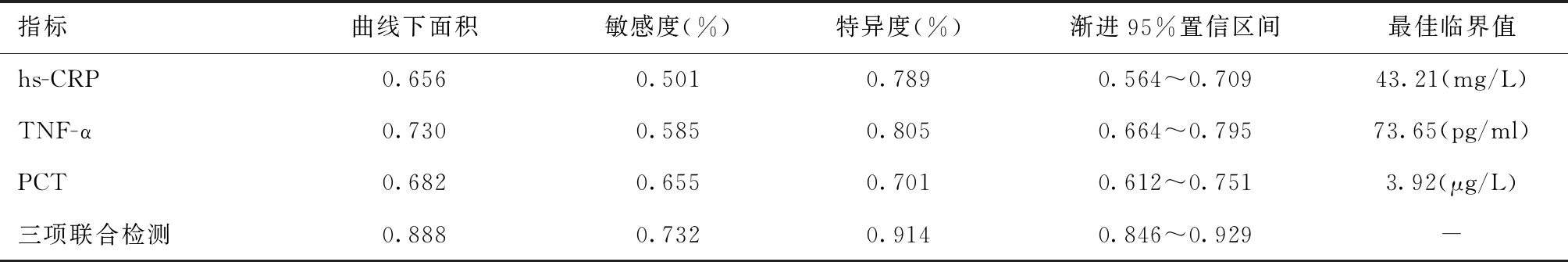
表4 hs-CRP、TNF-α、PCT对腹腔镜下肠套叠复位术后医院感染预测价值
3 讨论
肠套叠患儿复位成功率高达90%[8],早期常用的空气灌肠复位需在X射线透视下完成,且需在小儿肛门处注入空气使远端结肠扩张,小儿耐受性低,而传统手术复位需在患儿腹部开放较大切口,术中需暴露和牵拉肠管,造成患儿肠管额外损伤和感染风险增加,尽管腹腔镜的应用在较大程度上减轻手术创伤且提高小儿耐受性,但肠套叠患儿术后医院感染风险仍不乐观[9],本结果显示24.44%患儿术后发生医院感染,较报道略高[10],与本次纳入患儿年龄偏小或样本量少结果有偏倚相关。本结果显示感染部位以泌尿系统(63.64%)、切口(22.73%)、消化道(13.64%)为主,与早期报道显示腹腔镜小儿肠套叠术后医院感染部位大体相符[11]。小儿腹腔镜下肠套叠复位术后医院感染的发生与术后肠道菌群失调、导管感染等密不可分,术后医院感染是目前临床工作中面临重要问题,不仅严重影响患儿术后康复且降低生存质量[12,13]。
本研究显示提示年龄≤1岁、住院时间及手术时间偏长的患儿术后医院感染风险更高,术前预防性使用抗菌药物且定期监测炎症标志物,对降低患儿术后医院感染风险有重要意义[14]。年龄较小的婴幼儿机体抵抗力低下,住院期间发生医院感染风险高[15]。研究证实婴幼儿术后感染风险是儿童的2~3倍[16],住院时间、手术时间直接影响患儿接触感染源的概率,因此对年龄较小、住院时间、手术时间较长的婴幼儿需加强术后医院感染的防治措施。本结果证实hs-CRP、TNF-α、PCT与腹腔镜下肠套叠复位术后医院感染的发生密切相关,明确支持了以往报道表明的感染性疾病存在明显炎症反应的观点[17]。手术属于一种创伤性操作,机体受创伤性刺激后,通过交感神经-肾上腺髓质系统、单核-巨噬细胞系统等途径,激活机体多种细胞因子[18]。此外,在腹膜受损后可释放大量TNF-α,引起炎症连锁反应导致大量hs-CRP、PCT等因子释放,增加术后医院感染风险[19],提示控制术后血清炎症因子水平对预防小儿医院感染十分关键。
本研究还证实hs-CRP、TNF-α、PCT联合检测在腹腔镜下肠套叠复位术后医院感染预测中有较高价值,腹腔镜下肠套叠复位术后发生医院感染后,促进效应细胞及炎症因子在内的多种物质共同参与机体免疫反应,由感染所致应激反应会刺激巨噬细胞释放TNF-α及PCT,hs-CRP作为一种急性时相蛋白,可敏感地反映机体炎症反应、组织损伤和感染状况[20],三者联合检测可有效且特异地预测术后医院感染风险。
综上,腹腔镜下肠套叠复位术后医院感染风险高,影响因素众多,hs-CRP、TNF-α、PCT水平越高患儿术后医院感染风险越高,三项联合检测可为术后医院感染的有效防治提供参考。

