髋关节置换术后并发症及其危险因素分析
李 军, 封 挺, 陈云辉, 刘 霞, 王永胜
股骨头坏死和股骨颈骨折常发生于老年人,随着老龄化社会的发展,其发病率逐年升高,已成为严重的社会问题[1]。保守治疗和内固定术一般会产生并发症且预后较差[2]。目前髋关节置换术是治疗髋关节疾病的有效手段,其原理是将损坏的髋关节部位用人工关节组件代替[3]。髋关节置换术能够快速重建髋关节功能,去除病灶,提高患者的生活质量[4-5]。但是由于患者年龄普遍偏大、常伴有心血管代谢疾病以及不良的生活习惯等,很容易造成组件的磨损,从而引发术后并发症,如假体周围松动、骨折、骨溶解,发生消化性溃疡、下肢深静脉血栓等,迫使患者再次就诊[6-8]。如何改善这一现状成了骨科医生关心的问题。影响髋关节置换术后并发症的因素众多,所以探究术后并发症的危险因素,对其进行早期预防显得尤为重要。目前已有研究分析影响髋关节置换术后并发症的危险因素,但是术后并发症模型的预测研究较少[9-11]。本研究通过分析114例接受髋关节置换术患者的临床资料,探讨影响髋关节置换术后并发症的危险因素,并预测术后并发症发生风险的模型,对降低髋关节置换术后并发症的发生和改善患者的生活质量具有重要意义,也为防控髋关节置换术后并发症提供依据。
1 资料与方法
1.1 一般资料 选择2016年2月至2018年7月在我院接受髋关节置换术的患者为研究对象。纳入标准:1)首次行单侧髋关节置换;2)年龄≥18岁;3)患者接受随访超过6个月;4)病例资料完整。排除标准:1)术后深部感染;2)人工髋关节翻修;3)患精神疾病。按照上述标准,共纳入114例患者,其中男46例,女68例,年龄42~78岁,平均(58.3±10.4)岁。患股骨颈骨折者32例,类风湿性关节炎者20例,髋骨性关节炎者38例,股骨头坏死者24例。行全髋关节置换42例,半髋关节置换72例。本研究已获得我院伦理委员会批准。所有患者及家属均知情同意。
1.2 研究方法 收集患者的年龄、性别、吸烟史(吸烟时间≥3年)、饮酒史(饮酒≥100 mL/d)、体质指数(BMI)、高血压、糖尿病、手术时间、住院时间、长期应用激素、术后搬运不当、输血、术后C反应蛋白(C-reaction protein,CRP)等方面的资料,观察患者上述资料与术后并发症的相关性。并发症包括:术后感染、下肢静脉血栓、髋关节脱位、肢体肿胀等。
1.3 统计学分析 采用SPSS22.0软件进行统计处理。计数资料采用例(%)表示,比较采用χ2检验,多因素分析采用多元Logistic分析。将筛选出的独立危险因素代入R软件(R4.0.2)及RMS程序包,构建术后并发症发生风险的列线图模型。模型的区分度采用C-指数(C-index)进行评价,C-index>7表示区分度较好。采用Bootstrap法进行内部验证,比较实际C-index值与内部验证后的C-index值,相差越接近0说明模型的符合度越好。选取2018年2月至2019年11月在我院行髋关节置换术的98例患者进行外部验证,纳入标准、排除标准与本研究一致。P<0.05为差异有统计学意义。
2 结果
2.1 一般情况 114例髋关节置换术后出现并发症患者29例(并发症组),占25.44%,其中术后感染11例,下肢静脉血栓10例,髋关节脱位8例。无并发症组85例。两组性别、吸烟史、饮酒史差异无统计学意义(P>0.05),两组年龄、BMI、糖尿病、高血压、手术时间、住院时间、术后搬运不当、长期应用激素、输血、术后CRP差异有统计学意义(P<0.05,表1)。

表1 两组一般情况比较[n(%)]
2.2 影响髋关节置换术后并发症的多元逐步Logistic分析 以单因素分析中的因素为自变量,以是否发生髋关节置换术后并发症为因变量(是=1,否=0),进行多元逐步Logistic分析。结果显示,年龄≥60岁、BMI≥24 kg/m2、糖尿病、手术时间≥2 h、住院时间≥15 d、术后搬运不当、输血过多、术后CRP≥10mg/L是影响髋关节置换术后发生并发症的独立危险因素(P<0.05,表2)。

表2 影响髋关节置换术后并发症的多元逐步Logistic分析
2.3 列线图预测模型的构建 患者髋关节置换术后并发症8个相关因素的列线图预测模型显示,年龄≥60岁的积分是30分,BMI≥24 kg/m2的积分是35分,糖尿病的积分是27分,手术时间≥2 h的积分是27分,住院时间≥15 d的积分是35分,术后搬运不当的积分是20分,输血的积分是32分,术后CRP≥10 mg/L的积分是40分。所得总分(246分)对应的值即为模型预测患者并发症的发生率(70.9%),见图1。

图1 影响患者髋关节置换术后并发症相关因素的列线图预测模型
2.4 列线图预测模型的评价 对髋关节置换术后并发症模型的区分度进行检验,结果显示,模型的实际C-index为0.809,内部验证的C-index为0.817,外部验证的C-index为0.795,区分度良好。模型实际与内部校验C-index差值为0.008,符合度较好,准确度较高,见图2。
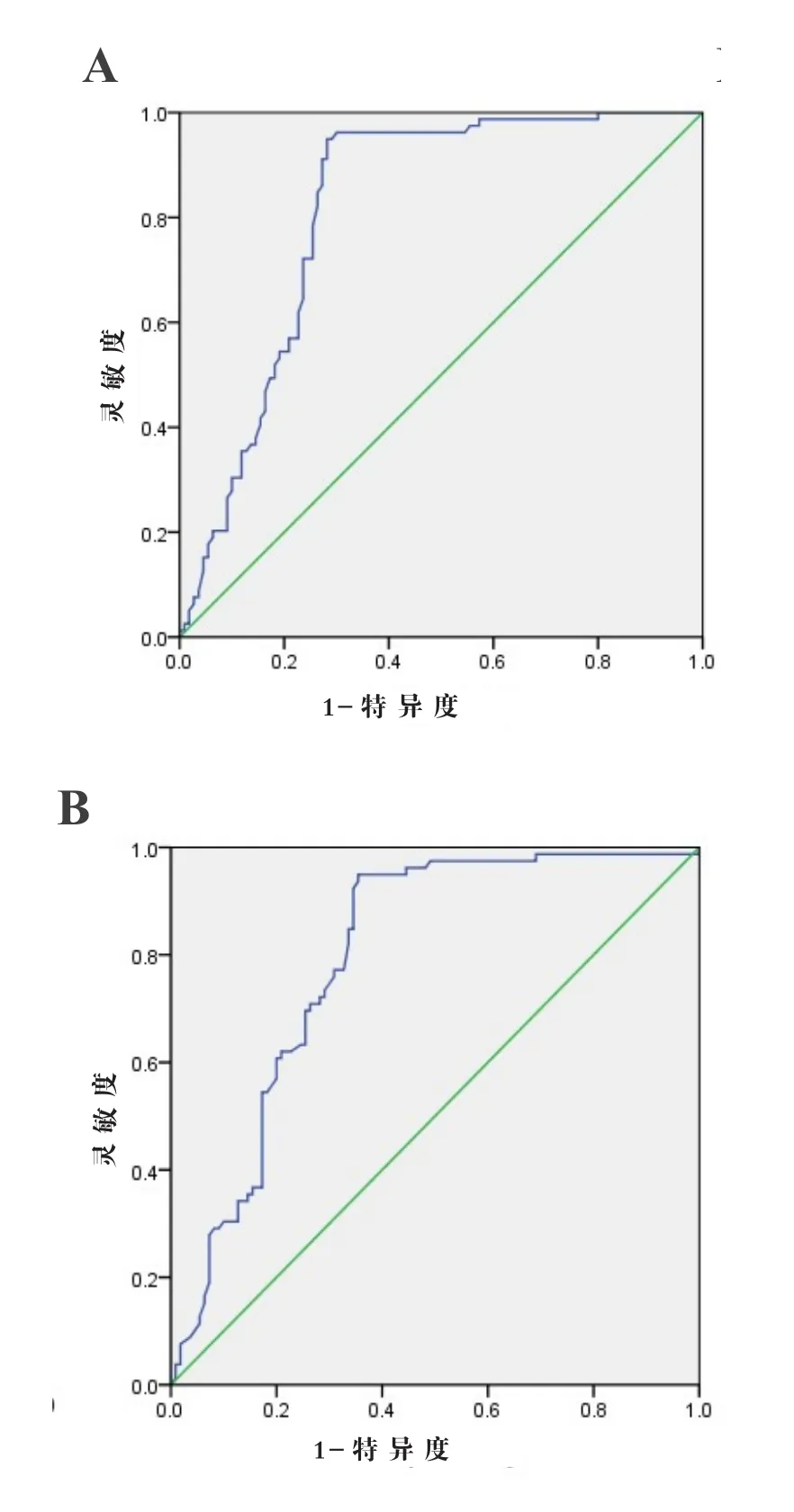
图2 患者并发症的列线图预测模型的评价
3 讨论
髋关节置换术能够有效改善患者的髋关节功能,但是由于该术暴露范围大,在术后很容易引起一系列的并发症,如股骨再次骨折、骨溶解、下肢深静脉血栓、术后感染和肿胀等,从而加大了患者的治疗难度和风险,严重影响了患者的健康[12]。本研究中年龄≥60岁是术后并发症的危险因素,一般老年人体质较差,机体防御、代谢功能都比较低下,这是导致并发症的重要因素,会显著提高术后消化性溃疡的发病率,与Kennedy等[13]的研究结果一致。本研究中BMI≥24 kg/m2是术后并发症的危险因素,肥胖体质患者在髋关节置换过程中难以精确摆出体位和暴露术野,干扰髋臼杯的准确置入,从而影响人工关节假体的生存率,也会更易出现软组织挤压、碰撞,假体关节面负重增加,容易增加术后3个月内假体骨折、脱位等并发症的风险,这与肖靓琨等[14]和徐闯等[15]的研究结果一致。本研究中糖尿病是术后并发症的危险因素,糖尿病患者血糖调节能力下降,手术应激时高浮动的血糖对神经细胞伤害更大,使得疼痛更明显,与董晖[16]研究发现糖尿病可加重骨性关节炎的疼痛并发症结果一致。本研究中手术时间≥2 h是术后并发症的危险因素,当手术时间过长时,会导致手术视野长时间暴露在空气中,增加下肢动脉血管及髋关节发生脱位的概率,与杨武等[17]的研究结果一致。本研究中住院时间≥15 d是术后并发症的危险因素,住院患者因为手术原因、身体素质及并发症等因素,导致术后住院时间过长,长期的卧床使得休息的体位受到限制,肢体活动减少,容易导致血液循环不通畅,发生下肢深静脉血栓,与桥梁[18]、Gruenwald[19]等的研究结果一致,因此要注意患者术前、术后的护理对策,减少因住院卧床导致的并发症。本研究中术后搬运不当是术后并发症的危险因素,术后患者手术部位四周会出现肌肉、关节松弛,若出现剧烈活动或者体位不当,会增加髋关节脱位的概率,与Mohamed等[20]的研究结果一致。本研究中输血过多是术后并发症的危险因素,大量输血可能会导致发生血液传播疾病、过敏、出现不良反应和引起相关疾病等,而且术后引流过多也会影响患者早日下地活动,从而产生卧床并发症,与Kayupov等[21]的研究结果一致。本研究中术后CRP≥10 mg/L是术后并发症的危险因素,CRP是反映机体各种感染、检测炎症的常用指标,当其含量过高时,表明术后出现了感染,与伍伟挺等[22]的研究结果一致。
列线图预测模型可以将多元逐步Logisitic回归分析结果图形化、可视化,直观地展示临床事件的影响因素,并量化其风险,从而为临床上的治疗方案提供可靠支持[23]。本研究将筛选出的影响术后并发症的8个独立危险因素进行整合,建立预测术后并发症发生风险的列线图模型,经Bootstrap法重复抽样进行内部验证和外部验证,其C-index分别为0.817和0.795,模型实际C-index与内部校验C-index差值为0.008,符合度较好,说明该列线图模型具有良好的预测准确度。
综上所述,年龄、BMI、糖尿病、手术时间、住院时间、术后搬运不当、输血过多、术后CRP均是导致患者髋关节置换术后并发症的独立危险因素。建立的预测术后并发症发生风险的列线图模型,具有良好的区分度与准确度,有助于骨科医生直观地分析各因素水平对术后并发症的风险占比,针对高风险人群,制订有效干预对策。然而本研究纳入样本量较少,病例来源较单一,虽有外部验证,但也是同一医院不同时间段的样本,所以仍需要大样本、多中心的研究进行验证。

