宏基因组二代测序技术诊断鹦鹉热重症肺炎合并脓毒血症1例
洪舒婷,丘锦源,黄晓庆,陈英杰,陈宠跃,林坚煜,陈永如
(汕头大学医学院第一附属医院急诊重症监护室,广东 汕头 515041)
1 病例资料
患者男性,76岁,因“发热6 d,腹泻5 d,咳嗽1 d”入院。患者2020年8月4日开始出现发热、乏力。8月5日开始寒战,体温38℃,伴腹胀、排黄色水样便5次/d,诊所口服药物治疗,无改善。8月7日至诊所静脉滴注头孢甲肟,仍寒战,体温达40℃。8月8日出现恶心、呕吐、呃逆。8月9日开始咳嗽,咳少量黄黏痰,联合静脉滴注左氧氟沙星治疗,症状无改善,且出现气促不适。8月10日入住汕头大学医学院第一附属医院呼吸内科。既往肺气肿和冠心病病史,平时爬4楼无明显气促,长期规律服用阿司匹林和瑞舒伐他汀。2020年6月下旬开始使用鸟粪肥料在自家花园种花。吸烟40余年,已戒烟8年。否认新型冠状病毒流行病学接触史。已婚已育,无手术史,家族史无特殊。
入院体格检查:体温39.4℃,脉搏65次/min,呼吸频率24次/min,血压100/59 mmHg(1 mmHg=0.133 kPa)。意识清,精神疲,大汗,浅表淋巴结无肿大,左肺少量湿啰音,心律齐,各瓣膜听诊区未闻及病理性杂音,腹软,无压痛反跳痛,肝脾肋下未及,肠鸣音4次/min,双下肢无浮肿。辅助检查:8月11日血常规白细胞13.62×109/L,中性粒细胞84.1%,血红蛋白144 g/L,血小板164×109/L。C反应蛋白86.88 mg/L,降钙素原2.08 ng/mL。谷丙转氨酶58 U/L,谷草转氨酶117 U/L,血钠128 mmol/L,血糖9.2 mmol/L,尿素氮11 mmol/L,肌酐165 μmol/L。肌钙蛋白T 26.54 pg/mL,B型钠尿肽前体1 620 pg/mL,氧合指数208 mmHg,pH值7.43,二氧化碳分压17 mmHg,氧分压87 mmHg,乳酸1.4 mmol/L。止凝血功能未见异常。新型冠状病毒RNA阴性,甲型和乙型流感病毒抗原阴性。胸部CT提示左肺有炎症(图1)。
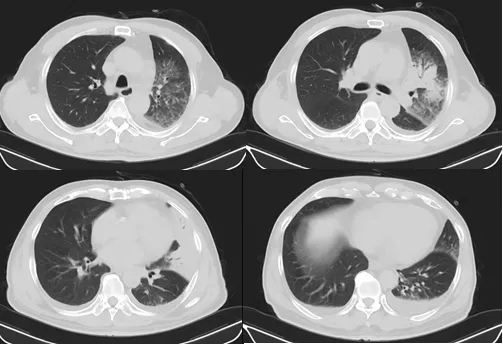
图1 8月11日胸部CT
诊断:重症肺炎,Ⅰ型呼吸衰竭,脓毒血症,多器官功能障碍综合征。8月11日体温、降钙素原、C反应蛋白稍下降,但仍气促、氧合指数180 mmHg,合并肝肾心损害,转入急诊重症监护室。入室危重症程度评分:CURB-65评分3分,急性生理学和慢性健康状况评价Ⅱ评分28分,死亡风险系数54.39%。病原学相关检查:血呼吸道合胞病毒、腺病毒抗原阴性;肺炎衣原体、支原体、军团杆菌IgM阴性;真菌D-葡聚糖、G-脂多糖正常。48 h血及肺泡灌洗液宏基因组二代测序技术(metagenomics nextgeneration sequencing,mNGS)报告:肺泡灌洗液中鹦鹉热衣原体检出序列数544,基因组覆盖度4.360%;血中鹦鹉热衣原体检出序列数25,基因组覆盖度0.187%。72 h痰培养报告:白色念珠菌少量(痰涂片未见菌丝)。尿培养报告:无细菌真菌生长。粪便培养报告:白色念珠菌大量。120 h血培养报告:无细菌真菌生长。
复查治疗及随访:2020年8月10日患者入院时呼吸科经验性给予“亚胺培南西司他丁(0.5 g,1次/6 h,静脉滴注)+左氧氟沙星(0.5 g,1次/d,静脉滴注)+奥司他韦(75 mg,2次/d,口服)”,转科后沿用呼吸科抗感染方案,并给予高流量经鼻氧疗。患者仍低热,气促稍改善,氧合指数190~200 mmHg。8月13日根据mNGS结果调整治疗方案为“哌拉西林他唑巴坦(4.5 g,1次/6 h,静脉滴注)+莫西沙星(0.4 g,1次/d,静脉滴注)+多西环素(0.1 g,2次/d,口服)”。8月15日患者体温正常,降钙素原降至0.2 ng/mL、C反应蛋白降至30 mg/L,氧合指数升至230 mmHg,肾功能恢复正常。8月17日氧合指数稳定在230~250 mmHg,停用哌拉西林他唑巴坦,继续“莫西沙星(0.4 g,1次/d,静脉滴注)+多西环素(0.1 g,2次/d,口服)”,转回呼吸内科,继续高流量经鼻氧疗。8月22日肝酶、心肌酶恢复正常。8月26日氧合指数稳定在250 mmHg以上,改为鼻导管低流量给氧。8月28日复查胸部CT显示肺部渗出明显减少(图2)。9月1日复查血mNGS未检出鹦鹉热衣原体,出院,之后每月1次电话随访,患者无再发不适。

图2 8月28日胸部CT
2 讨论
鹦鹉热衣原体是衣原体属中的一种,需要利用宿主细胞产生的三磷酸腺苷来完成自身的代谢和繁殖,被称为专性胞内寄生菌。它具有双相发育周期:原体适应在细胞外生存,是具有传染性的形式;网状体适应细胞内环境,是快速代谢复制的形式[1]。鹦鹉类和许多其他鸟类(鸽子、海鸥、金丝雀等)、家禽是它的天然宿主。具有传染性的鹦鹉热衣原体从宿主身上脱落后可以在外界环境中存活数月。人类通过接触或吸入带有病菌的气溶胶及含鸟类粪便或羽毛的粉尘而感染鹦鹉热衣原体[2]。目前报道的鹦鹉热肺炎病例多为禽类市场工作者或者爱鸟人士。本例为爱养花的老人,通过接触鸟类粪便肥料致病,提醒我们在临床遇见不典型肺炎时,要注意询问患者有无鸟类、家禽的粪便甚至褥草接触史。
鹦鹉热潜伏期通常为5~19 d,也可长达28 d[3],本例潜伏期长达1月余。鹦鹉热衣原体吸入人体后先在呼吸道局部单核、吞噬细胞内繁殖,之后经血液播散至肺或其他器官,使肺部或者其他器官(包括肝、脾、肾、心脏)及中枢神经系统受损害。临床可表现为高热、寒战、相对缓脉,头痛、乏力、干咳、呼吸困难,或者皮疹,呕吐、腹痛腹泻,少见心肌炎、肝炎、脑膜炎[4-10],容易造成误诊漏诊。影像学可表现为肺叶的磨玻璃样渗出或者实变,特异性差[11]。确诊需要依赖微生物培养、免疫荧光、补体结合试验、酶联免疫吸附试验、PCR等,但上述诊断方法不是常规检测,目前国内绝大多数医院不能实施[12],临床均是通过mNGS确诊。治疗首选四环素类,次选大环内酯类、喹诺酮类[13]。目前国内外有研究提示鹦鹉热衣原体反复暴露是黏膜相关淋巴组织淋巴瘤发生的独立危险因素[14]。为避免鹦鹉热复发,抗生素治疗疗程至少21 d[13]。
回顾近3年国内报道的13例鹦鹉热病例[4-10],其中10例主要表现为肺的炎症(5例为重症肺炎),3例合并了肝肾心损害,大部分是通过肺标本(深部痰、肺泡灌洗液)mNGS检测阳性确诊,仅1例(合并多器官功能障碍综合征,使用体外膜肺氧合治疗患者)同时取了肺泡灌洗液和血标本进行mNGS,这也反映了临床上对鹦鹉热衣原体侵袭入血的重视程度不足。13例鹦鹉热与本病例的相同特点:(1)先表现为不同程度的发热,咳嗽相对晚出现;(2)相对缓脉;(3)低钠血症;(4)影像学表现重于肺部体查;(5)均有鸟类或禽类接触史;(6)精准治疗后临床效果较好。但在抗生素使用疗程上都依靠临床经验判断,轻症的大多在14 d左右,重症的在20 d以上。本例为危重病例,在治疗21 d时好转,复查血mNGS检测鹦鹉热衣原体阴性后停用抗生素,后期随访患者无复发感染征象。本文经验提醒临床医师在遇到不典型肺炎合并多器官功能障碍综合征时应警惕鹦鹉热衣原体感染并侵袭入血的可能。mNGS具备较高的阳性诊断及阴性排除诊断价值[15],可作为明确诊断的检查方法,同时在确诊病例治疗过程中,mNGS结果转阴可作为停用抗生素的标准,从而避免抗生素的过度使用或因疗程不足导致的鹦鹉热复发。

