口服中药汤剂联合穴位贴敷辅助输卵管通液术治疗输卵管性不孕症效果
赵 军 李海虹 王 馨
青海省妇幼保健院(西宁,810000)
输卵管阻塞、粘连、积水、炎症等异常导致输卵管性不孕症[1],在女性不孕症患者中占50%[2]。输卵管通液术是当前临床介入治疗输卵管性不孕症的常用手段,该术虽能快速通畅输卵管,但往往伴有病灶炎症或输卵管炎性渗出,易造成术后阻塞或梗阻而影响治疗效果[3]。中西医结合能有效提高输卵管性不孕症临床治疗效果[4]。传统中医学依据患者临床表征将该病症归属于“带下”、“不孕”、“妇人腹痛”、“痛经”等范畴[5]。本文探讨中药汤剂及穴位贴敷联合输卵管通液术对患者输卵管通畅性改善、血清炎症因子及妊娠状况影响。
1 资料与方法
1.1 研究对象及分组
选取2017年1月-2019年1月本院妇科收治的输卵管性不孕症患者240例。纳入标准:①依据中医和西医诊疗方法临床确诊为输卵管性不孕症;②经子宫输卵管造影术(HSG)确诊为输卵管近端不畅或梗阻;③夫妻性生活正常;④男方生殖功能正常;⑤年龄20~40岁。排除标准:①严重肝肾功能不全、心血管疾病、血液系统疾病或恶性肿瘤;②先天性输卵管生理缺陷、畸形;③有内分泌、遗传等其他因素导致不孕;④对本研究中药物过敏、不良反应;⑤依从性差、不配合治疗与研究。随机分组法分为3组各80例,分别采用常规输卵管通液术治疗(通液组),口服中药汤剂联合输卵管通液术治疗(口服组),口服中药汤剂及穴位贴敷联合输卵管通液术治疗(联合组)。本研究经过本院伦理委员会审批,入组患者均签署知情同意书。
1.2 临床诊断标准
西医参照第八版《妇产科学》及《中华妇产科学》有关输卵管性不孕症诊断标准:①双方性生活正常,男方生殖功能正常,首次或育后未避孕1年以上;②经HSG提示输卵管单侧或双侧近端不畅、阻塞导致不孕。中医参照《中医妇科学》中关于不孕症辨证诊断标准:①气滞血瘀证型,婚久不孕或继发不孕,经血紫黯且月经量正常或量少亦或多少不一,平素腹痛经期加重。舌脉质红或紫黯,边见瘀斑,舌苔薄白,脉弦滑。②痰湿内蕴证型,婚久不孕或继发不孕,常发下腹坠痛,月经稀少或推后,经期腹痛加重,带下偏多且色白黏涩,舌苔白而厚腻,脉弦滑。
1.3 HSG检查
所有患者于经期结束3~7d后行 HSG检查,治疗前3d避免性生活。术前常规实验室生化指标及阴道分泌物检查,排查造影剂过敏者。术前患者排空膀胱入手术室,术前30min肌内注射0.5mg阿托品,常规消毒准备后,双腔子宫输卵管造影导管置入宫颈内,注入生理盐水,膨胀固定于宫颈内口。X线监视下将造影剂缓慢注入宫腔内,观察输卵管及子宫形态并分别拍摄造影片。完成造影后退出导管,观察30min,避免出现不良反应。术后24h再次拍摄造影延迟片,观察造影剂盆腔弥散情况。术后连续抗生素治疗3d,2周内禁止盆浴及性生活。患者治疗前、后各行1次HSG检查,作为诊断及疗效评估标准之一。
1.4 治疗方法
1.4.1输卵管通液术月经干净后3~7d行输卵管通液术治疗,每月1次,连续治疗3个月经周期。术中庆大霉素(天方药业有限公司)80000U、地塞米松(广州白云山天心制药股份有限公司)5mg、α-糜蛋白酶注射液(华润双鹤药业股份有限公司)4000U及40ml生理盐水混合常规应用。术后连续抗生素治疗3d,2周内禁止盆浴及性生活。
1.4.2中药汤剂给予口服中药汤剂治疗。基础方:赤芍15g、川芎10g、当归10g、蒲公英15g、炒血藤15g、小茴香10g、广地龙10g、炒黄柏10g、皂角刺25g。根据患者生理周期及服药反应辨证加减。服药方法:水煎服,早晚各1次,经期停药,连续服药3个月经周期。
1.4.3穴位贴敷择吴茱萸30g、桂枝40g、小茴香20g、丹参80g、炙没药20g、血藤20g、当归20g、黄芪10g、制草乌10g、干姜10g研磨调和制作敷贴,贴患者中极、气海、中脘、天枢四穴位,1周3次,连续治疗3个月经周期。
1.5 观察指标
评估各组输卵管治疗效果[6]。检测各组治疗前及治疗3个月经周期后血清子宫内膜细胞黏附分子-1(ICAM-1)、白细胞介素-6(IL-6)炎症因子水平。中医疗效评价标准:治愈,临床症状及中医体征消失或基本消失;有效,临床症状及中医体征明显改善,或患者临床症状、中医病症二者有其一消失或好转;无效,无任何病症改善趋势或病情加重。有效率=(治愈例数+有效例数)/总例数×100%。随访观察患者治疗后12个月内妊娠状况。
1.6 统计学方法
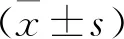
2 结果
2.1 各组一般情况比较
通液组年龄(32.3±3.5)岁(22~39)岁,不孕病程(2.7±0.8)年(2~5)年,输卵管单侧病变39例,双侧病变41例。口服组年龄(33.1±3.7)岁(20~40)岁,不孕病程(2.7±0.8)年(1~5)年,输卵管单侧病变34例,双侧病变46例;联合组年龄(32.7±3.4)岁(22~40)岁,不孕病程(2.7±0.8)年(2~6)年,输卵管单侧病变31例,双侧病变49例。3组年龄、病程、病变情况无差异(P>0.05)。
2.2 治疗后输卵管通畅情况
治疗后联合组输卵管通畅率高于另外两组(χ2=9.795,P=0.007)。见表1。

表1 各组治疗后输卵管通畅情况比较[条(%)]
2.3 治疗前后血清因子表达
各组治疗前血清ICAM-1、IL-6表达水平无差异(P>0.05),治疗后ICAM-1、IL-6水平均低于治疗前,且联合组<口服组<通液组(P均<0.05)。见表2。

表2 各组治疗前后血清因子水平比较
2.4 各组中医临床疗效
治疗总有效率联合组高于另外两组(χ2=10.157,P=0.006)。见表3。

表3 各组中医临床疗效比较[例(%)]
2.5 各组不良反应及妊娠状况
在治疗过程中口服组有5例患者出现腹泻症状,联合组有3例出现腹泻症状,A组则未见明显不良反应者。经临床诊断认为两组不良反应均与中药汤剂有关,通过辩证调整汤剂药方后患者腹泻症状消失。治疗后随访12个月内,联合组宫内妊娠率高于另外两组(χ2=7.241,P=0.027)。见表4。

表4 各组治疗后妊娠状况比较[例(%)]
3 讨论
中医认为,血瘀、气滞、痰湿内蕴、肝郁是输卵管性不孕主要病机[7]。患者素日七情内伤、肝郁寡欢,气数堵塞则久积成瘀;女子以肝为用,若气滞瘀阻、肝气不顺、痰湿内蕴,肝郁、气滞则精卵遇阻难成孕。现代女性生活压力大、情绪反应过甚,其与血瘀气滞、痰湿内蕴异曲同工。输卵管通畅性检查是临床诊断及治疗输卵管性不孕症的关键。研究表明[8],输卵管性不孕症患者普遍存在输卵管病灶炎症或炎性渗出,导致术后易发生输卵管粘连、阻塞等并发症,造成输卵管再次不通。输卵管通液术结合其他方法治疗是预防术后输卵管再次不畅通、提高治疗效果的关键。
目前,中西医结合治疗输卵管性不孕症越来越得到关注[8]。叶翠芬[9]采用宫腹腔镜术辅助中医辨证加减中药及保留灌肠治疗输卵管性不孕获得明显疗效;程英龙等[10]报道联合电针、加减中药口服及输卵管通液术能显著改善患者受孕率。上述研究均证实西医手术与中医手段配合的治疗方法能够强化治疗效果。一方面西医手术疏通输卵管堵塞、粘连等器质性病变,能够直接有效改善病灶;另一方面术后给予中药辅助治疗,可充分利用中医施药优势,减少现代医学手段治疗输卵管性不孕带来并发症风险,提高治疗效果。
本研究中,口服中药汤剂+穴位贴敷联合输卵管通液术治疗效果优于单一输卵管通液术和口服中药汤剂联合输卵管通液术治疗方案。中药辨证加减口服,能够根据患者中医症候辨证施治。根据输卵管性不孕中医症候特点,口服中药通过发挥祛瘀通经、活血止痛、温经散寒之效,改善患者输卵管通液术后并发症。穴位贴敷利用中医针灸学观点,根据“腹者有生之本”观念[11]选择中极、中脘、气海、天枢四穴位药物敷贴,能够促进药物吸收与导入,达到调和经络,养血固本之效。可见,中药汤剂加以穴位贴敷联合输卵管通液术对治疗输卵管性不孕症疗效更佳。
大量研究表明炎症反应是输卵管性不孕症输卵管通液术后再次阻塞、梗阻的重要因素[12]。ICAM-1、IL-6均为表征体内炎症反应重要因子,患者炎症反应对提高输卵管通液术治疗效果具有积极意义。本研究,3种治疗方案均能有效降低患者的血清炎症因子ICAM-1、IL-6表达水平,通液组术后抗感染治疗对抑制炎症反应具有一定成效,口服组和联合组ICAM-1、IL-6水平降低显著,尤以联合组血清炎症因子降低最明显,提示该方案对改善患者术后血清炎症因子表达效果更佳。中药汤剂可由内而外改善患者术后体质,固本培元,增强体质,提高抵抗术后炎症反应能力;穴位贴敷可促进药物吸收与利用,养血固本而强化体质。多管齐下通过改善术后输卵管局部微循环,抑制炎症反应及其他并发症,从而降低患者血清炎症因子表达。
需要特别说明的是,在治疗过程中服用中药的两组均有个别患者出现腹泻症状,而通液组未见明显不良反应者,临床诊断为与中药汤剂有关。相关研究表明[12],中医联合输卵管通液术、宫腔镜通液术等西医手段治疗输卵管性不孕症不可避免出现不良反应,及时调整治疗可助于改善。
综上所述,采用口服中药辨证加减方汤剂、穴位贴敷联合输卵管通液术治疗输卵管性不孕症,不仅能发挥西医直接改善病灶器质性病变的优势,还可利用中药改善术后症候、降低术后并发症特点,抑制术后血清炎症因子表达,有助于降低术后输卵管阻塞、粘连发生率,提高患者治疗后成功妊娠。

