伴淋巴结转移的硬化性肺细胞瘤1例
张杰东,吴鸿雁,孟凡青,樊祥山,孙 琦
患者女性,50岁,X线发现右肺上叶占位1周。胸部CT示:右肺上叶有一类圆形高密度结节,大小3.4 cm×2.6 cm,压迫肺段支气管伴钙化,肺门个别淋巴结肿大。非小细胞肺癌抗原CYFRA21-1升高(4.22 ng/mL,参考值0~3.3 ng/mL)。临床考虑右肺上叶占位,不除外肺癌伴淋巴结转移,于全麻下行胸腔镜右肺上叶切除和淋巴结清扫。
病理检查眼观:肺叶大小13 cm×10 cm×3 cm,距支气管切缘2 cm、肺胸膜0.5 cm见一大小3.2 cm×3 cm×2 cm肿块,界清,切面灰白色,实性,质中,局灶钙化。肺门支气管旁查见淋巴结3枚,最大径0.5~1.5 cm。镜检:肿瘤由实性、硬化和乳头状区域构成,与周围肺组织分界清。实性和硬化区内散在管状、分支状腔隙内衬类似Ⅱ型肺泡上皮的立方状表面细胞,腔隙周围见胞质淡粉染、核呈多角形或卵圆形的间质细胞(图1)。部分间质细胞凸入腔隙内生长,形成缺乏纤维血管轴心的假乳头。局部片状增生的间质细胞分割、包绕肺段支气管及周围软骨环,间质细胞梭形变、核增大、可见清晰小核仁(图2)。局灶区间质细胞受硬化和水肿背景影响形成巢状、条索状上皮样结构,少数间质细胞核偏位、胞质透亮呈印戒细胞样(图3),并逐渐与多角形、梭形细胞移形伴间质胶原化,核分裂象分布不均(密集处6个/10 HPF)。硬化区示钙化和骨化。肿瘤间及腔隙内见淋巴、中性粒和嗜酸性粒细胞浸润,局灶泡沫样组织细胞聚集。肺门支气管旁检出3枚淋巴结有1枚见间质细胞转移(图4)。免疫表型:间质细胞表达TTF-1、vimentin、EMA、ER、PR,部分表达SMA,不表达CKpan、CD34、S-100、desmin、ALK、STAT6和CD99,Ki-67增殖指数上皮样区约20%、多角形/梭形区约5%;表面细胞表达TTF-1、CKpan、EMA,不表达vimentin、ER和PR,Ki-67增殖指数<1%;淋巴结转移瘤表达TTF-1(图5)和vimentin(图6),不表达CKpan,Ki-67增殖指数约5%。
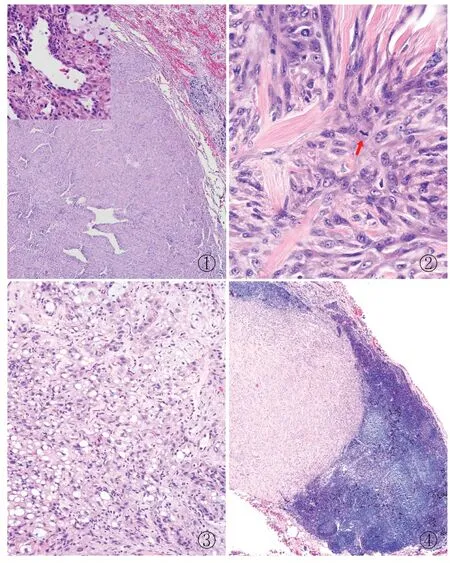
①②③④
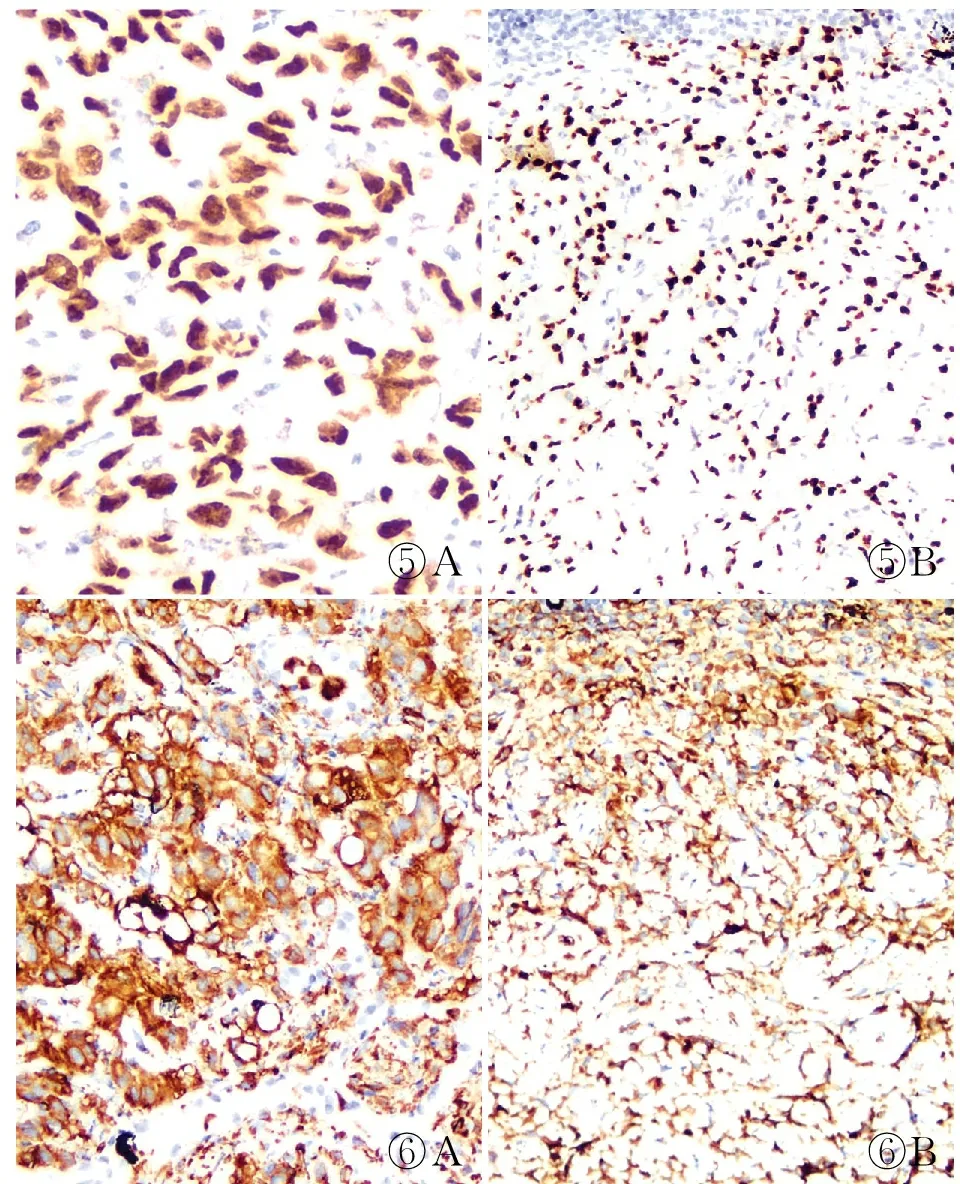
⑤A⑤B⑥A⑥B
病理诊断:右肺上叶硬化性肺细胞瘤(sclerosing pneumocytoma, SP)伴肺门支气管旁1/3枚淋巴结转移。
讨论SP是少见的良性肺腺瘤,好发于成年女性,平均发病年龄46岁,男女比为1 ∶5。典型SP由表面立方形细胞和多角/卵圆形间质细胞混合形成不同比例且相互移形的乳头样、硬化、实性和血管瘤样区域,7%的病例可出现类似本例的印戒样间质细胞[1]。近年,少数文献报道SP可发生区域淋巴结转移(sclerosing pneumocytoma with lymph node metastasis, SPLNM)[1-6],发病率占SP的1%~1.3%[1,5]。SPLNM与无淋巴结转移的SP不同点分析:(1)SPLNM确诊时平均年龄更小(38.6岁,10~73岁);(2)男性患者占比有所增加,男女比为1 ∶2.2,提示男性患者更易发生淋巴结转移;(3)原发灶更大(平均最大径5.0 cm,1.5~10 cm)。SPLNM易转移淋巴结部位依次为肺门/支气管旁、纵隔、肺内、叶间和主动脉旁[1,5]。
SPLNM原发灶多见间质细胞增生为主的实性和硬化结构,部分病例间质细胞出现梭形变和(或)核多形、异型,表面细胞罕见异常改变[1,5]。淋巴结转移以间质细胞为主[4-5],故转移灶内实性和硬化区多于由表面和间质细胞构成的乳头和血管瘤样结构。Gao等[5]研究显示2.1%的SP出现间质细胞梭形变且增加肿瘤淋巴结转移的风险。除经典免疫表型外,本例梭形间质细胞罕见的局部表达SMA,文献也有相同报道,推测部分间质细胞在分化过程中出现肌纤维母细胞特征,并产生胶原逐渐向硬化区过渡[7-9]。此外,Ki-67在SPLNM原发灶间质细胞中(阳性率10%~55%)[3,5]表达水平比无淋巴结转移的SP(阳性率<2%)升高[8]。目前,SPLNM的发生机制尚不清楚,结合本例我们认为SPLNM原发灶实性区增多、间质细胞梭形变和增殖水平升高均提示间质细胞增生,间质细胞较表面细胞更原始、增殖能力更强[1],且转移灶亦常见间质细胞成分[5],提示间质细胞过度增生可能增加SP转移风险。
本例SPLNM原发灶需与癌肉瘤、梭形细胞癌伴腺癌、滑膜肉瘤、肺腺纤维瘤、孤立性纤维性肿瘤、炎性肌纤维母细胞瘤等鉴别[5,6,8]。癌肉瘤和梭形细胞癌伴腺癌均是含有非小细胞肺癌的高级别恶性肿瘤,广泛取材可见典型腺癌成分。本例原发灶表面和间质细胞均缺乏异型,虽实性结构占优,但亦可见典型的假乳头和硬化区,故可排除。双相型滑膜肉瘤伴腺样结构,免疫组化标记瘤细胞表达CD99和TLE1,并具有特征性的SYT-SSX融合基因异常可资鉴别。肺腺纤维瘤是肺内罕见的良性双相型肿瘤,形态类似乳腺纤维腺瘤或卵巢腺纤维瘤,由于其梭形瘤细胞免疫表型(表达STAT6、CD34和CD99)和分子异常(存在NAB2-STAT6融合基因)均与孤立性纤维性肿瘤相同[10],故被认为两者属于同一肿瘤谱系,本例免疫表型有助于排除这两种肿瘤。炎性肌纤维母细胞瘤常伴明显炎症细胞浸润,瘤周可陷入少量肺泡上皮,瘤细胞可表达SMA,但多数亦同时表达ALK可资鉴别。此外,SP中两种细胞均弥漫表达TTF-1,但在上述软组织肿瘤中均不表达。
目前,尚无因转移导致SPLNM患者死亡的报道,故转移不影响患者长期预后。本例患者术后恢复良好,随访15个月未见肿瘤复发和远处转移。手术是SP主要治疗方式,但是否需清扫淋巴结尚存争议[2]。鉴于SPLNM发病率低,建议仅切除术前影像学或术中发现的肿大淋巴结,同时针对年轻男性、肿块直径≥5 cm及出现异常组织学改变(如间质细胞过度增生伴核异型、梭形变、增殖水平升高或侵袭性生长等)的SP患者,应警惕其转移风险。

