基于保护动机理论的糖尿病周围神经病变患者皮肤干预的效果评价
蔡 青,卢 湘,白姣姣,明 月,秦 雯
(复旦大学附属华东医院,上海 200040)
糖尿病周围神经病变(diabetic peripheral neuropathy,DPN)是糖尿病患者常见的慢性并发症之一,也是糖尿病足发生的重要危险因素[1]。有研究表明,老年DPN的患病率为61.8%[2]。随着年龄增长和病程进展,DPN患者下肢皮肤会出现胼胝、干燥、皲裂及真菌感染等问题,加之患者疾病知识欠缺、自我护理能力不足,导致糖尿病足的发生与发展,严重影响患者的生命质量。保护动机理论(protection motivation theory,PMT)是由美国学者Rogers等[3]在健康信念模式理论和期望理论基础上发展起来的,指通过认知调节过程的威胁评估和应对评估解释行为改变的过程,从动机因素探讨健康行为是行为改变的主要理论。研究显示,基于保护动机理论的干预措施可有效改善老年糖尿病患者的自我护理能力,有助于控制疾病进程[4]。本研究以保护动机理论为理论基础,对DPN患者实施有针对性的皮肤干预并取得较好的效果。现报道如下。
1 对象与方法
1.1 对象采用方便抽样法,选择2021年2—4月在复旦大学附属华东医院及其医联体内医疗机构就诊的DPN患者89例作为研究对象。入选标准:符合DPN诊断标准[5];足部存在胼胝、干燥、开裂及真菌感染等皮肤问题;知情同意并自愿参与本研究。排除标准:确诊糖尿病足;合并严重的糖尿病慢性并发症;患有精神疾病。研究者将符合入选标准的患者以入院时间排序并从随机数字表中依次赋以相应的随机数字,按随机数字大小将其分为观察组(n=44)和对照组(n=45)。两组患者性别、年龄、病程、自理能力、文化程度、空腹血糖、餐后2 h血糖比较,差异均无统计学意义(P>0.05),见表1。

表1 两组患者一般资料比较 [n(%)]
1.2 方法
1.2.1 干预方法对照组给予常规的皮肤护理,并采用现行的社区糖尿病管理方案,包括对糖尿病足病风险的定期筛查、皮肤护理的日常指导以及出现问题的应对方式指导等,如遇患者皮肤情况加重或疑难问题时,社区全科医师及时将患者转诊至医联体内的上级医院进行诊治。观察组患者在对照组基础上给予基于保护动机理论的皮肤干预方案,具体干预措施如下。
1.2.1.1 成立研究团队团队成员包括1名糖尿病足护理硕士生导师任组长,3名护理学专业研究生、4名糖尿病足门诊专科护士任组员。组长负责全程指导、监督及协调;糖尿病足门诊专科护士负责研究对象的沟通、协调、筛选、评估及实施干预;研究生负责数据的收集、录入和分析。经过研究团队讨论制定干预方案,征得患者同意后进行预试验,检测方案可行性后进一步完善干预方案。由组长统一培训糖尿病足门诊专科护士,明确干预方案的具体实施内容、方法及注意事项,培训合格后方可参与干预方案的实施。
1.2.1.2 制订糖尿病周围神经病变患者皮肤干预方案研究团队根据保护动机理论,通过威胁评估(包括认识疾病的严重性和易感性、内部回报和外部回报)和应对评估(包括反应效能和自我效能、反应代价)相结合[6],制订糖尿病周围神经病变患者皮肤干预方案,见表2。其中,严重性是指患者对疾病严重程度的判断;易感性是指患者对自己出现不良后果可能性的判断;内部回报是指患者采取健康行为后皮肤问题改善带来的内在感受;外部回报是指患者的家人、朋友、病友等对患者健康行为所产生的外部影响;反应效能是指患者对承认形成健康行为的益处;自我效能是指患者形成健康行为或改变不健康行为的信心,效能越强,行为形成、改变的可能性越大;反应代价是患者采取保护行为时所遇到的困难和障碍。糖尿病足门诊专科护士如患者入组时对其进行全面检查和评估并建立个人档案,之后按照干预方案实施皮肤干预,共干预3个月。

表2 基于保护动机理论的糖尿病周围神经病变患者皮肤干预方案
1.2.2 观察指标
1.2.2.1 干预前后皮肤问题及改善情况皮肤改善情况采用自行制定的评价标准,该标准是研究团队在文献回顾[6-7]基础上,结合临床护理经验及糖尿病足护理领域专家的意见后确定的,皮肤改善情况分为3种:好转是指皮肤问题消失或得到有效控制,皮损改善30%以上;未变化是指皮肤问题未发生变化或皮损消退不足30%;加重是指皮肤问题在原有基础上程度加重或出现新的皮肤问题或症状部位。由糖尿病足门诊专科护士对患者进行皮肤评估后予以判断。
1.2.2.2 糖尿病自我效能量表糖尿病足门诊专科护士采用万巧琴等[8]汉化的中文版糖尿病自我效能量表测量两组患者在足部保护方面的信心,其内容包括饮食控制、规律锻炼、遵嘱服药、血糖监测、足部护理和高、低血糖预防及处理6个部分,共26个条目,每个条目分值为1~5分,量表总分为26~130分,总分越高表示自我效能水平越高。量表的标准分=(实际得分/最高可能得分)×100,标准分<60分为自我效能差,60~80分为中等,>80分为良好。该量表的结构效度为0.75,内部一致性Cronbach’sα系数为0.91,重测信度为0.85。
1.2.2.3 糖尿病足部自护行为问卷采用杨青[5]设计的糖尿病足部自护行为问卷评价两组患者在足部保护方面的行为水平。问卷内容包括鞋袜以及减压鞋垫正确选择、定期足部检查、趾甲正确修剪、外出时管理、足部问题处理、日常习惯6个方面,共26个条目。每个条目分值1~5分,总分为26~130分,得分越高说明足部保护行为越好。该问卷的内容效度为0.91,重测信度为0.94,内部一致性Cronbach’sα系数为0.84。
1.2.3 统计学方法采用SPSS 24.0统计软件进行统计分析。计量资料用均数±标准差表示,组间比较符合正态分布的采用t检验,计数资料用频数、百分比表示,等级资料组间比较采用非参数检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者干预后皮肤问题改善情况比较89例DPN患者存在多种皮肤问题,包括胼胝73例(82.02%)、开裂72例(80.90%)、真菌感染62例(69.66%)、鸡眼22例(24.72%)、趾疣10例(11.24%)、神经性大疱6例(6.74%)。经过3个月的干预后,观察组中81.08%的患者胼胝问题出现好转,80.00%的患者开裂及真菌感染问题出现好转。观察组患者的胼胝、真菌感染、鸡眼皮肤问题的改善情况好于对照组(P<0.05),两组趾疣、神经性大疱的好转情况比较无统计学差异(P>0.05),见表3。
2.2 两组患者干预前后自我效能及足部自护行为得分比较干预前,两组患者自我效能、足部自护行为得分比较,差异均无统计学意义(P>0.05);干预后,两组患者自我效能、足部自护行为得分均较干预前提高(P<0.05),但观察组患者自我效能、足部自护行为得分高于对照组(P<0.05),见表4。
3 讨论
3.1 DPN患者足部皮肤问题严重研究结果显示,89例DPN患者的皮肤问题中,以胼胝(82.02%)、开裂(80.90%)、真菌感染(69.66%)居多。DPN引起患者感觉异常或缺失,植物神经病变可引起足部皮肤汗腺分泌异常而导致足部皮肤干燥易裂,且高血糖导致免疫功能低下,皮肤细菌容易繁殖而引起感染等,上述多种诱因可导致糖尿病足的发生与发展[9]。研究显示,有胼胝患者发生足溃疡风险是无胼胝患者的11倍[10];皮肤开裂可加重感染及增加足溃疡发生风险[11]。可见,DPN患者皮肤问题的规范处理与管理意识亟待提高。护理人员应指导患者到正规医疗机构接受专业的胼胝和鸡眼处理,以正确降低足底压力;及时涂抹润肤剂以避免出现干燥、开裂的情况;存在真菌感染或有感染风险者,应严格按照医嘱用药,这些措施对降低糖尿病足发生风险有重要意义。
3.2 基于保护动机理论的皮肤干预能改善DPN患者的皮肤问题本表3结果显示,两组患者足部胼胝、开裂、真菌感染、鸡眼的皮肤问题均有所控制及改善,但观察组皮肤问题的改善情况好于对照组(P<0.05),说明两组患者的皮肤干预均有效,但观察组基于保护动机理论的皮肤干预效果更好。这与陈美连[12]的研究结果相似。本研究采用基于保护动机理论的皮肤干预,能够提高患者管理疾病的自我效能,激发患者主动意识和足部自护行为,从而有效控制和改善皮肤问题,进而预防糖尿病足的发生与发展。但观察组患者出现跖疣和神经性大疱问题的改善效果未见好于对照组(P>0.05),可能由于该两组样本量过小导致,有待今后研究进一步验证。

表3 两组患者干预后皮肤问题改善情况比较[n(%)]
3.3 基于保护动机理论的皮肤干预能提高DPN患者的自我效能自我效能是对完成某个目标所产生的信念,自我效能感越高,则实际行动能力就越好[13]。表4研究结果,干预后观察组患者自我效能水平较前提高且得分高于对照组(P<0.05)。该结果与陈小芳[14]等研究结果相似。有研究表明,通过加强对患者的健康宣教,可有效提高其自我效能水平[15]。本研究结合既往不及时、不规范处理皮肤问题导致糖尿病足发生、致残、致死等严重后果典型案例,给予患者知识宣教的同时,向患者强调皮肤问题发生的易感性和严重性;通过针对性的指导和误区纠正,如展示到足浴店或非正规医疗机构处理胼胝、自行使用鸡眼膏处理鸡眼等导致皮肤问题恶化的案例或图片,使得患者意识到正确处理皮肤问题的重要性,强化患者自我管理的自信心,从而提高患者的自我效能。
表4 两组患者干预前后自我效能及足部自护行为得分比较 (分,±s)
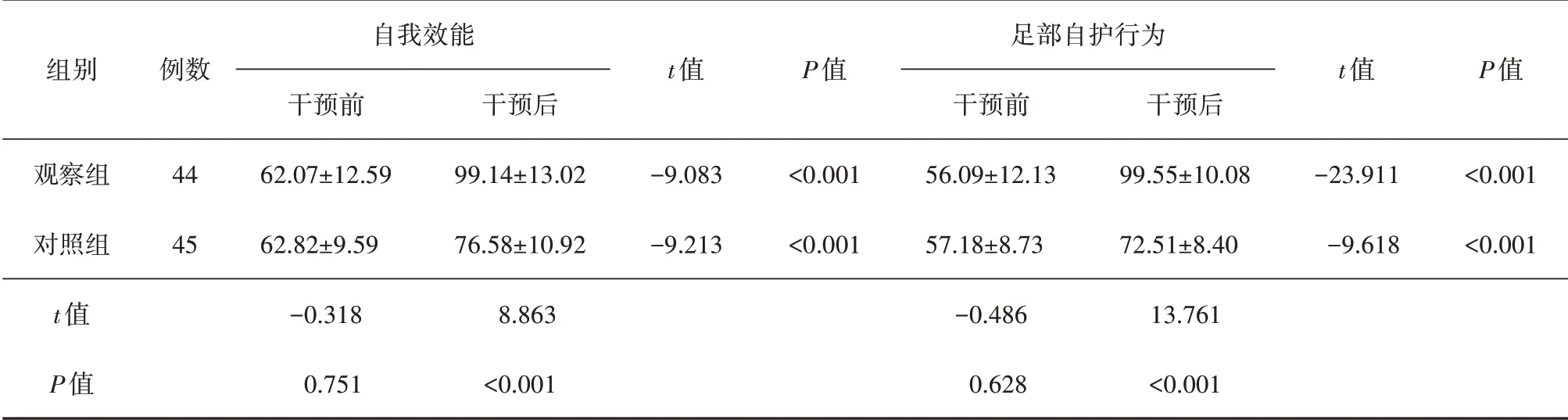
表4 两组患者干预前后自我效能及足部自护行为得分比较 (分,±s)
组别观察组对照组t值P值例数44 45自我效能干预前62.07±12.59 62.82±9.59-0.318 0.751干预后99.14±13.02 76.58±10.92 8.863<0.001 t值-9.083-9.213 P值<0.001<0.001足部自护行为干预前56.09±12.13 57.18±8.73-0.486 0.628干预后99.55±10.08 72.51±8.40 13.761<0.001 t值-23.911-9.618 P值<0.001<0.001
3.4 基于保护动机理论的皮肤干预能促进DPN患者的足部自护行为表4结果显示,两组患者足部自护行为问卷得分均高于干预前(P<0.05);干预后,观察组患者足部自护行为问卷得分高于对照组(P<0.05),这与赵晓玲[4]、田彦[16]对糖尿病患者的研究结果相似。基于保护动机理论的皮肤干预能够有效激发DPN患者足部自护行为的主动性和积极性,做到穿着合适鞋袜、每日检查双足、正确处理皮肤现存问题等;定期到糖尿病足门诊随访,并接受正规、有效的胼胝修剪和鸡眼处理,避免自行用药或不规范处理导致皮肤问题加重等情况;正确涂抹保护足部皮肤用品,如涂抹赛肤润(脂肪酸脂)、凡士林、含脂类润肤乳等,结合按摩以保持足部皮肤柔软、清洁、干燥,避免开裂和真菌感染;知晓跖疣因其具有一定传染性而需到专门的皮肤科就诊等;出现神经性大疱问题能及时就医处理。上述这些行为的改变均通过研究的干预措施得以实现,患者的自我护理行为得到改善,进而能有效预防糖尿病足的发生。
4 小结
DPN患者足部皮肤问题较多,基于保护动机理论的皮肤干预能够改善DPN患者的足部皮肤问题,提高患者的自我效能及足部自护行为,从而可有效避免糖尿病足的发生与发展。定期评估、早期识别DPN患者的皮肤问题,提高患者的自我效能并促进自我保护行为,能够改善足部护理问题,利于向健康结局发展。建议在基层培养更多的糖尿病足病护理专科人才,深入推广皮肤保护技术,并激发患者主动参与到皮肤管理实践中,为患者提供可及、适宜、有效的专业护理服务,从而有效防止糖尿病足的发生和发展。本研究针对患者足部皮肤问题改善情况的评价标准是基于文献回顾、临床护理经验及专家意见制订的,其科学性尚有待于今后大样本研究验证,可为足部皮肤问题改善情况提供更加精准的评价指标。

