乳腺癌患者病灶血流时间-信号强度曲线类型、表观弥散系数与化疗疗效相关性分析
郑 超,苏 娟,盛杰鑫,王西宾,王 波,王一鸣,王 林,张春玲
(汉中市中心医院医学影像科,陕西 汉中 723000)
乳腺癌是女性常见妇科恶性肿瘤之一,发病率在部分大城市已位居第1位,发病人数逐年增加,且有明显年轻化趋势[1]。随着诊治技术的提高,乳腺癌早期检出率有所提高,病死率也有所下降,但是很多患者在根治术后出现转移与复发情况,导致需要再次手术,部分患者甚至失去了再次手术指征[2]。化疗为治疗乳腺癌的主要方法,可延长患者无病生存时间并提高生活质量,也可降低局部复发率和远处转移率[3]。长期化疗可导致患者产生化疗耐药性,影响化疗效果,也使得患者在化疗后易复发。在评价化疗疗效方面,常规超声通过回声和血流信号改变来评价化疗效果,如化疗后病灶呈低回声与体积逐渐减小,但是对于小体积病灶超声容易出现误诊,对乳腺病灶良恶性的鉴别效果也有待提高[4-5]。随着影像学技术的发展,磁共振成像(Magnetic resonance imaging,MRI)诊断已从定性形态学诊断发展到定量多模态功能成像[6]。增强MRI可良好显示病灶血流扩散、血管渗透与血流灌注状况,鉴别诊断乳腺病灶良恶性的敏感度和特异度较高[7]。MR弥散加权成像(Diffusion weighted imaging,DWI)在临床上的应用具有梯度回波序列的特点,还可通过病灶血流时间-信号强度曲线(Time-signal intensity curve,TIC)与表观弥散系数(Apparent diffusion coefficient,ADC)判定乳腺病灶形态与功能状况[8-9]。本研究探讨乳腺癌患者MRI参数病灶血流TIC、ADC值与化疗疗效的相关性,以期为临床疗效评估提供影像学依据。
1 资料与方法
1.1 一般资料 选取2018年1月至2020年12月收治的乳腺癌患者172例作为研究对象,其中年龄27~78岁,平均(56.33±2.49)岁;平均体重指数(22.11±2.49)kg/m2;平均肿瘤直径(21.94±2.49)mm;左侧88例,右侧84例;绝经100例,未绝经72例;高分化56例,中分化44例,低分化72例;Ⅲ期70例,Ⅳ期102例。病例纳入标准:有完整临床资料;临床诊断为乳腺癌,具有化疗指征;预计生存期≥3个月;年龄20~80岁;单侧发病;临床分期Ⅲ-Ⅳ期;患者签署了知情同意书。排除标准:妊娠与哺乳期妇女;乳腺癌囊性及囊实性结节患者;资料不全者;患有精神疾病者;合并有原发性心脑血管等系统疾病者;存在化疗禁忌证者。本院伦理委员会批准了此次研究。
1.2 化疗方法 所有患者都给予全身化疗治疗(TAC方案):紫杉醇(H20110407)75 mg/m2,第1天静脉滴注,21 d为1个周期;表柔比星(H19990280)75 mg/m2,第1天静脉滴注,21 d为1个周期;环磷酰胺(H20090547)500 mg/m2,第1天静脉滴注,21 d为1个周期。化疗观察3个月。疗效判定标准:所有病灶均消失,持续时间≥4周,判定为完全缓解(CR);所有病灶直径总和减少≥30%,判定为部分缓解(PR);病灶最长径总和减少≥20%,或者出现一个或多个新病灶,判定为疾病进展(PD);未达到上述标准甚或恶化,判定为疾病稳定(SD)。总有效率=(CR+PR)例数/总例数×100.0%。
1.3 MRI检查方法 所有患者在化疗前与化疗后3个月,采用荷兰飞利浦公司Achieva 3.0 T磁共振扫描仪和乳腺专用表面线圈(8通道相控阵)进行检查。患者俯卧于检查床,双侧乳腺垂悬于线圈内,行常规MRI扫描。T1WI参数:重复时间(TR)519 ms,回波时间(TE)8 ms,层厚4.0 mm,间距0 mm,视场(FOV)250 mm×320 mm,矩阵232×166。T2WI参数:TR 2502 ms,TE 120 ms,层厚4.0 mm,间距0 mm,FOV 250 mm×320 mm,矩阵256×211。FS-T2WI参数:TR 3614 ms,TE 90 ms,层厚4.0 mm,间距0 mm,FOV 250 mm×320 mm,矩阵328×209。DWI参数:TR 4724 ms,TE 83 ms,层厚4.0 mm,间距1 mm,FOV 250 mm×320 mm,矩阵92×114。DCE-MR参数:TR 4.4 ms,TE 2.2 ms,层厚2.0 mm,间距0 mm,FOV 280 mm×340 mm,矩阵280×337。随后,于患者前臂静脉注射对比剂钆贝葡胺注射液0.1 mmol/kg进行增强扫描。注药后约10 s开始第1次采集,采集时间57 s,连续采集9次,绘制TIC:Ⅰ型为流入型,呈缓慢持续上升的线性;Ⅱ型为平台型,早期明显强化,中后期维持平台水平;Ⅲ型为流出型,早期明显强化,中后期信号强度明显降低。MRI-DWI检查采用单次激发平面回波自旋回波(SSEPI.SE)序列,扫描参数:横断面扫描,TR 4724 ms,TE 83 ms,层厚4.0 mm,间距1 mm,FOV 250 mm×320 mm,矩阵 92×114,b值取500、1000 s/mm2,测定ADC值。
1.4 统计学方法 采用SPSS 21.00统计学软件进行分析。计量资料以均数±标准差表示,比较采用配对t检验;计数资料以[例(%)]表示,比较采用χ2检验;乳腺癌患者病灶血流TIC类型、ADC值与化疗疗效相关性分析采用Spearman法;影响乳腺癌患者化疗疗效多因素分析采用Logistic回归分析。检验水准α=0.05。
2 结 果
2.1 乳腺癌患者化疗前后病灶血流TIC类型及ADC值比较 见表1(图1)。化疗前患者病灶血流TIC分型多为Ⅲ型,化疗3个月后多为Ⅰ型、Ⅱ型,化疗前后病灶血流TIC类型比较差异有统计学意义(P<0.05)。取DWI b值为500、1000 s/mm2,化疗3个月后患者病灶ADC值高于化疗前(均P<0.05)。
2.2 影响乳腺癌患者化疗疗效多因素分析 见表2。Logistic回归分析显示,病灶血流TIC类型、ADC值均为乳腺癌患者化疗疗效的影响因素(均P<0.05)。
2.3 乳腺癌患者病灶血流TIC类型、ADC值与化疗疗效相关性分析 见表3。所有患者完成化疗,172例患者中完全缓解89例,部分缓解41例,稳定30例,进展12例,总有效率为75.6%。Spearman相关性分析显示,乳腺癌患者病灶血流TIC类型、ADC值与化疗疗效存在相关性(均P<0.05)。

表1 乳腺癌患者化疗前后病灶血流TIC类型及ADC值比较

图A-D为化疗前,图E-H为化疗后;图A、B中,DCE-T1WI示左乳浸润性导管癌早期明显强化,TIC为流出型(Ⅲ型);
图C、D中,DWI呈高信号,ADC图病灶呈低信号,ADC值为0.75×10-3mm2/s;图E、F中,DCE-T1WI示左乳肿块较前明显缩小,
早期轻度强化,TIC大部分为流入型(Ⅰ型);图G和H中,DWI呈略高信号,ADC图呈高信号,ADC值为1.33×10-3mm2/s
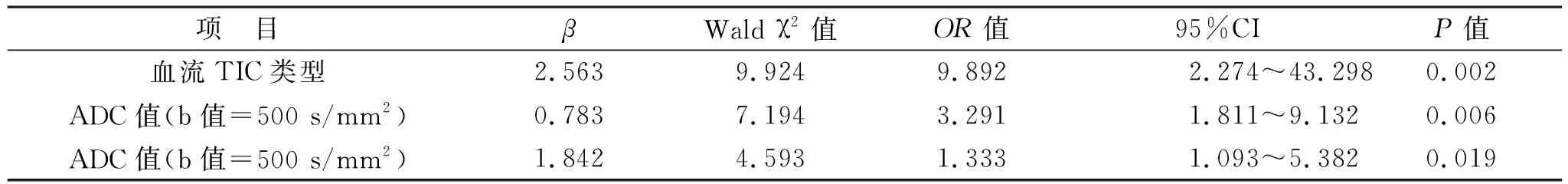
图1 化疗前后病灶血流TIC及ADC值比较

表3 乳腺癌患者病灶血流TIC类型、ADC值与化疗疗效相关性
3 讨 论
流行病学调查显示晚期乳腺癌患者5年生存率显著低于早期乳腺癌患者,且转移率与复发率也低于早期乳腺癌患者,为此加强早期诊断与疗效评估具有重要价值[10]。晚期乳腺癌具有复发转移风险高、无病生存率低、侵袭性强、易局部复发、疾病进展快等特性,化疗为晚期乳腺癌患者的主要治疗方法[11]。本研究中所有患者完成化疗,完全缓解89例,部分缓解41例,稳定30例,进展12例,总有效率为75.6%。从机制上分析,环磷酰胺与紫杉醇联合应用具有协同作用,可阻断细胞分化,还能通过抑制微管网的正常重组并抑制细胞有丝分裂,发挥促进细胞凋亡的作用,也可抑制细胞增殖,起到整体性的抗肿瘤作用[12]。目前评价乳腺癌化疗效果的方法比较多,包括数字乳腺X线、CT、内镜、超声等,但是都有一定不足,比如X线与内镜检查都有一定的辐射性或创伤性;超声诊断比较高效、快捷,重复性也比较好,但是诊断特异性有待加强[13]。
MRI具有软组织分辨率高、空间分辨率高、辐射性低等特点,能够清晰显示乳腺各个层次结构。但乳腺富含脂肪组织,常规MRI检查容易出现误诊与漏诊。增强MRI可以清晰显示病灶的形态与功能学特征,有利于早期判断临床分期等[14-15];特别是对比剂的使用能提高肿瘤血管信息,如渗透率及灌注指标等,也可反映对比剂在病灶内的动态分布过程,从而提高诊断效果[16]。本研究显示化疗前患者病灶血流TIC分型多为Ⅲ型,化疗3个月后多为Ⅰ型和Ⅱ型。从机制上分析,TIC反映了增强MRI过程中病灶内造影剂灌注随时间变化的特点,能客观地评价乳腺癌在化疗不同时期的血流灌注方式。化疗前病灶部位新生血管丰富,管壁缺乏肌层,血流流速比较快,存在着大量动静脉瘘,从而导致MRI血流TIC类型的差异[17]。
化疗的原则是最大限度地消灭肿瘤,使患者肿瘤得以控制,最大限度地保护正常组织,减少不良反应的发生。乳腺癌病理学特点是影像诊断的基础,在临床上多采用超声对乳腺癌进行病理鉴别与诊断,特别是乳腺癌的超声血流学有一定的鉴别特征,但是也存在一定缺陷,常导致误诊、漏诊[18]。MRI DWI的物理基础是水分子的自由扩散运动,DWI在微观物理学中是通过反映机体内水分子的自由性(也是物质顺着浓度梯度的运动)来反映组织的微观结构特性,有利于早期鉴别与诊断乳腺癌等疾病[19]。本研究中 DWI b值取500、1000 s/mm2,化疗3个月后患者病灶ADC值高于化疗前。从机制上分析,化疗有效的患者表现为病灶被整体凝固,病灶组织包括其间质内微血管皆发生完全坏死。化疗无效患者血液供应比有效患者丰富,因此多表现为局灶性低灌注区,并可出现因坏死、液化而导致的无灌注区[20]。另外,本研究显示,乳腺癌患者化疗疗效与病灶血流TIC类型、ADC值都存在相关性。Logistic回归分析也显示,病灶血流TIC类型、ADC值为乳腺癌患者化疗疗效的影响因素。
综上所述,乳腺癌患者MRI病灶血流TIC类型、ADC值与化疗疗效存在相关性。MRI能为患者疗效评估提供更为可靠的影像学依据。

