综合急诊治疗老年急性脑梗死的疗效及预后
姜宁宁 钟利君 顾银萍 鲍巧珍
大脑局部的供血动脉血流突然减少或停止可引起脑梗死,脑梗死后缺血区的脑组织会坏死和软化[1],相应部位神经功能缺损出现偏瘫、失语症等症状[2],多发于老年人,给患者和家庭带来巨大负担。近年来,随着药物、干预措施等治疗技术和危重患者的抢救水平的提高,脑梗死的死亡率显著降低[3]。然而,经治疗存活的脑梗死患者大多存在感觉、运动、认知和言语等神经功能障碍,生活及生存质量均受到严重影响[4]。研究指出,患者入院至开始溶栓的时间(door to needle time,DNT)决定着能否按时进入抢救时间窗[5],亦影响患者神经功能的恢复效果。本研究对老年急性脑梗死患者进行综合急诊治疗,观察患者住院期间及出院后的神经功能恢复情况,现报道如下。
1 资料与方法
1.1 临床资料 收集2017 年5 月至2020 年5 月本院急诊科收治的老年急性脑梗死患者156 例。(1)纳入标准:符合急性脑梗死的诊断标准[6],均经CT 及MRI 检查确诊为急性脑梗死;年龄60~70 岁,性别不限;急性发病4.5 h 内就诊[7],且无意识障碍者;患者入院后均行溶栓治疗;患者住院期间和随访期间无死亡。(2)排除标准:合并心、肝、肾器官脏器衰竭者;有精神疾病者;伴有大脑出血或蛛网膜下腔出血者;肿瘤患者;既往服用过雌激素类药物的女性患者;需要进行外科手术治疗的患者。采用随机数字表法将所有患者分为观察组和对照组,每组各78 例,分组时未实施分配隐藏。两组基线资料比较,差异无统计学意义(P>0.05),见表1。本研究经医院医学伦理委员会批准,所有患者或家属均签署知情同意书。

表1 两组基线资料比较(n=78)
1.2 治疗方法 (1)对照组:行急诊常规治疗。接诊医生首先作出入院患者的病情判断,主治医生根据患者症状开展针对性治疗,患者行头颅CT 和MRI 等检查,心电监护,检查凝血功能,及时给予吸氧干预,病情严重者需行机械通气。溶栓方案:阿替普酶总剂量1.9 mg/kg。首次静脉溶栓剂量设为0.09 mg/kg,剩余剂量药物需在60 min 内借助微量泵实施静脉注射。(2)观察组:采取综合急诊治疗措施[8-9]。①成立院内脑梗死救治小组:由影像科医生、急诊医生、神经内科医生、康复科医生、检验科医生和急诊护士组成。小组成员均进行急救流程培训,均具备3 年以上临床工作经验。②抢救流程的优化:包括入院后预检、影像、评估、转运和治疗准备。提前做好溶栓前准备,准备溶栓和降压的药物,启动院内应急流程,开通影像学检查绿色快速通道,全程电子建档并追踪。③建立急救单元:救治小组成员完善急诊措施流程,包括体质量及药物剂量换算表的准备、内部规范护理流程、制定规范的急诊溶栓药物方案等。④溶栓治疗:溶栓前做好充足准备,静脉通路保持通畅,静脉输液速度控制良好,患者减少头部运动,严禁反复翻身并禁食,医护人员要详细记录呼吸、脉搏和血压等生命体征,溶栓方案同对照组。⑤溶栓后管理:密切关注患者生命体征变化、血压波动状况以及过敏性休克、脑疝等现象发生情况。(3)康复训练:两组患者住院期间均由护理人员指导完成康复训练,出院后需在家里继续进行自我康复训练,每隔2周由医护人员通过电话或微信方式进行1次康复训练指导。
1.3 观察指标 (1)总抢救时间:患者入院接受治疗至抢救成功所需的时间。(2)DNT 时间:患者入院至开始溶栓的时间。(3)临床疗效:根据患者的神经功能缺损程度(NIHSS 评分)和日常生活活动能力(Barthel 指数)评估临床疗效[9]。疗效评定分为4 级,基本治愈、显效、有效、无效或恶化,见表2。总有效率=(基本治愈例数+显效例数+有效例数)/总例数×100%。(4)神经功能:采用神经功能缺损评分(MESSS)评估患者出院后3 个月的神经功能[10]。MESSS 评分标准:轻型为8~14 分,中型为15~29 分,重型为30~45 分。(5)不良事件发生情况:随访记录患者出院后3 个月内的再入院率、脑梗死复发率和运动障碍、失眠、颅内出血、深静脉血栓和颅内水肿等不良反应发生率。

表2 临床疗效评定标准
1.4 统计学方法 采用SPSS 24.0 统计软件。计量资料以(±s)表示,采用t检验;计数资料以[n(%)]表示,采用χ2检验或Fisher 精确概率法。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组的抢救时间比较 观察组总抢救时间为(3.1±0.5)min,对照组总抢救时间为(5.2±0.9)min,观察组急救效果显著高与对照组(t=-18.014,P<0.05)。两组的DNT 时间均控制在35~55 min,平均(51.7±5.9)min。
2.2 两组临床疗效比较 观察组的总有效率为89.7%,高于对照组(74.4%),差异有统计学意义(P<0.05)。见表3。
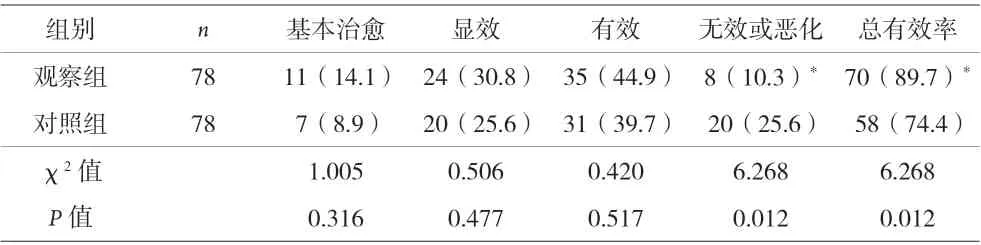
表3 两组临床疗效比较[n(%)]
2.3 两组患者入院时、出院后3 个月的MESSS 评分比较 两组患者均完成治疗和出院随访,无死亡病例。入院时,两组的MESSS 评分差异无统计学意义(P>0.05)。出院后3 个月,观察组的MESSS 评分显著低于对照组(P<0.05)。见表4。
表4 两组患者入院时、出院后3个月的MESSS评分比较(±s)
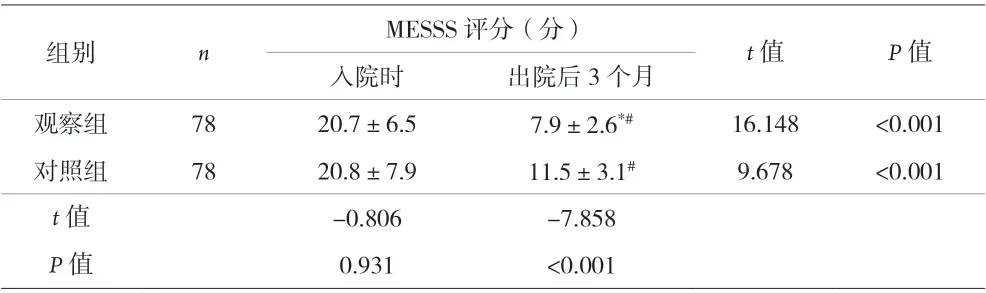
表4 两组患者入院时、出院后3个月的MESSS评分比较(±s)
注:与对照组比较,*P<0.05;与入院时比较,#P<0.05
组别nMESSS 评分(分)t 值P 值入院时出院后3 个月观察组7820.7±6.57.9±2.6*#16.148<0.001对照组7820.8±7.911.5±3.1#9.678<0.001 t 值-0.806-7.858 P 值0.931<0.001
2.4 两组患者出院后不良事件发生情况比较 两组患者住院期间均未发生严重不良反应。出院后3 个月,观察组的不良反应发生率、再入院率和脑梗死复发率显著低于对照组(P<0.05)。见表5。
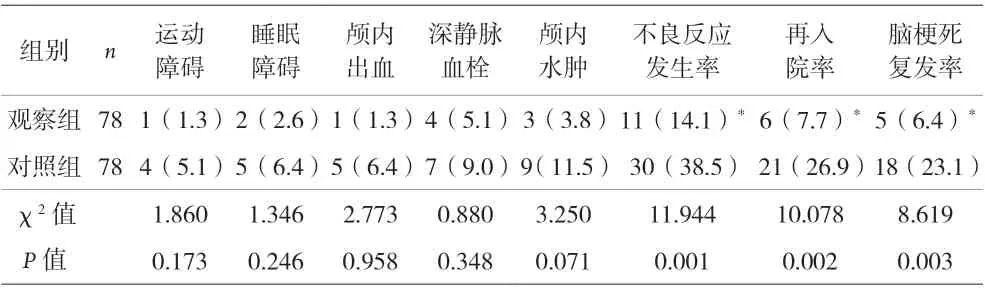
表5 两组患者出院后不良事件发生情况比较[n(%)]
3 讨论
脑梗死是一种常见的局限性脑功能障碍疾病。急性脑梗死患者入院后都需要进行有效的急救治疗,临床医师尤其要意识到脑梗死的潜在并发症并进行及时预防或干预治疗。早期治疗、早期动员等综合治疗措施可以预防静脉血栓栓塞等并发症的发生。由多学科专业团队管理的患者比在普通病房管理的患者具有更高的存活率。综合性的院内治疗、制定个体化治疗目标、提供有效的院内监督等措施均有助于老年急性脑梗死患者的临床获益[11]。本研究旨在观察常规治疗与综合急诊治疗老年急性脑梗死患者的干预效果差异。
目前,急性脑梗死的溶栓治疗在接诊时常会造成治疗延误。本研究两组患者的平均DNT 时间为(51.7±5.9)min,均控制在60 min 的理想时间范围之内,观察组的急救效果显著高与对照组,与以往研究类似[8-9],说明抢救及时有效,达到了及时在时间窗内进行治疗的要求,这与本院医生的急救准备充分和入院后的综合治疗措施密不可分。观察组的总有效率为89.7%,临床疗效显著高于对照组,结论与以往研究类似[9]。由此可见,对老年急性脑梗死患者采取综合治疗措施能够显著促进患者肢体运动功能的恢复,并能改善患者的神经功能,提高日常生活能力,院内疗效更显著。出院后3 个月,观察组的MESSS 评分显著低于对照组,说明综合治疗措施治疗的患者神经功能恢复较好,临床疗效可持续;观察组的不良反应发生率、再入院率和脑梗死复发率显著低于对照组,说明综合治疗措施较常规治疗方法具有明显的预后优势。
综上所述,老年急性脑梗死患者采用综合急诊治疗措施的临床疗效和出院后3 个月的近期预后效果均优于常规治疗。但本研究尚存在一定的局限性,如医院条件的限制,未能实现双盲入组;梗死面积、血压、血糖和血管狭窄等混杂因素可能影响结果的准确性;随访时间较短;未来还需要多中心、大样本、随机、双盲、长时间随访的临床试验来验证。

