细菌耐药机制指导在临床抗生素合理应用中的效果及对多重耐药菌检出率的影响分析
陈宏宽,陈启杰,罗玮(广东省肇庆市广宁县人民医院,广东 肇庆 526300)
病原菌耐药除先天性因素外,还与临床工作密切相关[1]。病原菌耐药发生,一是会影响病原菌的鉴定与药敏分析,导致药物选择困难;二是影响药物在体内的分布,减少药效维持时间,降低疗效;三是可能导致多重耐药菌出现,影响药物品种原则[2-3]。因此针对细菌耐药机制指导抗生素合理应用对疾病治疗有重要意义。我院于2020年12月开展细菌耐药机制指导,效果理想,现将体会整理如下。
1 资料与方法
1.1 资料 细菌耐药机制指导前(2020年9月-2020年12月)、细菌耐药机制指导后(2020年12月-2021年3月)分别选择50例患者,其中指导前纳入患者男29例,女21例;年龄28-71岁,平均(46.05±4.82)岁。指导后纳入患者男28例,女22例;年龄26-75岁,平均(46.82±4.11)岁,两组差异无统计学意义(P>0.05)。
1.2 方法 我院于2020年12月开展细菌耐药机制指导:(1)制定方案:组建由临床医护人员、药师、护理人员组成的小组,汇总相关研究,明确细菌耐药机制,其可分为天然耐药与获得性耐药,天然耐药是病原菌天然基因,获得性耐药则是病原菌接触抗菌药物产生基因突变。耐药机制除基因机制外,还与灭活机制、靶位改变、胞膜主动转运减少、主动外排等生化机制有关。基于细菌耐药机制制定策略,具体如下:①重视病原学诊断:细菌耐药多是病原菌接触耐药所导致的获得性耐药,因此临床需要重视病原学诊断,严格遵循原则留取患者血液、痰液、尿液等分泌物样本,进行细菌配药与药敏性测试,即使患者已开展抗生素治疗,也需要留取样本进行病原学检测,若有必要还需进行特殊培养。②规范化药敏试验:严格按照美国临床实验室标准委员会规定标准开展药敏测试,提高分析质量。同时根据耐药性、敏感性试验结果,选择恰当的抗生素药,可扩大药物选择范围与数量。③合理应用报道指导用药:落实分级报告制度,如血培养过程中,先以图片染色,其后使用计算机处理数据并发出报告,缩短报告获取时间,方便医护人员根据报告调整药物使用。④正确选药:重视细菌快速鉴定,做好药物分析仪器的更新与维护,提高细菌检出率。由医院感染科统计每月细菌耐药与药物使用情况,判断细菌耐药机制、耐药表型等,分析药物与耐药性的关系与存在的问题,及时发送报告并更新用药讯息。⑤合理安排用药:安排抗生素药物的使用周期,不可习惯性地单一用药,应当根据患者实际病情轮替用药,这是因为不同抗生素耐药性存在差异,如左氧氟沙星、丁胺卡那霉素等低耐药可能性药物,需尽可能限制使用,庆大霉素、环丙沙星等高耐药可能性药物则可延长使用时间。⑥严格按药物动力学选药;明确各种抗生素的药动学、药效学原理,基于其特点针对性用药,使病灶处维持有效、长时间的药物浓度,减少诱发性耐药。⑦合理联合用药:应当明确的是,联合用药并不能预防细菌耐药,且联合耐药性的药物反而会导致耐药菌株加速产生,需要避免联用高耐药性抗生素,以此减少耐药菌产生。(2)实施方案:首先,各部门全力协调做好细菌耐药机制指导的落实工作,重点放在药师、医师、护理人员三方合作中。其次,强化基础培训与继续教育,提高医护人员的专业技能与综合素质,培训完成后进行考核,合格才可上岗。感染科医师每月统计感染发生情况,协助小组成员调整用药方案。
1.3 观察指标 ①统计指导前后用法用量不适宜、联合用药、重复用药、使用高耐药性药物等抗生素不合理用药情况发生率。②统计指导前后医院感染率及多重耐药菌检出率。③于指导前后使用自拟问卷调查30名医护人员对抗生素合理应用相关知识的掌握度,包括耐药机制、药物动力学检测指导意义、病原学诊断指导意义、耐药性药物划分、药物轮替制度,总分20分,分值与医护人员对抗生素合理应用知识掌握度成正比。
1.4 统计学方法 以SPSS19.0分析数据,计数资料(用法用量不适宜率、联合用药率、重复用药率、使用高耐药性药物率、医院感染率、多重耐药菌检出率)以n(%)表示,卡方检验,计量资料(耐药机制、药物动力学指导意义、病原学诊断指导意义、耐药性药物划分、药物轮替制度知识掌握度)以(±s)表示,t检验,P<0.05为差异有统计学意义。
2 结果
2.1 指导前后抗生素不合理用药情况比较 细菌耐药机制指导后用法用量不适宜率、联合用药率、重复用药率、使用高耐药性药物率较指导前更低(P<0.05),见表1。
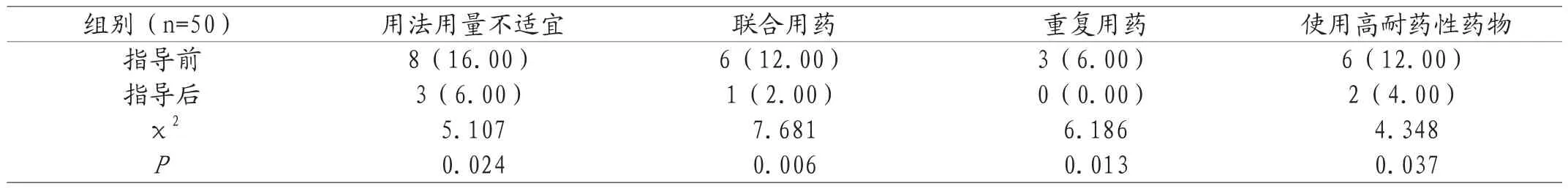
表1 指导前后抗生素不合理用药情况比较[n(%)]
2.2 指导前后医院感染率、多重耐药菌检出率比较 细菌耐药机制指导后医院感染率为8.00%(4/50)、多重耐药菌检出率为22.00%(11/50)较指导前的18.00%(9/50)、46.00%(23/50)更低(P<0.05)。
2.3 指导前后抗生素合理应用知识掌握度比较 细菌耐药机制指导后医护人员对耐药机制、药物动力学检测指导意义、病原学诊断指导意义、耐药性药物划分、药物轮替制度等抗生素合理应用知识掌握度较指导前更高(P<0.05),见表2。
表2 指导前后抗生素合理应用知识掌握度比较(±s,分)

表2 指导前后抗生素合理应用知识掌握度比较(±s,分)
组别(n=50) 耐药机制 药物动力学检测指导意义 病原学诊断指导意义 耐药性药物划分 药物轮替制度指导前 9.52±2.93 14.11±3.28 15.33±3.04 12.07±3.49 12.74±3.85指导后 14.20±2.79 18.83±3.55 17.56±3.71 17.15±3.21 16.48±3.64 t 8.179 6.905 3.288 7.575 4.991 P 0.000 0.000 0.000 0.000 0.000
3 讨论
抗生素的滥用严重影响了临床诊疗的效率,近年临床已开展多种干预方法以规范抗生素的应用。如王保国[4]指出,在呼吸内科开展临床药物干预可以提高患者使用抗生素依从性,降低抗生素使用后不良反应的发生。临床研究者提出诸多观点,我院经过循证整理,认为细菌耐药机制指导极具可行性。
任玲龙[5]的报道显示,应用细菌耐药机制指导的患者医院感染率、抗生素不合理用药率、多重耐药菌检出率均较常规用药指导的患者更低。而本组研究则显示,细菌耐药机制指导后用法用量不适宜率、联合用药率、重复用药率、使用高耐药性药物率、医院感染率、多重耐药菌检出率较指导前更低(P<0.05)。这是因为,首先,我院成立专项小组就细菌耐药机制进行了分析,为用药指导奠定基础。其次重视病原学诊断、抗生素药物动力学,让临床可以得到更为准确的用药信息,调整用药种类、用药方法,减少不合理用药情况,病原菌获得性耐药可能性降低,多重耐药菌更难产生[6]。王宇[7]指出,细菌耐药机制应用后医师抗生素合理应用知识掌握度评分高于应用前。本组同样显示,细菌耐药机制指导后医护人员对耐药机制、药物动力学检测指导意义、病原学诊断指导意义、耐药性药物划分、药物轮替制度等抗生素合理应用知识掌握度较指导前更高(P<0.05)。这与部门开展强化培训与继续教育有关,就细菌耐药机制进行全面教学,让医护人员提高相关知识储备,从而能够准确把握用药时机,掌握用药方法,重视病原学诊断与药物动力学检测[8]。
综上所述,开展细菌耐药机制指导,有利于提高临床抗生素合理应用率,降低感染及多重耐药菌产生,提高医护人员对抗生素合理应用知识的掌握度,值得推广。

