高血压、糖尿病及高血压合并糖尿病患者肾功能不全的相关因素分析
陈磊 褚爱群 顾丽钰 胡小玲 陈德喜 王慧



摘 要 目的:探討高血压、糖尿病及高血压合并糖尿病患者的肾功能不全的相关危险因素。方法:来自上海市健康管理系统中的慢性病管理患者2 678人,其中男性1 217人,女性1 461人;小于60岁94人,60~69岁1 099人,70~79岁1 129人,80岁及以上35人;高血压组患者的占比为60.98%,糖尿病组患者占比为19.01%,高血压合并糖尿病组患者占比为20.01%。比较高血压、糖尿病及高血压合并糖尿病3组患者的肾功能不全情况,分析合并肾功能不全的相关因素。结果:在2 678名患者中发现肾功能不全的比例为12.13%。高血压、糖尿病及高血压合并糖尿病3组患者在肾小球滤过率分期、体重指数、空腹血糖、肌酐、尿酸、低密度脂蛋白胆固醇、总胆固醇、估算肾小球滤过率水平及收缩压、舒张压方面的差异均有统计学意义(P<0.05);logistic回归分析结果显示,性别、年龄、饮酒、血糖及尿酸水平是肾功能不全的主要影响因素。结论:高血压和糖尿病患者中肾功能不全的比例较高,在社区工作中需要加大对社区血糖控制不良、尿酸异常等人群的干预宣教,做到定期体检,早发现、早干预,延缓或阻断社区慢性病人群肾脏并发症的发生发展。
关键词 高血压;糖尿病;肾功能不全;影响因素
中图分类号:R58 文献标志码:A 文章编号:1006-1533(2021)22-0045-05
Analysis of related factors of renal inadequacy in patients with hypertension, diabetes and hypertension combined with diabetes
CHEN Lei1, CHU Aiqun1, GU Liyu1, HU Xiaoling1, CHEN Dexi2, WANG Hui2(1.Community Department of Industrial Zone Community Health Service Center of Jinshan District, Shanghai 201506, China; 2.Chronic Disease Prevention and Control Department of Jinshan District Center for Disease Control and Prevention, Shanghai 201599, China)
ABSTRACT Objective: To investigate the relevant risk factors of renal insufficiency in patients with hypertension, diabetes and hypertension combined with diabetes. Methods: 2 678 chronic disease management patients from Shanghai health management system, including 1 217 males and 1 461 females; 94 people were under the age of 60, 1 099 people aged 60~69, 1 129 people aged 70~79, and 35 people aged 80 and over; and the proportion of patients in the hypertension group was 60.98%, the proportion of patients in the diabetes group was 19.01%, the proportion of patients in the hypertension combined with diabetes group was 20.01%. The renal insufficiency of 3 groups of hypertension, diabetes and hypertension combined with diabetes were compared to analyze the related factors of renal insufficiency. Results: Among 2 678 patients, the proportion of renal insufficiency was 12.13%. There were significant differences in glomerular filtration rate staging, body mass index, fasting blood glucose, creatinine, uric acid, low density lipoprotein cholesterol, total cholesterol, estimated glomerular filtration rate, systolic blood pressure and diastolic blood pressure between the 3 groups of hypertension, diabetes and hypertension combined with diabetes(P<0.05). Logistic regression analysis showed that gender, age, alcohol consumption, blood glucose and uric acid levels were the main influencing factors of renal insufficiency. Conclusion: In the patients with hypertension and diabetes the proportion of renal dysfunction is higher, in the community work, it is necessary to increase the community intervention and education for people with poor blood sugar control and abnormal uric acid, and do regular physical examination for early detection and early intervention to delay or block the occurrence and development of renal complications in community chronic patients.
KEY WORDS hypertension; diabetes; renal inadequacy; influencing factor
当前,全球老龄化程度不断加剧,老龄化带来了新的挑战,一人同时罹患多种慢性病的比例也随之增加[1]。在中国,老年人患慢性病的比例逐年上升,且慢性病的“共病问题”已逐渐成为一种社会问题,带来了住院时间延长、死亡风险增加、卫生资源消耗增加等情况,给家庭经济支出和国家卫生资源的利用都带来了新的挑战[2]。而高血压及糖尿病是目前患病人群较大的两类慢性病,很多高血压患者會同时患有糖尿病,两病均会引起肾脏损伤,糖尿病肾病是严重的微血管并发症之一[3]。慢性肾脏疾病(chronic kidney disease,CKD)是高血压、糖尿病的严重并发症之一,因对肾小球造成不可逆性的损害,CKD已成为全球关注的公共健康问题。高血压人群的CKD患病率为17.20%~27.80% [4]。掌握社区高血压和糖尿病的患病和“共病”及其合并肾功能不全情况,了解其相关的影响因素,可为高血压、糖尿病人群预防肾脏损伤发生提供参考依据。本研究旨在分析社区高血压、糖尿病及高血压合并糖尿病患者肾功能不全的影响因素。
1 对象与方法
1.1 对象
所有对象来自2020年1~12月上海市健康管理系统中的慢性病管理患者,共计2 678人,其中小于60岁94人,60~69岁1 099人,70~79岁1 129人,80岁及以上35人。
1.2 方法
本调查通过对人群进行问卷调查及集中体检的方式收集基础信息(个人基本信息、体征信息、性别、年龄、疾病史情况)以及总胆固醇(total cholesterol,TC)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)、高密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)、三酰甘油(triglycerid,TG)、肌酐(serum creatinine,Scr)、空腹血糖(fasting plasma glucose,FPG)、尿酸(uric acid,UA),为了保障生物样本检测的同质性,所有生物样本均送至国家认证的区域临床检验中心进行检验。
1.3 指标定义


1.4 统计学分析

2 结果
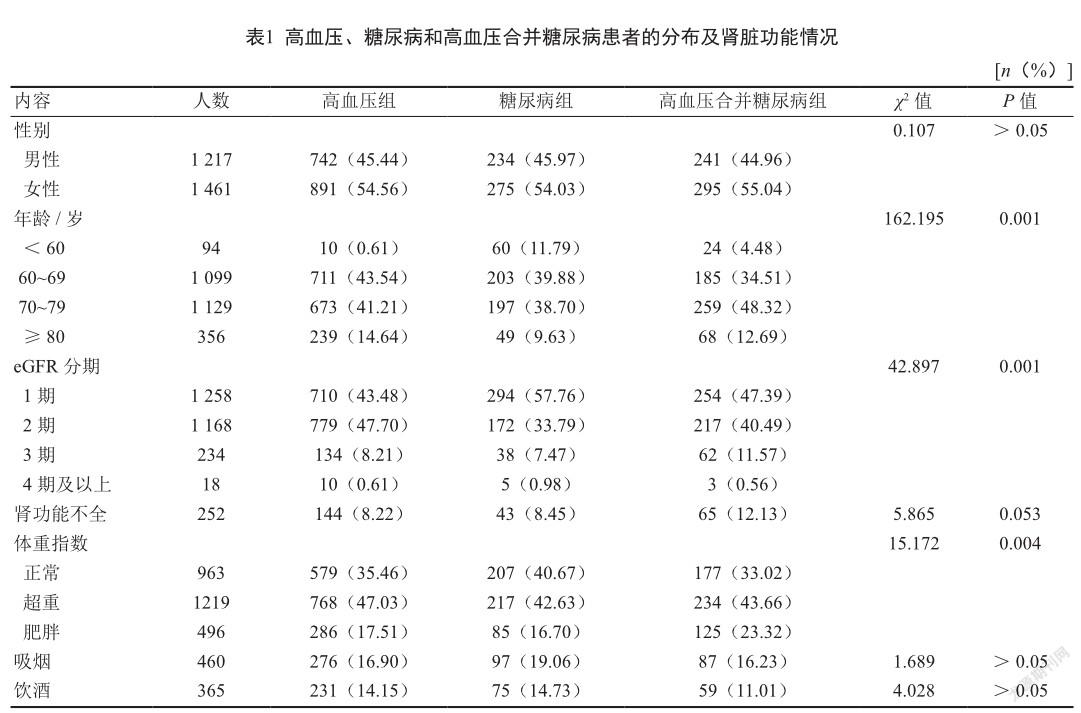
2.1 3组患者分布及肾功能情况
在2 678名研究对象中,高血压患者的占比为60.98%(1 633/2 678),糖尿病患者的占比为19.01%(509/2 678),高血压合并糖尿病患者的占比(536/2 678)20.01%;eGFR达到3期及以上的患者占比12.13%;3组人群在肾小球滤过率分期、年龄段、体质指数构成分布的差异有统计学意义(P<0.05,表1)。
2.2 3组患者生化及eGFR水平比较
3组患者的FPG、Scr、UA、LDL-C、TC、eGFR水平和收缩压、舒张压的差异有统计学意义(P<0.05)。两两比较发现,高血压组的FPG、Scr、UA、LDL-C、TC、eGFR和舒张压水平与糖尿病组的差异有统计学意义(P<0.05),高血压组的FPG、UA、LDL-C、HDL-C、TC、收缩压、舒张压与高血压合并糖尿病组的差异有统计学意义(P<0.05),糖尿病组的Scr、UA、eGFR、舒张压与高血压合并糖尿病组的差异有统计学意义(P<0.05)。见表2。

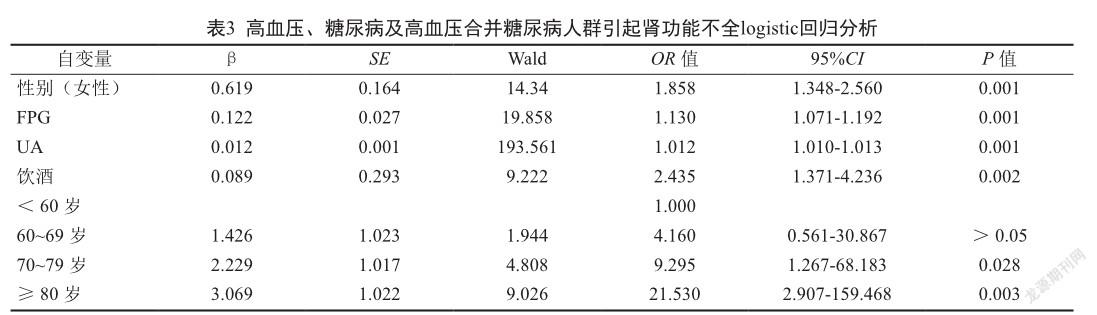
2.3 肾功能不全影响因素logistic回归分析
以肾功能不全为因变量,年龄、性别、FPG、体重指数、Scr、UA、LDL-C、HDL-c、TG、TC、吸烟、饮酒、高血压合并糖尿病情况、高血压史、糖尿病史、收缩压、舒张压为自变量进行Logistic回归分析。结果表明,高血压、糖尿病及高血压合并糖尿病患者引起肾功能不全的危险因素是性别(女性)、FPG、饮酒、年龄及UA水平。见表3。
3 讨论
程莹等[9]和付帅等[10]的研究发现,CKD-EPI Scr公式更加适合中国人群,其特异度及灵敏度均较高,而且中国最新的基层糖尿病防治管理手册(2019)中也推荐这种计算方式[5]。本次调查发现,高血压合并糖尿病组患者的3期以上eGFR和肾功能不全的比例高于高血压和糖尿病组。国内研究发现,糖尿病患者的血压控制不良是糖尿病肾病的危险因素[3]。本次调查发现,糖尿病组患者的1期eGFR比例高于高血压组,而高血压组患者的2期及3期eGFR比例高于糖尿病组,这主要是高血压可促进肾脏损伤的发生,而肾脏损伤又可进一步加剧血压的升高,两者相互影响。另外高血压组患者的eGFR小于糖尿病组,高血压合并糖尿病组患者的eGFR小于糖尿病组,这结果也与Molnár等[11]研究相似,可能是高血压对肾脏的损害要大于糖尿病,及时有效的降压治疗可能是推迟肾病发展的有效办法之一。另外,高血压组患者的UA、LDL-C及TC也高于其他两组,可能是高血压会引起动脉硬化。有研究发现动脉硬化与UA、TC呈正相关[12]。
Logistic回归分析发现,性别、FPG、年龄、饮酒及UA是肾功能不全的主要影响因素。女性比男性更容易引起肾功能下降,这可能与本次研究对象主要为老年人群有关。绝经后的女性卵巢功能衰竭,雌激素水平下降,雌激素对肾脏保护功能减弱。另外性别对肾脏血流动力学影响也存在差异。女性糖尿病患者较男性有更高的肾小球滤过率,而肾高灌注和高滤过是慢性肾病发生发展的高危因素[13]。高血糖的发生机制可能与糖基化终末产物增加、山梨醇在细胞内集聚、氧化应激反应增强及炎症反应等有关[14]。年龄是肾功能不全的影响因素之一,与随着年龄增加肾功能下降有关。本次研究结果显示饮酒与肾功能不全有关,与武双方等[15]的结果一致,可能与酒精摄入增加肾脏负担有关。本次分析结果还显示UA与肾功能不全有关,有研究发现大约90%的高尿酸血症及痛风患者是由肾小球滤过率下降和(或)肾小管分泌功能障碍引起的,高尿酸血症可能是CKD、心血管疾病、代谢综合征等疾病发生的独立预测因子[16]
综上所述,高血压、糖尿病及高血压合并糖尿病患者的肾功能不全比例较高。如不进行有效干预,很大一部分患者会进展为肾功能不全。在今后的工作中需要加大对社区慢性病人群的宣教,同时要控制血糖、血压、UA,通过定期体检监测肾功能指标,做到早发现、早干预,延缓或阻断慢性病人群肾脏并发症的发生和发展。
参考文献
[1] Edwards BK , Noone AM , Mariotto AB, et al. Annual report to the nation on the status of cancer, 1975-2010, featuring prevalence of comorbidity and impact on survival among persons with lung, colorectal, breast, or prostate cancer[J]. Cancer, 2014, 120(9): 1290-1314.
[2] Mcrae I, Yen L, Jeon YH, et al. Multimorbidity is associated with higher out-of-pocket spending: a study of older Australians with multiple chronic conditions[J]. Aust J Prim Health, 2013, 19(2): 144-149.
[3] 李澤宇, 刘栋, 袁文明, 等. 糖尿病肾病危险因素及血压控制临界值研究[J]. 中国全科医学, 2014, 17(20): 2325-2328.
[4] 黎夏, 魏登军. 慢性肾病患者住院医疗费用负担分析[J].公共卫生与预防医学, 2015, 26(6): 64-67.
[5] 中华医学会糖尿病学分会. 国家基层糖尿病防治管理手册(2019)[J]. 中华内科杂志, 2019(10): 713-735.
[6] Eckardt KU, Kasiske BL. Kidney Disease: Improving Global Outcomes[J]. Nat Rev Nephrol, 2009, 5(11): 650-657.
[7] 中华医学会内分泌学分会. 高尿酸血症和痛风治疗的中国专家共识[J]. 中华内分泌代谢杂志, 2013, 29(11): 913-920.
[8] 诸骏仁, 高润霖, 赵水平, 等. 中国成人血脂异常防治指南(2016年修订版)[J]. 中华全科医师杂志, 2017, 16(1): 15-35.
[9] 程莹, 李宁娜, 游志清, 等. 三种CKD-EPI公式与改良MDRD公式诊断糖尿病肾病一致性分析[J]. 中国全科医学, 2016, 19(29): 3584-3588.
[10] 付帅, 李晓宁. 肾小球滤过率计算公式研究进展: 从Cockcroft-Gault公式到FAS公式[J]. 临床肾脏病杂志, 2020, 20(1): 73-77.
[11] Molnár M, Wittmann I, Nagy J. Prevalence, course and risk factors of diabetic nephropathy in type-2 diabetes mellitus[J]. Med Sci Monit, 2000, 6(5): 929-936.
[12] 牛晓歌, 张丁丁, 张云, 等. 高血压患者尿酸,总胆固醇与动态动脉硬化指数的关系[J]. 中国动脉硬化杂志, 2018, 26(7): 711-714.
[13] Maric-Bilkan C. Sex differences in diabetic kidney disease[J]. Mayo Clin Proc, 2020, 95(3): 587-599.
[14] 李栩, 冯波. 糖尿病肾病: 亚洲糖尿病患者的状况和防治策略[J]. 中华临床医师杂志(电子版), 2013, 7(8): 3249-3252.
[15] 武双方, 牛书林, 李艳芳, 等. 纤维蛋白原对老年女性急性心肌梗死患者肾功能不全的预测作用[J]. 中华老年心脑血管病杂志. 2021, 23(6): 568-571,
[16] 温雯, 李月红. 肾脏疾病高尿酸血症诊治的实践指南解读[J]. 临床内科杂志, 2018, 35(1): 71-72.

