冠脉介入在急性心梗的疗效
巩迎新,张 健
(灵璧县人民医院心血管内科 安徽 宿州 234200)
急性心肌梗死(acute myocardial infarction,AMI)是一种急性、常见的心血管疾病,患者多表现为剧烈而持久的胸骨后疼痛症状,经服硝酸酯类药物和休息后疼痛难以得到有效的缓解,并且随着病情的加剧还会引发心律失常、心力衰竭甚至休克等并发症,对患者的生命安全构成严重威胁[1]。目前,临床对于AMI 患者的治疗多以挽救濒死的心肌、缩小梗死面积以及保护患者心功能为主要原则。然经相关研究表明[2],当患者发生心肌梗死后会因纤维细胞的代偿增生和机体病变修复的影响而引发心室重构现象,该现象的存在会对患者的心脏大小、心脏功能、室壁厚度甚至是形态均产生影响,是造成患者并发心力衰竭的主要原因。而随着临床研究的深入,有专家学者认为AMI 患者心室重构现象与其冠脉血流重建时间之间有着密切的联系[3]。对此,本研究选取102 例行经皮冠状动脉介入(percutaneous coronary intervention,PCI)治疗的患者为研究对象,对比急诊PCI和择期PCI 在AMI 患者的中的治疗效果。
1 资料与方法
1.1 一般资料
对本院2019年1月—2020年12月收治的AMI患者102例展开研究。纳入标准:①符合《内科学》诊断标准者[4];②患者均为初次发病;③发病至就诊的时长超过24h 者;④临床资料完整者。排除标准:①合并其他心脏疾病者;②并发心源性休克者;③患有PCI 手术治疗禁忌证者;④存在严重肝脏、肾脏和肺部病变者。根据入院时间、患者意愿以及其他客观因素的影响,按PCI 手术治疗时间的不同将研究对象分组A 组和B 组,行择期PCI 治疗的患者纳入A 组,行急诊PCI 治疗的患者纳入B 组,每组各51 例。A 组内男性26 例、女性25 例,年龄46~71 岁,平均(60.25±5.41)岁,发病至就诊时长15 min~4 h、平均(2.15±0.16)h;B 组内男性28 例,女性23 例,年龄48~70 岁,平均(59.91±5.47)岁,发病至就诊时长20 min~5 h,平均(2.20±0.21)h。两组资料经对比差异无统计学意义(P>0.05),有分组比较价值。
1.2 方法
所有患者入院后均先针对其发病原因给予抗凝、抗血小板、调脂、扩张冠状动脉血管、改善心室重构和减轻心脏负荷等基础治疗,同时加强并发症的预防。在此基础上A 组给予择期PCI 治疗,即在发病5~7 d 后进行治疗;B 组给予急诊PCI 治疗,即在入院当天确诊后立即给予PCI 治疗。首先采用Seldinger 技术经桡动脉进行穿刺,给予患者数字减影血管造影(digital subtraction angiography,DSA)检查,判断患者血管病变情况后,采用球囊对阻塞部位进行扩张,随后再放入支架。
1.3 观察指标
两组患者均于入院第2 天和PCI 手术后第2 天抽取患者空腹状态下的静脉血液15 mL,经常规离心处理后测定患者相关实验室指标,具体包括N 末端前体脑利钠肽(NT-proBNP)、去甲肾上腺素(NE)、血浆肾素(PRA)、醛固酮(ALD)和血管紧张素Ⅱ(Ang Ⅱ)等,均采用酶联免疫吸附试验(ELISA)进行测定。另外,分别于患者手术治疗前1d和手术治疗后1 个月采用超声心动图测定患者心功能指标,具体指标包括左室射血分数(LVEF)、左房内径(LAd)、左室收缩末期内径(LVSEd)和左室舒张末期内径(LVDEd)等。对比两组间的差异。
1.4 统计学方法
采用SPSS 23.0 统计软件处理数据,计数资料以频数、百分率(%)表示,行χ2检验;计量资料以平均数±标准差()表示,行t检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 实验室指标比较
入院第2 天,B 组N 末端前体脑利钠肽(NT-proBNP)、去甲肾上腺素(NE)、血浆肾素(PRA)、醛固酮(ALD)和血管紧张素Ⅱ(Ang Ⅱ)水平与A 组对比无显著区别(P>0.05);术后第2 天,B 组NT-proBNP、NE、PRA、ALD和Ang Ⅱ水平均显著低于A 组(P<0.05),见表1。
表1 实验室指标比较()
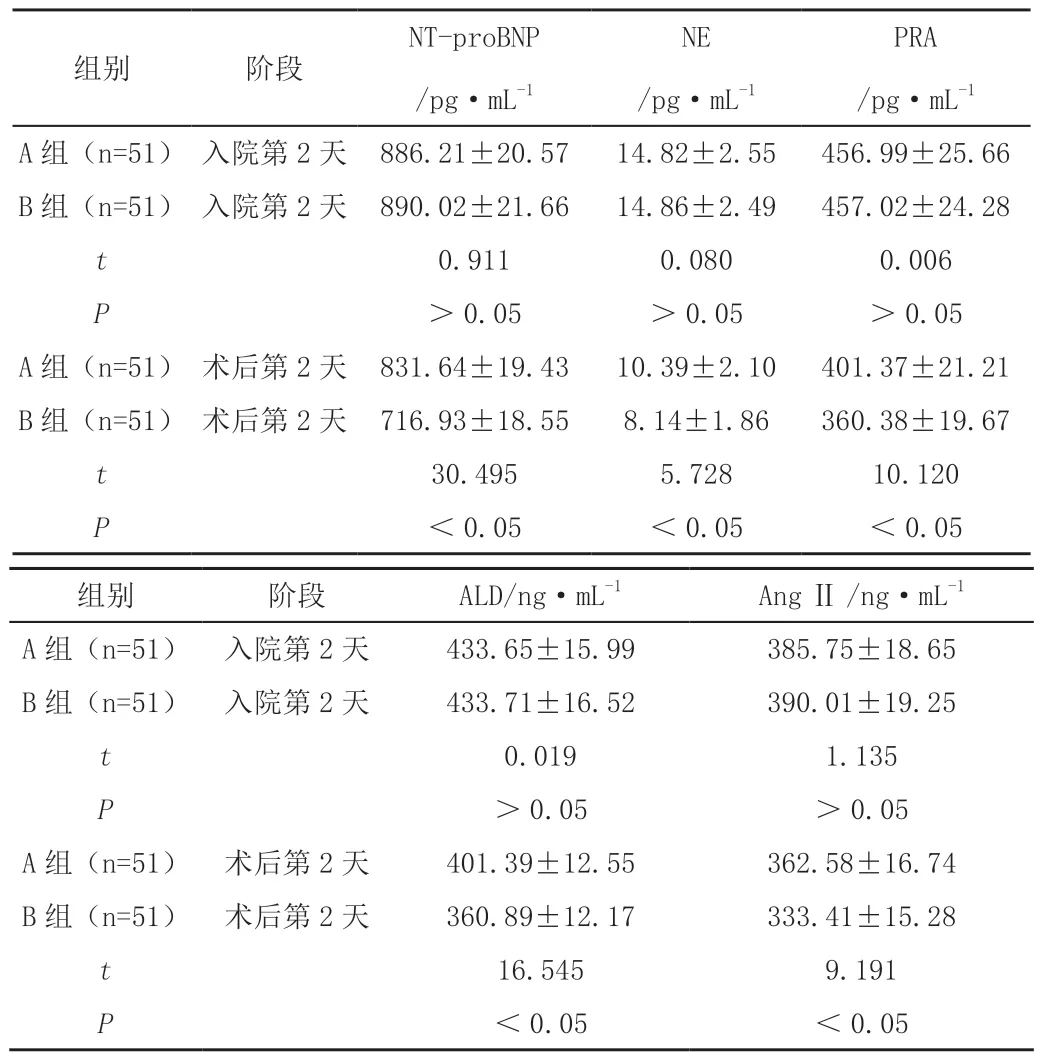
表1 实验室指标比较()
2.2 心功能指标比较
手术前1 天,B 组手术前1 天左室射血分数(LVEF)、左房内径(LAd)、左室收缩末期内径(LVSEd)和左室舒张末期内径(LVDEd)水平与A 组相比均无显著差异(P>0.05);术后1 个月,B 组LVEF、LVSEd和LVDEd 显著大于A 组,LAd 显著小于A 组(P<0.05),见表2。
表2 心功能指标比较()
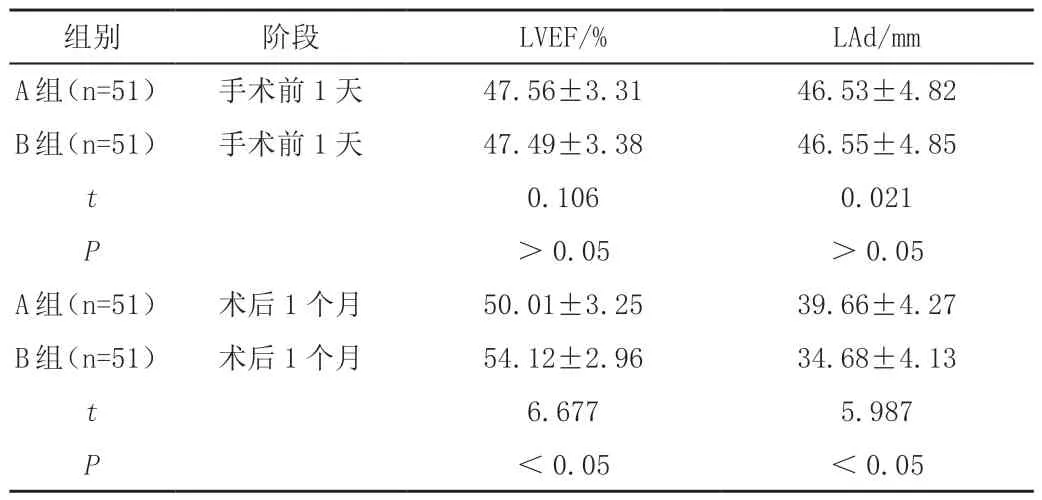
表2 心功能指标比较()
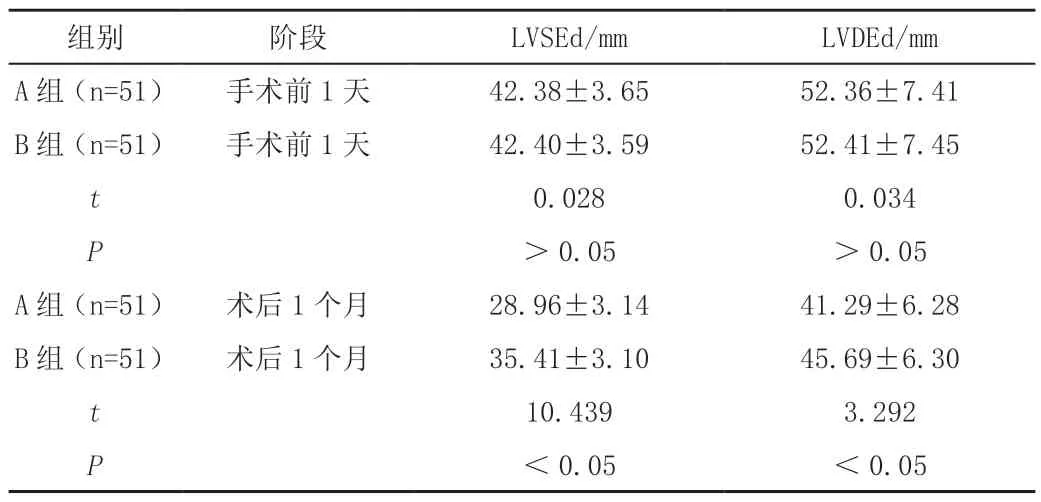
表2 (续)
3 讨论
经研究发现[5],AMI 患者最重要的病理生理改变是心室重构,当人体的心肌细胞坏死时,机体会直接处于应激状态,从而激活肾素-血管紧张素-醛固酮系统(RAAS),造成交感神经兴奋。此时通过Frank-Starling 的代偿机制可以获得两方面的作用,其一是促使未发生坏死的心肌收缩功能增强,让梗死区域失去心输出量得到的代偿;其二则是心脏为了维持代偿使其组织结构发生改变,心肌细胞肥厚,加之纤维细胞的增生引发心室重构。另外,还有研究发现交感神经和RAAS 激活不仅会造成心室重构,还会进一步扩大梗死面积,而非梗死区域的心肌细胞在此作用下会出现超负荷性增厚,增加血小板凝聚功能,使得患者再梗死的风险升高[6]。因此对AMI 患者的治疗应用改善其心功能、预防心室重构为主要目标。
经本研究发现,A 组和B 组在手术治疗后,实验室相关指标和心功能指标均有明显改善,B 组术后第2 天,NTproBNP、NE、PRA、ALD和Ang Ⅱ水平均显著低于A 组,术后1 个月LVEF、LVSEd和LVDEd 显著大于A 组,LAd 水平显著小于A 组(P<0.05),由此可见,PCI 治疗对AMI患者具有显著的治疗效果,但急诊PCI 在改善心功能,预防心室重构方面效果更胜一筹。究其原因可以发现,急诊PCI 治疗可以尽早抑制RAAS 系统被激活,抑制交感神经的兴奋性,从而有效预防梗死区域的进一步扩大;同时急诊PCI 相较于择期PCI 而言可以最大限度地减轻心肌缺血-再灌注所造成的损伤,更能够避免因长时间的血运重建而引发的氧自由基大量释放,减轻对心肌细胞造成的损伤[7]。另外,有研究证实[8],急诊PCI 手术治疗还有助于降低AMI 患者梗死发生率,保障患者的治疗效果。
综上所述,PCI 作用于AMI 患者不仅可以有效改善患者的心功能,还可以预防心室重构,但急诊PCI 相较于择期PCI 而言治疗效果更具有优势,临床价值显著。

