玻璃体切割术在糖尿病视网膜病变中的应用效果
陈 锋
江西省景德镇市第一人民医院眼科,江西景德镇 333000
玻璃体视网膜手术从1990年开始出现,历经了20G、25G 及23G 的变迁,传统常规玻璃体切割术已逐渐演变为玻璃体切割术。玻璃体切割术的手术切口较小,而且术后无需缝合操作,从而明显提高了患者的手术舒适度[1]。其次,玻璃体切割术的切割速率极高,且切割力度相对比较大,手术时间能够缩短,以及视网膜牵拉作用明显降低,更有利于术后视网膜脱离风险性的降低[2]。此外,玻璃体切割术能够实施多种操作,手术过程中器械次数较小等优势,使20G、25G 的技术优势得到有效融合,提高手术治疗适应症,提高整体临床疗效[3-6]。基于此,本研究特选择景德镇市第一人民医院眼科所收治的80 例眼科糖尿病视网膜病变患者为研究对象,探讨玻璃体切割术在视网膜病变中的应用效果。
1 资料与方法
1.1 一般资料
选取2017年1月至2019年6月景德镇市第一人民医院眼科收治的80 例眼科糖尿病视网膜病变患者(80 眼)作为研究对象,采用随机数字表法将其分为对照组(40 例,40 眼)和实验组(40 例,40 眼)。对照组中,男22 例(22 眼),女18 例(18 眼);左眼31 只,右眼9 只;年龄30~49 岁,平均(37.50±3.65)岁。实验组中,男23 例(23 眼),女17 例(17 眼);左眼29 只,右眼11 只;年龄32~47 岁,平均(36.85±3.75)岁。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经景德镇市第一人民医院医学伦理委员会审核及同意,患者均知晓本研究情况并签署知情同意书。
纳入标准:①患者均属于眼科糖尿病视网膜病变疾病[6];②患者均符合手术适应症;③患者的临床资料齐全;④患者的配合依从性高。排除标准:①合并相关严重脏器疾病者;②合并手术禁忌证者;③配合依从性低或者是不愿意配合者。
1.2 方法
对照组患者采用视网膜激光治疗,具体操作如下:治疗前检查患者的眼压、血常规、患者尿常规及血压等指标,结合患者的具体病情,调整激光治疗仪(型号:ESLT 天基权,石家庄三奥医疗器械公司)参数,待充分散瞳后,进行眼底激光治疗。
实验组患者采用玻璃体切割术,具体操作如下:实施球周局部麻醉,由同一名操作者完成手术。填充选择23G 速玻璃体切除术联合C3F8,眼内视网膜裂孔及内引流口封闭选择532 nm 氩绿激光,不联合巩膜扣带术,不联合眼外冷凝。选择套管系统Kall Wang 23G,作巩膜切口(两步法)。手术系统包括Millennium 玻璃体切除机器、PhotonⅡ汞氙灯、高速玻璃体切除加速器系统以及23G 显微手术器械(型号:J-209-23,上海威视医疗设备有限公司);调整手术切除率为2000~2500 r/min,调整负压为400~500 mmHg(1 mmHg=0.133 kPa);选择OCULUS sdi 倒像系统,于广角视网膜镜下实施手术治疗;重水将视网膜下液及展平视网膜排出,以532 nm 实施激光封闭视网膜裂孔、 内引流口以及视网膜变性区液气的交换;术后常规巩膜顶压,仔细检查周边部视网膜。
1.3 观察指标及评价标准
比较两组患者术前及术后各时间的眼压;比较两组手术前后的最佳矫正视力;比较两组患者的术后并发症发生情况。①比较两组患者术前及术后各时间的眼压。包括术前眼压情况、术后1 d、术后1 周以及术后1、3、6 个月,运用括指测法进行操作。正常眼压的范围为10~21 mmHg[4-5]。②比较两组手术前后的最佳矫正视力。③比较两组患者的术后并发症发生情况。术后并发症包括高眼压、低眼压、白内障、玻璃体出血等情况。
1.4 统计学方法
采用SPSS 20.0 统计学软件进行数据分析,符合正态分布的计量资料用均数±标准差(±s)表示,两组间比较采用独立样本t 检验;计数资料采用率表示,组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组术前及术后各时间点眼压的比较
两组术后1 d 及术后1、3、6 个月的眼压与本组术前比较差异无统计学意义(P>0.05),两组术后1 周的眼压高于本组术前,差异有统计学意义(P<0.05);两组术前、术后1 d、术后1 周及术后1、3、6 个月的眼压比较,差异无统计学意义(P>0.05)(表1)。
表1 两组术前及术后各时间点眼压的比较(mmHg,±s)

表1 两组术前及术后各时间点眼压的比较(mmHg,±s)
与本组术前比较,aP<0.05
组别 术前 术后1 d 术后1 d 术后1 个月 术后3 个月 术后6 个月实验组(n=40)对照组(n=40)t 值P 值16.55±2.35 16.60±2.25 0.0972 0.9228 16.46±2.05 16.40±2.10 0.1293 0.8974 22.45±3.50a 22.55±2.40a 0.1490 0.8819 16.50±2.05 16.30±2.10 0.4310 0.6676 17.35±1.80 17.40±1.85 0.1225 0.9028 17.60±2.05 17.50±2.10 0.2155 0.8299
2.2 两组手术前后最佳矫正视力的比较
两组术前的最佳矫正视力比较,差异无统计学意义(P>0.05);两组术后3 个月的最佳矫正视力低于术前,差异有统计学意义(P<0.05);实验组术后3 个月的最佳矫正视力低于对照组,差异有统计学意义(P<0.05)(表2)。
表2 两组手术前后最佳矫正视力的比较(±s)
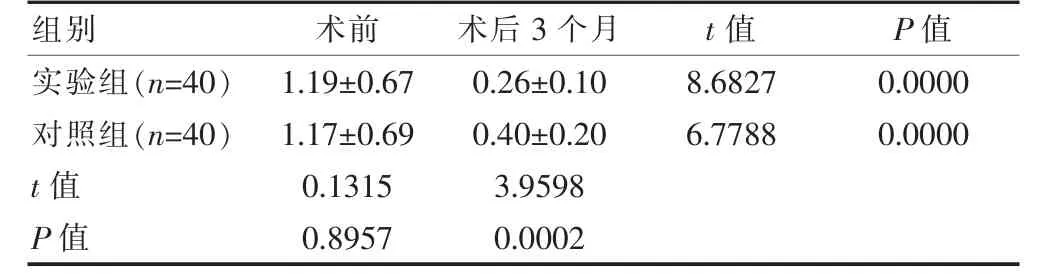
表2 两组手术前后最佳矫正视力的比较(±s)
组别 术前 术后3 个月 t 值 P 值实验组(n=40)对照组(n=40)t 值P 值1.19±0.67 1.17±0.69 0.1315 0.8957 0.26±0.10 0.40±0.20 3.9598 0.0002 8.6827 6.7788 0.0000 0.0000
2.3 两组患者术后并发症发生情况的比较
实验组的术后并发症总发生率低于对照组,差异有统计学意义(P<0.05)(表3)。

表3 两组患者术后并发症发生情况的比较[n(%)]
3 讨论
眼科糖尿病视网膜病变疾病的治疗复杂性高,因此临床需根据病因、病情及玻璃体视网膜病变的发展情况进行个性化治疗[7]。以往临床视网膜激光治疗在手术操作过程中,由于频繁的手术器械进出,容易产生各种并发症(如:①致使巩膜穿刺口周边部视网膜小裂孔现象;②锯齿缘离断现象;③切口附近组织增生现象;④玻璃体切割术头流量大现象的发生率增加等),而且具有较大的相应吸力,容易发生不良情况(如:①增值膜的牵拉出血情况;②及视网膜被误吸;③误咬而致医源性视网膜裂孔等)[8-9]。手术治疗的疗效主要取决于两个方面,即眼科糖尿病视网膜病变疾病患者患眼的术前病变严重程度,以及术者的技巧、手术设备先进程度等。故此,在积极掌握正确手术时机、娴熟手术技术的重要前提下,拥有先进手术设备可以方便快捷顺利完成手术,一定程度上能够明显降低手术并发症发生率、手术风险性等,从而取得更理想手术效果[10]。
开展玻璃体切割术,选择械管径约为0.60 mm 的23G 微创玻璃体切割术手术器械,经套管进出手术器械,从而不容易出现玻璃体基底部牵拉情况,更利于降低切口相关视网膜裂孔发生率[11-12]。23G 玻璃体切割头高速小量切割,能够明显减少出血发生率、网膜裂孔发生率等[13]。与视网膜激光治疗相比而言,玻璃体切割术的23G 玻璃体切割头末端的距离更短,可以代替部分剪刀,更精细处理视网膜增值膜。此外,玻璃体切割术仅有比较小巩膜穿刺口,所以无需术后缝合操作,能够促进术后伤口快速愈合,而且术后相关刺激症、炎症反应等发生率均较低[14-15]。落实开展玻璃体切割术于临床实际工作中,该术式与传统治疗方案相比较而言,其手术创伤性更小,术后恢复更快,且术后并发症发生率更低,具体而言,包括其一,玻璃体切割术对于各类玻璃体视网膜疾病均可适用;其二,微创技术辅助能够使巩膜切口直径明显减少,且不容易出现手术器械牵拉或损伤情况,从而利于术后快速恢复,同时降低相关术后并发症发生率;其三,因为玻璃体切割头刀口能够最大限度接近末端,因此有利于术中分割纤维血管膜组织的控制,从而减少视网膜损伤率[16]。
本研究结果显示,两组术前、术后1 d、术后1 周及术后1、3、6 个月的眼压比较,差异无统计学意义(P>0.05);两组术后1 周的眼压均高于术前,差异有统计学意义(P<0.05),说明玻璃体切割术更有助于改善患者的眼压指标。两组的术后3 个月最佳矫正视力高于术前,差异有统计学意义(P<0.05);实验组术后3 个月的最佳矫正视力低于对照组,差异有统计学意义(P<0.05),说明玻璃体切割术更有助于改善患者的最佳矫正视力。实验组的术后并发症总发生率低于对照组,差异有统计学意义(P<0.05),说明玻璃体切割术的治疗安全性更高。与陈晓等[17]的研究结论“采用高速双线性玻璃体切割手术系统治疗PDR 疗效明显,手术安全性更高、操控更方便。”相符。由此说明,玻璃体切割术的临床应用效果更优,而且治疗安全性更高,可缩短术后各时间段泪膜破裂时间,降低术后并发症发生率,更利于术后恢复[18]。
综上所述,玻璃体切割术能够缩短眼科糖尿病视网膜病变疾病患者的术后各时间段泪膜破裂时间,可提高手术治疗安全性,用于眼科糖尿病视网膜病变疾病患者中效果显著。但是本研究具有一定局限性,未纳入眼科糖尿病视网膜病变疾病患者为研究范围,其次本研究未进行后期随时研究对象,并且无追踪出院后治疗效果。

