基于fMRI技术观察中西医结合治疗对急性缺血性脑卒中默认网络的影响
朱丹,刘永康,厉励,吴明华,钱斐
(南京中医药大学附属医院,江苏 南京 210029)
中风是世界排名第2的常见死亡原因,具有高致残率和高复发率[1]。缺血性中风,即缺血性脑卒中,由大脑大动脉闭塞引起,是中风的主要病理类型,脑卒中急性期的早期诊断和干预对预防脑卒中复发和改善病人生存质量具有重要意义[2-3]。阿司匹林是缺血性脑卒中抗血小板聚集的标准治疗药物,但部分患者存在阿司匹林抵抗,有关研究显示联合抗血小板聚集治疗并不能降低脑卒中复发的风险。中医药为脑卒中的治疗提供了新的思路,根据2018年专家共识,疏血通注射液在脑卒中治疗中发挥重要作用[4],有助于改善急性脑卒中的神经功能和日常生活能力。药理学研究亦表明疏血通注射液可保护血管内皮功能、抑制血小板聚集、改善微循环、促进纤维蛋白降解等[5-8]。功能磁共振成像(Functional magnetic resonance imaging,fMRI)是一种无创的神经成像技术,反映了大脑自发的内在活动。静息状态下,大脑是由多个时间和空间相关的功能网络共同组成。卒中后梗死灶损伤大脑结构,导致功能网络的平衡受到破坏,从而影响整个大脑的功能活动。默认网络(Default mode network,DMN)是静息态中明确的功能网络,其功能连接的异常与脑卒中的发生密切相关。多项研究证实脑卒中后DMN内功能连接降低[9],然而尚无研究揭示疏血通注射液联合常规治疗前后DMN的改变,以及其疗效基础上的影像学机制。因此本研究观察疏血通注射液联合常规治疗(中西医结合治疗)对急性缺血性脑卒中患者临床疗效的影响,并基于fMRI结合独立成分分析方法,探讨中西医结合治疗对DMN内功能连接的影响,揭示其可能的神经影像学机制。
1 临床资料
1.1 一般资料
研究共招募了2019年1月至2020年12月在南京中医药大学附属医院(江苏省中医院)脑病中心住院的21名急性缺血性脑卒中患者,在数据分析过程中1名男性患者由于头动幅度过大(三维转动>3°),予以剔除,余20名患者纳入研究(7名女性和13名男性),年龄40~75岁,平均年龄(63±9)岁,平均病程(53±17)h。另外,我们还通过广告招募与患者年龄、性别和受教育程度相匹配的20名健康受试作为对照组(8名女性和12名男性),年龄40~75岁,平均年龄(61±8)岁。本研究经南京中医药大学附属医院伦理委员会论证并通过,伦理审批号:2018NL-102-03,所有受试者均获得书面知情同意。本试验方案在中国临床试验注册中心(ChiCTR)完成注册,注册号:ChiCTR1900020915。
1.2 诊断标准
西医诊断标准:参照《中国急性缺血性脑卒中诊治指南2018》[10]中急性缺血性脑卒中的诊断标准:①急性起病;②局灶神经功能缺损(一侧面部或肢体无力或麻木、语言障碍等),少数为全面神经功能缺损;③影像学出现责任病灶或症状/体征持续24 h以上;④排除非血管性病因;⑤脑CT/MRI排除脑出血。
中医诊断标准:参照《中风病诊断与疗效评定标准(试行)》[11]中中风病的诊断标准:①主症:半身不遂、言语謇涩或不语、偏身感觉异常、口舌歪斜;②次症:头痛、眩晕、瞳神变化、饮水发呛、目偏不瞬、共济失调;③起病方式:急性起病,发病前多有诱因,常有先兆症状;④发病年龄:多在40岁以上。具备2个主症或1个主症和2个次症,结合起病、诱因、先兆症状、年龄即可确诊。不具备上述条件,结合影像检查结果亦可确诊。
1.3 纳入标准
①首次发病,同时符合急性缺血性脑卒中和中风病的诊断标准;②年龄35~75岁;③发病72 h以内;④神经功能缺损程度NIHSS评分为3~22分;⑤神志清醒,可耐受30 min的磁共振检查。
1.4 排除标准
①合并有脑出血;②合并有严重的内科疾病、外科疾病以及精神病者;③过敏体质以及对水蛭、地龙过敏者;④妊娠期或哺乳期;⑤正在参与其它临床试验者。
2 方法
2.1 治疗方法
所有纳入患者参照《中国急性缺血性脑卒中诊治指南2018》[10]制定常规治疗方案,同时予疏血通注射液6 mL加入0.9%氯化钠注射液250 mL中静脉滴注,每日1次,治疗14 d,随访至发病30 d。在入组当天(治疗前)、发病后1个月(治疗后)分别进行临床量表评价和fMRI。健康受试只进行1次fMRI。对治疗前后临床量表评分进行分析,比较治疗前后fMRI中DMN内功能连接的差异脑区,并将治疗前后DMN内功能连接的变化和临床量表评分的变化进行相关性分析。
2.2 观察指标及方法
2.2.1 疗效评价
2.2.1.1 临床量表评价 ①美国国立卫生研究院卒中量表(The national institutes of health stroke scale,NIHSS)[12],分数越高,神经功能缺损越严重;②改良Rankin表(Modified Rankin scale,mRS)[13],分数越高,病残程度越严重;③日常生活活动能力量表(Barthel index,BI)[14],分数越高,日常生活能力越好;④采用《中风病诊断与疗效评定标准(试行)》[11]病类诊断评分,从神识、语言、面瘫、眼症、上肢瘫、指瘫、下肢瘫、趾瘫、其他症征9个方面按程度分别计分,总分越高,病情越重。
疗效评价参考《脑卒中患者临床神经功能缺损程度评分标准》[15]。痊愈:NIHSS降低幅度≥91%,病残程度0级;显效:46%≤NIHSS降低幅度<91%,病残程度1~3级;有效:18%≤NIHSS降低幅度<46%,生活能自理;无效:NIHSS降低幅度<18%。总有效率=(痊愈例数+显效例数+有效例数)/总例数×100%。
2.2.1.2 中医疗效评价 根据《中风病诊断与疗效评定标准(试行)》[11]和《中药新药临床研究指导原则》[16]评估中医疗效。治疗前后分别从神识、语言、面瘫、眼症、上肢瘫、指瘫、下肢瘫、趾瘫、其他症征9个方面按程度评分,总分为各项最高分相加而成,积分越高,症状越重。病类评分降低幅度=(治疗前评分-治疗后评分)/治疗前评分×100%。依据病类评分降低幅度评估中医疗效,基本恢复:病类评分降低幅度≥81%;显著进步:56%≤病类评分降低幅度<81%;进步:36%≤病类评分降低幅度<56%;稍进步:11%≤病类评分降低幅度<36%;无变化:0≤病类评分降低幅度<11%;恶化:病类评分降低幅度为负值。总有效率=(基本恢复例数+显著进步例数+进步例数+稍进步例数)/总例数×100%。
2.2.2 fMRI数据采集与分析 所有磁共振数据采集均在江苏省中医院放射科完成,采用Siemens Verio 3.0T超导MRI扫描仪,18通道头颅线圈。所有患者均进行扩散加权成像(Diffusion weighted imaging,DWI)、3D-T1WI和静息态fMRI。静息态功能像采用GRE-EPI序列,具体参数如下:TR=2 310 ms,TE=21 ms,翻转角90°,视野224 mm×224 mm,矩阵64×64,层厚3.5 mm,共扫描210个时间点。结构像采用3D MPRAGE序列,具体参数如下:TR=2 500 ms,TE=2.26 ms,翻转角9°,视野256 mm×256 mm,层厚1 mm,层数176。
采用MRIcron软件,由1名经验丰富的影像科医生和1名神经科医生讨论后通过DWI图像对每例入组的患者手动描绘出责任病灶的轮廓图像(2名医生事先均不知晓患者的临床量表测评结果),利用SPM12和ANTs对责任病灶图像进行标准化配准,最终生成病灶叠加图,并将此生成图像用于后续的分析中。
分析均基于患者功能图像减去病灶叠加图的健康脑图像,由此保证分析的脑组织均为有效脑区。所有静息态fMRI的图像均基于Matlab平台,使用SPM8、ANTs、GRETNA、GIFT软件。首先去掉前10个时间点以避免不稳定的磁场对试验的影响,然后进行时间层和头动校正,将头动三维平移>3 mm,三维转动>3°的患者数据剔除,然后利用ANTs进行两步配准得到标准空间的功能像。共20名患者2个时点的数据进入后续分析过程。再以全宽半高(FWHM)为6 mm的高斯平滑。采用空间独立成分分析(Independent component analysis,ICA)方法提取静息态脑网络。使用GIFT软件包进行ICA成分分解,估计出20个独立成分,然后根据逆向重建,重建出各个独立成分的时间序列和空间分布,重建后的平均空间图被归一化为标准化的功能连接强度。通过视觉检查确定DMN,以此用于后续分析。
2.3 统计学分析
临床量表评分采用配对样本t检验。fMRI数据首先进行单样本t检验,并基于团块水平进行FWE校正,voxelP<0.001,clusterP<0.05,得到组水平的DMN。然后在DMN范围内进行双样本t检验,比较患者和健康受试的差异,配对样本t检验,比较治疗前后的差异。多重比较校正同样采用基于团块水平的FWE校正,voxelP<0.001,clusterP<0.05。再将异常脑区的DMN内功能连接值提取出来,与临床量表评分做Pearson相关性分析,统计学检验均取P<0.05。
3 结果
3.1 患者治疗前后疗效观察
量表评分结果见表1。治疗后,20例患者痊愈2例,显效10例,有效7例,无效1例,总有效率为95%。
3.2 患者中医疗效情况
中风病病类诊断评分结果见表2。治疗后,20例患者基本恢复4例,显著进步6例,进步2例,稍进步6例,无变化2例,恶化0例,总有效率为90%。

表1 患者治疗前后临床量表评分变化
注:与治疗前比较,**P<0.01。
3.3 患者治疗前病灶叠加图
将所有患者病灶进行叠加,轮廓如图1所示,病灶部位累及额叶、颞叶、小脑、基底节区等。

表2 患者治疗前后中风病病类诊断评分变化
注:与治疗前比较,**P<0.01。
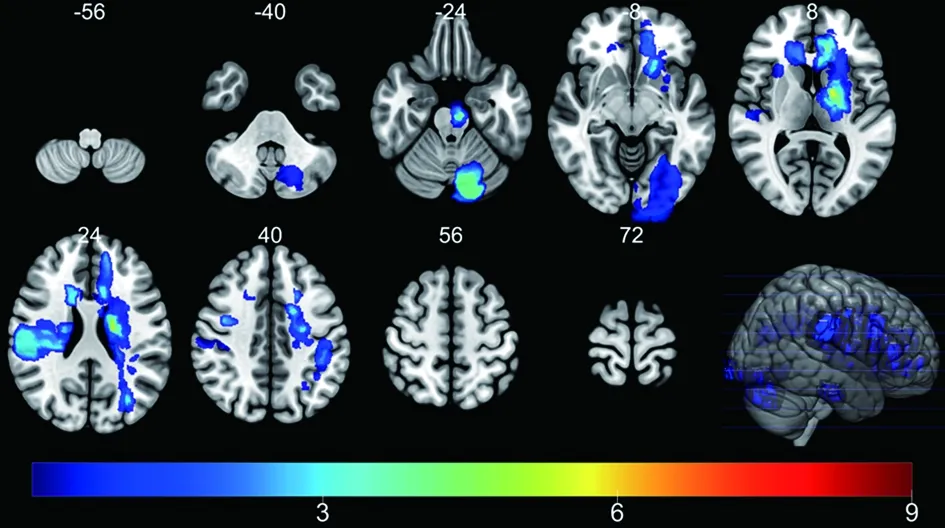
注:不同颜色代表该部位存在损伤的患者数量图1 患者的病灶分布图
3.4 静息态DMN图
从ICA分离出的20个独立成分,我们通过视觉检查所确定的DMN如图2所示,DMN包括内侧前额叶皮质、前扣带回、后扣带回、楔前叶、顶下小叶等脑区。后续分析均基于此DMN,分别比较患者治疗前和健康受试、患者治疗后和健康受试、患者治疗前后DMN内的功能连接差异。
3.5 治疗前患者与健康受试DMN内功能连接差异脑区
与健康受试相比,中西医结合治疗前患者DMN内功能连接显著降低的脑区是右侧颞上回、右侧楔前叶(表3和图3),无显著增强的脑区。
3.6 治疗后患者与健康受试DMN内功能连接差异脑区
与健康受试相比,中西医结合治疗后患者DMN内功能连接既无显著增强脑区,也无显著降低脑区。

图2 组水平的DMN图
3.7 中西医结合治疗前后患者DMN内功能连接差异脑区
经疏血通注射液联合常规治疗后,患者DMN内功能连接显著增强的脑区是右侧后扣带回、右侧楔前叶(表4和图4),无显著降低的脑区。
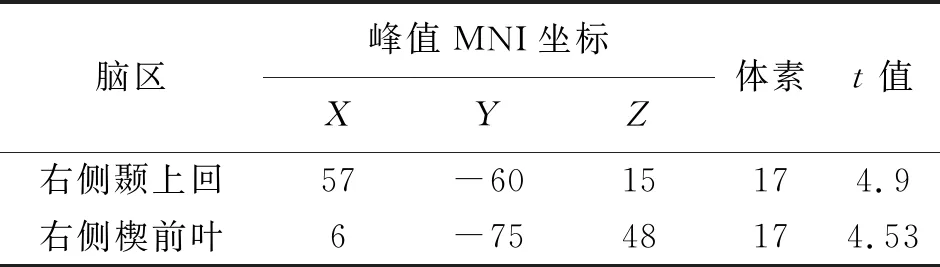
表3 治疗前患者与健康受试DMN内功能连接差异脑区
注:双样本t检验,P<0.05,Alphasim校正,cluster size=17。

注:红色区域代表患者DMN内功能连接降低脑区图3 治疗前患者与健康受试DMN内功能连接差异脑区

表4 中西医结合治疗前后患者DMN内功能连接差异脑区
注:配对t检验,P<0.05,Alphasim校正,cluster size=15。
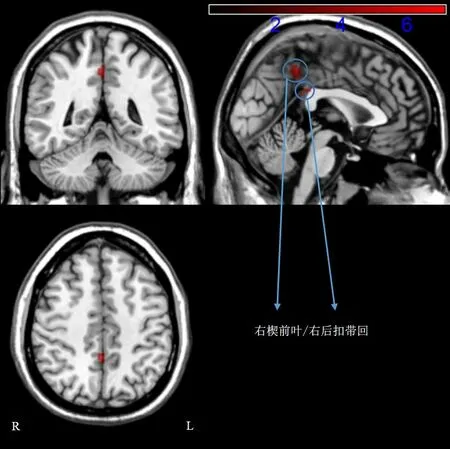
注:红色区域代表患者治疗后DMN内功能连接增强脑区图4 患者治疗前后DMN内功能连接差异脑区
综上所述,急性缺血性脑卒中患者较健康受试DMN内楔前叶的功能连接显著降低,经疏血通注射液联合常规治疗后,楔前叶的功能连接显著增强,并与健康受试无显著差异(图5)。

图5 DMN内右侧楔前叶功能连接在患者治疗前后及健康受试之间的差异
3.8 治疗前后患者DMN内功能连接值变化与临床量表评分变化的相关性分析
提取患者治疗前后DMN内差异脑区的功能连接值,与临床量表进行相关性分析可见,治疗前后DMN内右侧楔前叶功能连接的差值与NIHSS量表治疗前后的差值呈负相关(r=-0.657,P<0.01),与BI量表治疗前后的差值呈正相关(r=0.585,P<0.01),表明患者经治疗后,神经功能缺损恢复越好及日常生活能力提高越多,DMN内右侧楔前叶的功能连接越强。见图6。

图6 DMN内功能连接值变化与临床量表评分变化的Pearson相关性分析
4 讨论
缺血性脑卒中是临床最常见的卒中类型,在我国占脑卒中的69.6%~70.8%[17-18]。疏血通注射液主要原料为水蛭和地龙,已被纳入缺血性脑卒中治疗的临床应用专家共识,在适应证、禁忌症、干预时点与用法用量、合并用药以及安全性上均规范应用[4]。水蛭性咸、苦、平,有小毒,归肝经,破血通经,逐瘀消癥。地龙性寒,味咸,清热定惊,通经活络,平喘利尿。两药配伍,共奏活血化瘀、息风通络之功。临床研究表明,疏血通注射液可以促进神经功能恢复,改善生活质量[19-21],具有明确中西医疗效,然而其效应机制尚不清楚。近年来,越来越多的fMRI技术被用于研究各类脑部和其他疾病,它不仅从结构更能从功能方面研究大脑的内在活动。先前的研究已经证实卒中后与神经元活动异常相关的多个脑神经功能网络发生异常,特别是DMN[22]。因此,本研究基于静息态fMRI技术,运用独立成分分析方法,评价疏血通注射液联合常规治疗对急性缺血性脑卒中DMN内功能连接的影响,探讨中西医结合治疗疗效基础上的脑功能网络机制。
NIHSS量表是在急性脑卒中研究中提出的神经功能检查量表,mRS量表用来衡量脑卒中患者残障程度和神经功能恢复状况,BI量表是衡量患者日常生活能力,3种量表内容全面,可信度、效度及敏感度均较高,从不同角度评估患者病情及预后,均是临床常用的卒中量表。本研究中急性缺血性脑卒中患者经中西医结合治疗后,NIHSS、mRS量表评分较治疗前显著降低,BI量表评分较治疗前显著升高,中医病类诊断评分显著降低,提示缺血性脑卒中中西医结合治疗后在神经功能缺损程度、病残程度、日常生活能力及中医病情严重程度方面疗效显著,中西医总有效率达90%~95%。说明疏血通注射液联合常规治疗急性缺血性脑卒中总体临床疗效确切。
本研究结果显示急性缺血性脑卒中患者DMN内功能连接显著降低的脑区是右侧颞上回、右侧楔前叶,经疏血通注射液联合常规治疗后,患者DMN内功能连接与健康受试无显著差异。由此可见,中西医结合治疗可以改善急性缺血性脑卒中患者的DMN内功能连接,从而改善患者临床症状。患者治疗前后的比较显示中西医结合治疗可显著提高DMN内右侧后扣带回和右侧楔前叶的功能连接。同时相关性分析显示DMN内右侧楔前叶功能连接的变化与临床指标的改善显著相关,主要表现在神经功能的恢复程度和日常生活能力的提高程度。由此可见,中西医结合治疗的效应脑区可能与DMN内楔前叶的功能连接有关,这也为将来脑卒中后的康复治疗提供指导。
脑功能网络的重组对脑卒中患者的神经功能恢复起着至关重要的作用,对临床康复有着举足轻重的指导作用。DMN是静息态脑网络中最重要的功能网络之一,主要功能表现为认知和情感控制。而楔前叶与相邻的后扣带回是DMN中最为活跃的大脑皮层,可以将自身和周围世界收集的信息进行整合和重新分配,在情景记忆过程中发挥主导作用。既往多项研究表明[23-24]卒中后患者DMN内后扣带回、楔前叶、内侧前额叶皮质的功能连接显著降低。DMN的改变可能与以下几个原因有关:首先责任病灶可能与DMN的某些脑区之间存在直接或间接的解剖联系;其次,卒中后神经递质可能异常释放和过度沉积在DMN的某些脑区;最后,大脑包含了多个相互连接的静息态功能网络,如感觉运动网络、额顶叶网络、突显网络等,DMN的损伤可能继发于其他功能网络的损伤。通过我们的研究结果证实了脑卒中患者神经功能缺损的改善和日常生活能力的提高伴随着DMN内右侧楔前叶功能连接的提高。这也表明了右侧楔前叶的功能网络连接评估可以作为评价缺血性脑卒中治疗效果的潜在指标。
缺血性脑卒中后神经功能的重塑是由多种因素综合影响的结果[23],本研究肯定了疏血通注射液联合常规治疗方案可以提高患者神经功能恢复和改善生活质量,其治疗效果可能与大脑神经功能网络的重组即DMN内功能连接的提高有关。但本研究仍存在很多不足,首先,由于病灶的个体差异,虽然我们在数据分析过程中已去除病灶,仅保留未受损脑区,但在试验过程中,我们很难找到病变部位、大小和疾病严重程度完全相同的患者。其次,本研究只针对2个时间点,仍需要长期随访,以期纵向地观察康复过程中功能网络的变化,最后,本研究只是研究中西医结合治疗方案对急性缺血性脑卒中的影响,未设置随机对照试验。尽管有以上的不足,静息态fMRI仍然是神经影像学的一把利剑,为缺血性脑卒中的诊治提供新思路。

