根本原因分析法对重症颅脑损伤行肠内营养治疗患者并发症和营养状况的影响
李晓慧 江苏省泰州市姜堰中医院重症医学科 225500
肠内营养(EN)是通过胃肠道给予患者提供每日所需的营养成分,常应用于重症患者、手术患者的辅助治疗中,可以保护肠黏膜屏障功能、减少肠道菌群易位,刺激肠道激素等分泌,也利于改善体内外环境,促进患者免疫功能的恢复,在重症监护室(ICU)得到广泛应用[1]。大多重症颅脑损伤患者不能自行进食,且机体处于高消耗状态,代谢出现明显紊乱,免疫力下降,营养不良等的发生率较高,不利于患者病情恢复,因此对ICU重症颅脑损伤患者给予EN支持治疗,有着至关重要的意义[2]。有研究证实[3],EN易发生胃肠道反应、导管脱落或堵塞、水电解质紊乱、吸入性肺炎等并发症,影响护理安全和患者的疾病预后,严重时会威胁患者的生命安全,因此,对行肠内营养支持的患者实施科学合理的护理措施,利于患者疾病恢复和护理效果的提高。根本原因分析法(RCA)是一种新型的管理工具,通过对既往不良事件进行回溯性分析,查找发生的可能原因,制订纠错和防范措施,避免类似不良事件的再次发生,已广泛应用于临床护理的管理工作中[4]。本文对行EN的重症颅脑损伤患者采用RCA护理防控措施,观察对其并发症和营养状况的影响,报道如下。
1 资料与方法
1.1 一般资料 选择2018年1月—2020年6月我院ICU收治的行肠内营养治疗的重症颅脑损伤患者108例作为观察对象。纳入标准:外伤史,经头颅CT或MRI或手术诊断为颅脑损伤;年龄20~75岁,格拉斯哥昏迷评分(GCS)≥10分,住院时间≥2周;患方知情同意和经医学伦理审批。排除标准:脑死亡、濒死期、重要脏器功能严重不全,中途死亡等。其中,男73例,女35例;年龄21~70岁,平均年龄(43.37±6.29)岁;入住ICU时间3~11d,平均入住ICU时间(6.58±2.14)d;致伤原因为车祸伤81例,坠落伤16例,打击伤8例,其他3例。按数字表示法将患者分成观察组和对照组,各54例。两组一般资料比较,无统计学差异(P>0.05),有可比性。
1.2 护理方法 (1)对照组:根据营养公式,计算患者所需能量,采用肠内营养乳剂(厂家:费森尤斯卡比华瑞制药有限公司;国药准字:J20140077)鼻饲,给予常规护理措施。(2)观察组:在对照组的基础上采用RCA护理措施。
1.2.1 建立组织:由护士长建立“EN管理小组”,选取3~4名专科护士为小组成员。收集ICU行EN发生并发症的病例资料,采用RCA将近端、浅显原因理清并进行分析,主要问题是这些原因是不是导致并发症的原因,如果排除这些原因后是不是能避免并发症的发生,当这些原因排除后会不会导致这些并发症发生?根据查找的可能原因,制订相应的防控计划和整改措施。
1.2.2 分析原因:主要有胃肠道、代谢性、机械性和感染性并发症。(1)在胃肠道并发症中,腹泻的原因可能是营养液的渗透压过高,输注速度和过快温度过低等;恶心呕吐的原因是配比乳糖和脂肪含量较高,输注速度过快等,患者胃潴留、胃肠道病变;便秘的原因是胃肠道蠕动减缓、低血钾、吸入气体过多等。(2)代谢并发症主要有水电解质紊乱导致脱水和低血钾,高血糖症,肝功能受损等。(3)机械并发症为鼻咽部和食管黏膜损伤、喂养管堵塞、胃肠造瘘口漏等。(4)感染性并发症有误吸导致的窒息和吸入性肺炎等。
1.2.3 防控措施:(1)胃肠道并发症:密切观察患者的排便情况,准确记录液体出入量;营养液要现配现用,低温保存时间不超过8h;注意肛周和会阴部的皮肤护理,避免腹泻的发生。按照配方标准配制营养液,保持37℃左右的滴注温度;严格控制营养液的浓度和输注速度,输注前检查胃残留量和充盈度;采用微量控制的匀速输注方法,宜从小剂量开始,速度控制在10~20ml/h,待患者适应后再将滴速逐渐调整至30~40ml/h,患者耐受性较好时可调整至100~125ml/h;输注药物时应稀释后再输注,可减少恶心呕吐的发生。面罩给氧的患者尽量取侧卧位,避免舌根后坠,减少气体从口腔进入呼吸道;病情允许时协助患者定时翻身,适当给予腹部按摩、热敷和针灸等,减少腹胀的发生;及时观察患者排便情况,按需给予心理饮食干预和使用缓泻剂,避免发生便秘。(2)代谢性并发症:根据患者的病情和身体状况,注意气管切开、发热、瘘管、药物应用等特殊情况,精准计算每日所需补液和喂养量,正确统计出入量,观察患者的口渴、肢体感觉、皮肤弹性等情况,避免发生高渗性脱水和低血钾等水电解质紊乱。注意患者的肝胆疾病,营养液中氨基酸成分激活肝酶系统等,避免肝功能受损。监测血糖变化,严防高血糖症,尤其是患有糖尿病的患者。(3)机械性并发症:妥善固定各种导管,保持导管畅通和舒适度,避免因导管移位、折弯等造成鼻咽部和食管等黏膜损伤和造瘘处漏出;合理使用镇静剂和神经肌肉阻滞剂,避免影响患者的咳嗽和呕吐反射,定期对患者进行精神、睡眠、谵妄等评分,及时调整诊治疗护理措施,减少机械性并发症。(4)感染性并发症:定期检查和评估导管的位置、通畅性和上腹围,注意喂养时的体位、胃内容物的监测,肠内营养的温度,鼻饲插管患者误吸后的处理方法,交班时的内容明细等;在连续输入营养液时,应4~6h使用温水冲洗管道;输注营养液时尽量协助患者取半卧位(20°~30°)或适当抬高头部,尽量采用重力滴注的方法;定时测量患者胃内残余量(通常6h抽吸1次),避免残留引发误吸。加强巡视和床边交接班制度,正确完成各种记录表;监测患者的生命体征和血流动力学指标,及时发现并发症发生的先兆或苗头,防患于未然。
1.3 观察指标 (1)并发症:统计干预2周内两组的腹泻、脱水、电解质紊乱、导管堵塞、吸入性肺炎等并发症发生率。(2)营养状况指标:于干预前和干预2周后,检测两组前白蛋白(PAB)、转铁蛋白(TRF)水平和肱三头肌皮褶厚度(TSFT)。(3)护理效果指标:观察两组的营养不良率、护理差错率和护理满意度等指标。
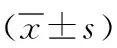
2 结果
2.1 两组并发症比较 观察组的并发症发生率显著低于对照组(χ2=4.158,P=0.042<0.05)。见表1。

表1 两组并发症比较
2.2 两组营养状况指标比较 干预前,两组的PAB、TRF和TSFT等营养状况指标比较无差异(P>0.05);干预2周后观察组各指标水平显著高于对照组(P<0.05)。见表2。
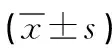
表2 两组营养状况指标比较
2.3 两组护理效果指标比较 观察组的营养不良率和护理差错率显著低于对照组,护理满意度高于对照组(P<0.05)。见表3。
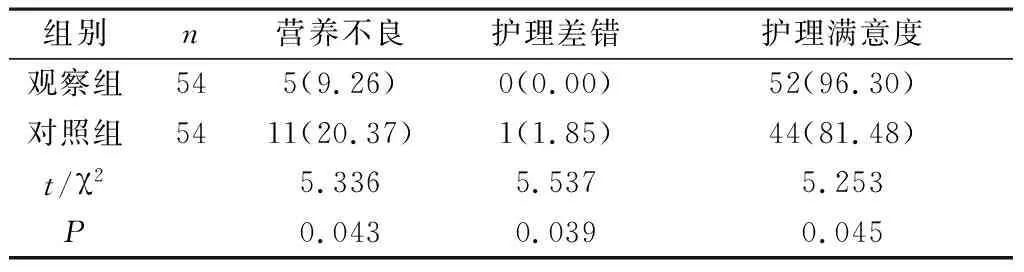
表3 两组护理效果指标比较[n(%)]
3 讨论
重症颅脑损伤的患者病情危重,机体处于应激状态,常发生代谢异常和代谢性酸中毒,导致脑组织中大量乳酸堆积,损伤脑神经功能,严重影响疾病预后。患者的机体处于高代谢、高分解的状态,消耗能量以及产热量较大;加上该类患者常并发意识障碍、吞咽障碍、应激性溃疡等,不能顺利进食,易导致营养不良[5]。EN可以通过鼻饲的方法将营养物质输入患者的胃内,刺激胃肠的生理功能,利于营养的吸收,从而改善患者的营养状况。常规的护理措施仅单纯的对疾病进行干预,通过既定的方案实施肠内营养、管道护理、健康指导等,但护理人员按照既定的工作模式,缺乏主观能动性,加上护士的护理经验、专业素质参差不齐,难免会出现EN并发症,影响患者的康复效果。
本文结果显示,观察组的并发症发生率低于对照组(P<0.05)。RCA是采用结构式问题处理方法,逐步找出问题存在的根本原因,并提出解决问题的措施,预防类似问题再次发生,显著提高了护理安全性。李芸等[6]对ICU肠内营养患者总结EN并发症的高危因素,加强护患沟通,注重健康教育和心理护理,加强病房巡视预防非计划拔管,及时补充白蛋白,监测血糖和电解质等管理措施,降低了EN并发症发生率,提高了治疗效果。笔者充分认识到重症颅脑损伤患者行EN治疗的重要性和发生EN并发症的危害性,采用RCA管理工具进行对ICU既往发生EN并发症进行分析,查找导致消化道、代谢性、机械性和感染性EN并发症可能存在的客观原因,提出针对性的防控方案和整改措施,将可能存在的护理隐患和不安全因素消灭在萌芽中,避免了各种并发症的发生,提高了护理安全性。
在本文中,干预2周后观察组的PAB、TRF和TSFT等营养指标水平高于对照组,营养不良率显著低于对照组(P<0.05)。通过患者的病情和身体状况,对营养液成分进行科学配置,保持适宜的温度,采用微量控制的匀速输注方法控制营养液的浓度和输注速度,提高了患者的吸收代谢水平;通过精细化护理措施,注重患者的体位护理,结合腹部按摩和针灸等理疗,促进肠道蠕动,减少了胃肠道反应;经过预见性护理措施,避免了口鼻食管黏膜损伤和造瘘管外漏,减少了导管折弯、移位、堵塞等意外情况,减少了导管不良事件和误吸导致的吸入性肺炎[7],并通过一系列的整改和防范措施,降低了各种并发症发生率,提高了患者对EN的利用度,改善了患者的营养状况。
本文中,观察组的护理差错率低于对照组,护理满意度高于对照组(P<0.05)。RCA是一种新型的护理管理模式,通过回溯的方法从系统里对事件的原因进行查找,制订科学的干预措施,减少或避免再次发生类似不良事件的科学管理工具[8]。ICU护理人员不断更新陈旧的护理观念,强化对新型护理理论和知识的学习,注重护理操作技能和沟通协调能力的提高,加强了岗位责任心,通过提前采取各种预见性护理措施,规避和减少了EN并发症的发生,降低了护理差错率,杜绝了护理事故的发生,提高了医疗护理安全。在改善患者营养状况的基础上,促进了康复速度和提高了救治效果,同时提高了患者对护理工作的满意度,构建了护患关系和谐,提高了ICU的护理质量。
综上所述,对行EN的重症颅脑损伤患者采用RCA护理防控措施,能降低EN并发症率,改善患者的营养状况,提高救治效果,促进患者康复,构建了护患关系和谐,使ICU的护理质量得到持续性改进和提升。

