脑萎缩和咀嚼肌肌少症与老年创伤患者1年死亡率的相关性分析①
赵 静,高 宜,徐 颖,赵志刚,吴雅丽
(首都医科大学附属北京地坛医院神经内科,北京 100015)
老年人创伤占创伤事件的31%,占创伤相关死亡的47%。研究证实衰弱是老年创伤患者不良结局的危险因素[1]。多个国家和组织的相关指南建议在急诊和术前进行衰弱筛查[2]。然而,目前还没有公认的针对急诊创伤患者衰弱评估工具。现有的衰弱评估清单、问卷或功能试验[3]往往并不适用于老年急诊创伤患者早期评价。鉴于衰弱的复杂性及其对创伤老年患者影响的严重程度,对这一人群进行实用、快速可行的评估仍是临床急需解决的问题。
肌少症是指因持续骨骼肌量流失,强度和功能下降而引起的综合症,与衰弱密切相关,并与创伤患者预后不良独立相关[4-5]。肌少症可以通过用胸部和腹盆部计算机断层扫描(computed tomography,CT)进行评价,但老年创伤患者如非必要,通常并不做胸腹部CT扫描。相反,因为即使是低水平创伤,颅内出血的风险也会增加,头部CT通常用于老年患者排查颅内出血。通过头部CT检查咀嚼肌横截面积(masseter cross-sectional area,MCSA)在创伤人群中的机会性评估(即利用已有的常规头颅CT检查捎带着进行评估)肌少症非常便利。已有研究表明,MCSA减少与腹肌肌少症相关[6],衰老的大脑会发生包括萎缩在内的细胞变化。脑萎缩随着年龄的增长而加速。超过1 500例患者10年前瞻性队列分析研究显示,身体衰弱水平的增加与脑萎缩发生的概率增加具有相关性[7]。双尾指数或双尾比值是皮质下脑萎缩的测量指标,使用标准临床成像软件可以在头部CT上轻松测量。本研究旨在考察脑萎缩和咀嚼肌肌少症与老年创伤患者1年死亡率的相关性。
1 资料与方法
1.1 研究对象回顾性分析2017年3月-2020年6月在首都医科大学附属北京地坛医院住院的327例创伤患者的病历资料。纳入标准:(1)年龄≥65岁;(2)因创伤入院;(3)有入院后7 d内的头颅CT影像资料;(4)有现阶段存活/死亡的随访记录,或能与患者或家属取得联系,可获得现阶段存活/死亡信息。排除标准:(1)头部简明损伤定级标准评分≥3分;(2)临床和人口学资料不完整的病例。本研究方案获得本院伦理委员会的批准,因是回顾性病例分析,未签署知情同意书。
1.2 分组和观察脑萎缩指数(brain atrophy index,BAI)、MCSA平均值考虑到脑萎缩和咀嚼肌肌少症没有明确的诊断阈值,选择性别特异性中位数进行二分法分析。据此将327例创伤患者分为4组:同时患有咀嚼肌肌少症和脑萎缩的患者(肌少症+脑萎缩组)、仅患有脑萎缩的患者(脑萎缩组)、仅患有咀嚼肌肌少症的患者(肌少症组)和两种情况均不存在的患者(对照组)。脑萎缩指数(brain atrophy index,BAI)取尾状核间距与颅骨间距的比值。MCSA为双侧咀嚼肌的平均值。如果无法分析一侧咀嚼肌,则仅使用单侧MCSA测量值。在冠状面确定颧弓基底部,在轴面颧弓下2 cm处进行MCSA测量。在冠状面确定穹窿顶点水平进行BAI测量。将尾状核间距除以颅骨间距计算BAI。所有的图像都使用系统自带的工具进行分析。由2位影像学副主任医师共同对CT影像进行回顾性分析,经统一意见后得出结论并做记录。2位评估者测量结果的内部相关系数(intraclass correlation coefficients,ICC)为[MCSA:0.94(95%CI,0.85~0.98),P< 0.001;BAI:0.97(95%CI,0.92~0.99),P< 0.001]。
1.3 协变量包括人口学、临床和损伤特征,具体为年龄、性别、体质量指数、Charlson合并症指数、创伤原因、创伤严重程度评分、简明损伤定级标准评分、是否接受机械通气,ICU住院时间、住院并发症和是否手术等变量。
1.4 结局指标主要结局指标为出院后1年死亡率。30 d死亡率作为次要结局。死亡率数据通过住院、随访记录或研究人员联系患者或家属获取。
1.5 统计学分析采用SPSS 23.0软件进行统计学分析。正态或近似正态分布的连续变量以均数±标准差(±s)表示,非正态分布的连续变量采用中位数(四分位数)表示,分类变量以频数(百分比)表示。采用Kruskal-Wallis检验与Dunn事后检验对非正态分布的连续变量进行组间比较。分类变量的比较采用χ2检验或Fisher精确检验。绘制Kaplan-Meier生存曲线,描述患者出院后的1年生存率。使用log-rank检验进行4组间生存率比较,应使用Bonferroni校正的log-rank检验进行多重比较。使用单因素和多因素Cox比例风险回归模型评估与患者1年死亡率相关的危险因素。在Cox回归模型中,采用标准差标准化方法(Z评分),对MCSA和BAI进行标准化处理,得到均值为0且标准差为1的指标数据。单因素分析中接近显著性的变量(P≤0.20)被纳多因素的模型中。P<0.05为差异有统计学意义。
2 结果
2.1 4组患者1年死亡率的比较4组患者的30 d死亡率差异无统计学意义(P=0.142)。但在1年死亡率差异有统计学意义(P=0.013),多重比较显示,只有肌少症+脑萎缩组患者与对照组间差异有统计学意义(P=0.025)。见表1。各组不同时间的死亡率,经多重比较,只有肌少症+脑萎缩组与对照组差异有统计学意义(P=0.001)。见图1。

表1 4组患者1年死亡率的比较/例(%)

图1 4组患者的Kaplan-Meier生存曲线
2.2 多因素Cox比例风险模型回归分析在调整年龄、共病、临床病程和损伤特征等协变量后,MCSA和BAI的Z评分均与1年死亡率相关。MCSA的标准差每<1个平均值,患者的死亡风险增加1倍[HR(95%CI):2.0(1.2~3.1)];BAI的标准差每>1 个平均值,患者的死亡风险增加1倍:[HR(95%CI):2.0(1.1~3.5)]。见表2。
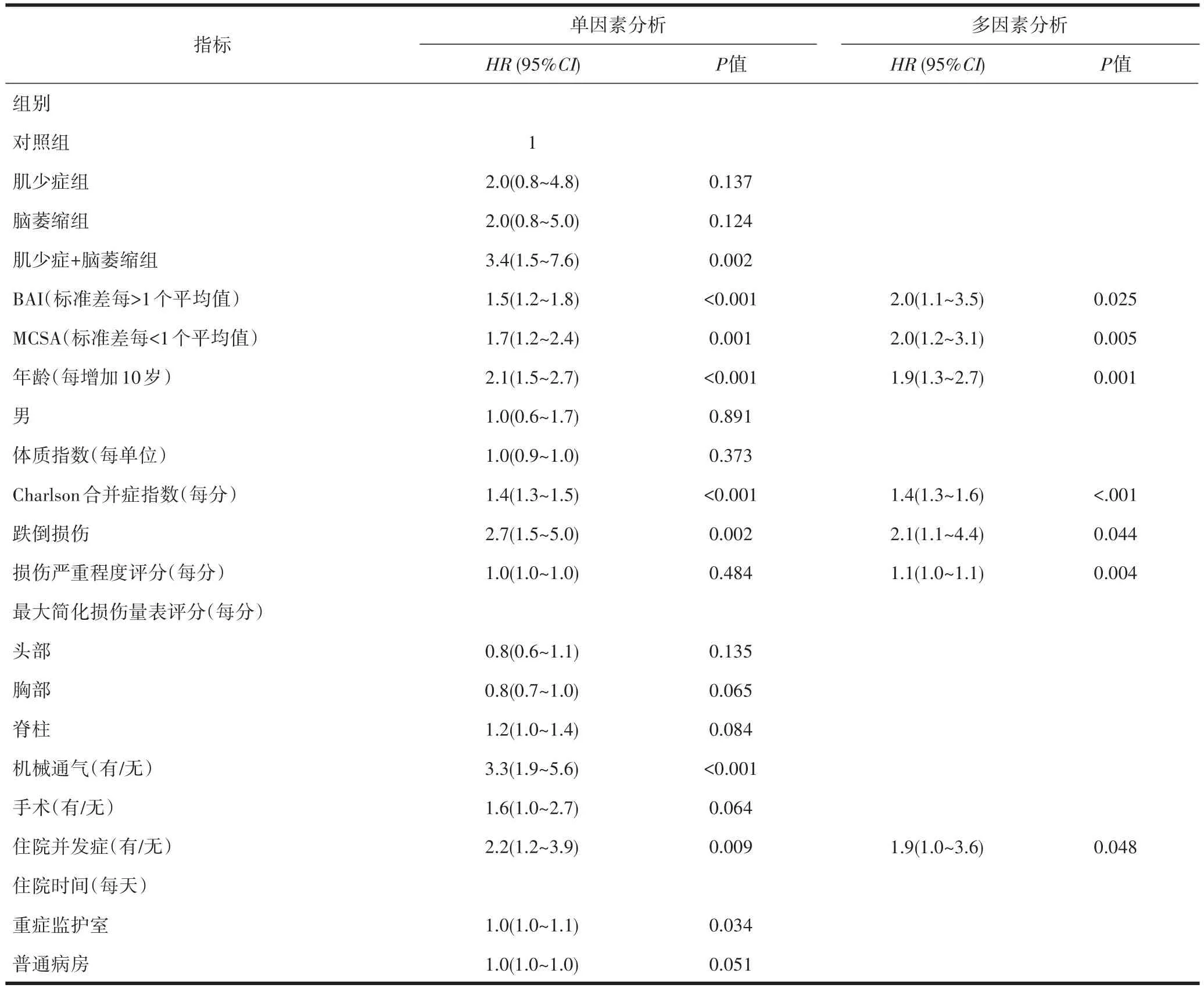
表2 患者死亡率的Cox比例风险模型回归分析
3 讨论
本研究探讨了MCSA和BAI与老年创伤患者1年死亡率的相关性,发现同时患有咀嚼肌肌少症和脑萎缩的患者的生存时间与未患有这两种疾病的患者差异有统计学意义。校正协变量后,咀嚼肌肌少症和脑萎缩均以累加方式与死亡率独立相关。这为开发可靠、客观和实用的评估工具提供了依据。鉴于老年创伤的独特性、紧急性和临床状态的不稳定性,本研究结果对该人群的预后评估具有重要的意义。使用MCSA和BAI的优势在于,老年创伤患者通常把头部CT作为常规检查,数据采集方便快捷,且不需要专门的图像分析软件。本研究显示30 d时肌少症+脑萎缩组的死亡率(15.2%)在数值上仍高于其他组,但差异无统计学意义。
越来越多的数据表明咀嚼肌与全身功能之间具有密切的联系[8]。在结构上,咀嚼肌的纤维主要由I、IIA和IIX型肌球蛋白重链以及不同类型肌球蛋白链混合物组成的混合纤维。混合纤维含量不仅受局部肌肉日常运动的影响,而且因年龄和性别差异个体间很大[9-11]。咀嚼肌张力降低与体质指数和手握力下降显著相关[12]。脑萎缩的发生及其严重程度也与身体衰弱水平具有相关性[7]。Hu等[13]对急诊手术后死亡率的调查发现,术后30 d死亡率和咀嚼肌减少症和脑萎缩之间有很强的相关性。本研究仅观察到,MCSA和BAI的Z评分与1年死亡率相关,而与30 d的死亡率无相关性,可能是因为Hu等[13]的研究纳入的患者创伤严重程度评分中位数为26,远高于本研究的患者。
虽然也可以通过头部CT使用颞肌评估肌少症,但咀嚼肌是负责咀嚼功能的主要肌肉,与营养摄入相关,并与腹部肌少症相关,导致骨骼肌质量损失的相同机制也可能同样作用于咀嚼肌。在老年病研究中,咀嚼肌质量和功能已被用作全身骨骼肌质量的替代指标[14]。
早期识别创伤患者的衰弱情况具有重要的意义。一项研究发现,对70岁及以上的创伤患者,依据衰弱情况完善多学科团队护理计划可有效改善患者的预后[15]。对择期手术的衰弱患者可以采取术前营养、锻炼等干预措施以改善术后结局[16],但这在急性创伤人群中是无法做到的。但早期甄别老年创伤患者中具有衰弱特征高危人群,有利于及时有针对性地组织老年病专家、营养师进行会诊,早期制定多学科的干预计划,以求缩短住院时间、降低并发症和死亡率。
本研究具有一定的局限性。首先,所有病例均来自同一家医疗中心,这可能限制了结果的普遍适用性。其次,入选标准中排除了没有入院7 d内头颅CT图像的病例资料,这可能会带来一定的选择偏倚。最后,本研究属于回顾性观察设计,未来应开展前瞻性研究以进一步验证本研究结果。
本研究结果表明,基于入院头颅CT筛查的MCSA和BAI与老年创伤患者1年死亡率增加相关。同时患有脑萎缩和咀嚼肌肌少症进一步增加了患者的死亡风险。这些指标可能成为患者出院后结局的预测因素,用于指导制定针对性的干预方案。

