胰岛移植对糖尿病大鼠周围神经病变的改善作用
陈艳艳,李佳,徐自强,夏念格
温州医科大学附属第一医院,浙江 温州 325015,1.神经内科;2.移植科
糖尿病周围神经病变(diabetic peripheral neuropathy, DPN)是糖尿病最常见的慢性并发症之一,约50%的糖尿病患者深受其害,是糖尿病患者高致残率、高病死率的主要原因[1]。DPN临床表现多种多样,以远端对称性多发性神经病变最常见,引起下肢截肢的风险高达25%,危害极大[2]。糖尿病早期,甚至糖耐量异常阶段即可并发DPN,但早期诊断较困难。虽然高血糖被认为是引起DPN的主要因素,但其具体发病机制尚不明确,目前仍缺乏有效的治疗方法和特异性的药物[3]。DPN的发病机制错综复杂,炎症反应和凋亡是DPN重要的发病机制之一[4]。胰岛移植是目前能完全逆转糖尿病引起的胰岛素分泌障碍和代谢紊乱的唯一方法。本研究通过建立糖尿病大鼠模型并进行胰岛移植,观察胰岛移植对坐骨神经病理改变的影响、大鼠痛敏反应时间的改变,并观察促炎因子肿瘤坏死因子α(TNF-α)的mRNA表达变化及B淋巴细胞瘤2蛋白(B-cell lymphoma-2, BCL-2)/BCL-2相关X蛋白(BCL-2 associated X, BAX)、半胱氨酸天冬氨酸蛋白酶3(caspase3)蛋白表达的变化,探讨其可能机制。
1 材料和方法
1.1 实验动物 SPF级健康雄性SD大鼠,体质量180~220 g,由温州医科大学实验动物中心提供,实验动物许可证号:SCXK(浙)2020-0001。
1.2 主要试剂 V型胶原酶和链脲菌素(购自美国Sigma公司),双硫腙(购自上海三爱思试剂有限公司),FBS(购自天津市灏洋生物制品科技有限责任公司),Histopaque®-1077、1119溶液(购自美国GE公司),反转录试剂盒(购自日本Takara公司),实时定量PCR试剂盒(购自美国Thermo公司),BCL-2抗体(购自英国Abcam公司),BAX、caspase3、GAPDH抗体(均购自美国CST公司)。
1.3 方法
1.3.1 胰岛的获取、纯化:取SD大鼠,持续乙醚吸入麻醉,于腹部作V形切口,使胆总管充分暴露,于胆总管入十二指肠处用动脉夹夹住十二指肠的两端;破心处死大鼠后,于胆总管左右肝管分叉处用套管针行胆总管插管;逆行灌注V型胶原酶溶液8 mL (0.8 mg/mL,用D-Hanks液配制),待胰腺充分膨胀后,剥离放入含10 mL胶原酶的离心管中,于37 ℃ 恒温水浴中充分消化至乳糜状后终止,轻轻摇匀,离心洗涤3次;加入10 mL Histopaque®-1119液,涡旋混匀,各5 mL D-Hanks液和Histopaque®-1077液贴壁轻轻加入上层,再次离心,留上清液和底部分离、洗涤、转至培养皿,经过手工挑选,纯化得到胰岛。
1.3.2 胰岛当量(islet equivalent, IEQ)的计算:参考FELDMAN等[6]制定的方法,并加以改进。吸取混悬后含有胰岛细胞的50 μL组织溶液,并行双硫腙染色,光镜下标尺测量阳性细胞团直径,并根据IEQ表换算为直径相当于150 μm胰岛的IEQ,再计算总1 000。总IEQ指含有胰岛组织的混悬液中全部的胰岛当量;3次胰岛总当量指3次取样的组织液中所含IEQ总和;样品体积是指取样前,组织混悬液体积。
1.3.3 胰岛体外分泌功能的检测:将获取的胰岛于37 ℃体积分数5% CO2条件下培养,弃去培养液后,分别用低葡萄糖(2.22 mmol/L)和高葡萄糖(22.2 mmol/L)进行培养,于37 ℃下将胰岛细胞置于低葡萄糖或高葡萄糖培养液中静止培养2 h,取上清液,于-20 ℃下保存。应用酶联免疫吸附试验(ELISA)试剂盒测定经2种浓度葡萄糖培养后的上清液中胰岛素的浓度,同时计算刺激指数:刺激指数=高糖环境下胰岛素的分泌浓度/低糖环境下胰岛素的分泌浓度×100%。
1.3.4 造模:适应性喂养SD大鼠1周后,禁食12 h, 采用一次性腹腔注射链脲菌素50 mg/kg制备SD大鼠糖尿病模型。注射链脲菌素72 h后,每天采集大鼠尾静脉血,测定随机血糖,如连续3次血糖>16.6 mmol/L,则确定成功建立大鼠糖尿病模型。糖尿病模型造模后定期监测各组大鼠的血糖水平。
1.3.5 实验分组:实验共分4组,每组6只大鼠,分为正常对照组、假手术组、糖尿病组、糖尿病胰岛移植组。糖尿病造模12周后,开始进行胰岛移植,12只大鼠随机分为糖尿病组、糖尿病胰岛移植组。胰岛移植4周(即糖尿病造模16周)后处死大鼠。
1.3.6 胰岛移植:糖尿病造模12周后,胰岛移植组大鼠采用吸入麻醉,右侧背部切口,大鼠的右肾包膜下移植1 400当量的胰岛。假手术组大鼠同期进行假手术处理。
1.4 检测项目
1.4.1 足底痛敏反应时长实验:第16周,将大鼠放在痛觉检测板上,同时开始计时,直至大鼠开始舔舐足反应的时间作为该大鼠的足底痛觉反应时间。采用双盲方法对每只大鼠重复实验3次,每次间隔10 min,计算3次的平均值。
1.4.2 HE染色:将多聚甲醛固定的坐骨神经组织包埋、切片,组织切片依次在不同梯度的乙醇(100%、90%、80%、70%)中覆水。再用苏木精染色,5 min后流水冲洗。此后用伊红染色,1 min后流水冲洗。随后在70%、80%、90%、100%乙醇梯度脱水,随后在二甲苯中脱水30 s。滴上中性树胶,封片后于镜下观察。
1.4.3 实时荧光定量PCR检测:①RNA的提取:第16周,水合氯醛麻醉,处死动物后快速取出大鼠坐骨神经,立即-80 ℃保存;将-80 ℃保存的坐骨神经,置于冰上解冻,加入1 000 μL的TRIzol冰上裂解样品;随后加入200 μL三氯甲烷,静置10 min后分层,12 000 r/min离心15 min;随后吸取上清液,并与等体积的异丙醇混合,上下颠倒充分混匀后,冰上静置10 min,随后12 000 r/min继续离心10 min, 弃上清液;经乙醇洗涤后获得RNA粉末。②cDNA反转 录:将RNA粉末用DEPC水溶解,随后用Takara的反转录试剂盒、Eppendorf的PCR仪将RNA反转录成为cDNA。③荧光定量PCR:接着使用QuantStudio Q3仪器进行实时定量PCR实验。从生工生物工程(上海)股份有限公司设计合成并购买TNFα引物,检测每个基因的相对表达量(以Actb为内参)。引物序列见表1。
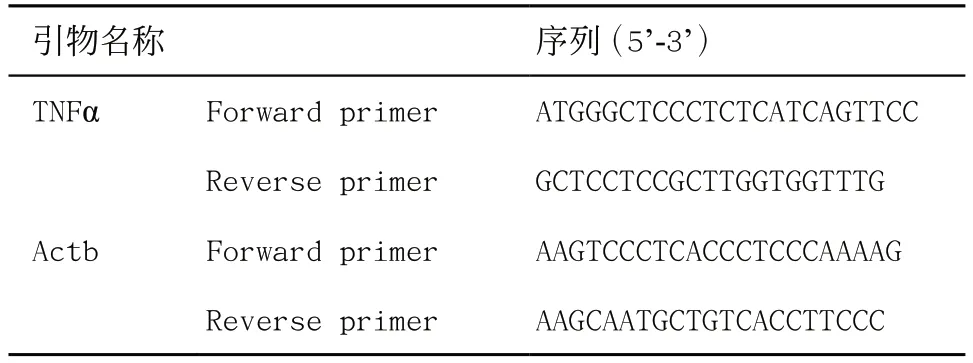
表1 TNFα、Actb引物序列
1.4.4 蛋白质印迹法(Western blot)检测:取100 mg坐骨神经,加入适量裂解液,冰浴充分裂解10 min,以12 000 r/min在4 ℃离心10 min,吸取上清液,采用BCA试剂盒测定蛋白浓度。随后在蛋白样本中加入蛋白上样缓冲液,进行电泳、转膜、封闭后,条带分别与BCL-2、BAX、caspase3、GAPDH的一抗在4 ℃环境下的摇床孵育过夜。TBST洗膜,再加入辣根过氧化物酶标记的二抗,室温孵育 1.5 h,TBST充分洗涤,用ECL化学发光试剂显色后,化学发光仪成像。ImageJ软件分析各条带中目的蛋白的密度值后进行统计和分析。
1.5 统计学处理方法 采用SPSS22.0统计学软件进行分析,计量资料均用±s表示。多组间比较用单因素方差分析,组间两两比较用LSD-t法。P<0.05为差异有统计学意义。
2 结果
2.1 各组间血糖比较 在糖尿病模型建立后、胰岛移植以前,糖尿病组、糖尿病胰岛移植组血糖较正常对照组、假手术组血糖水平均明显升高,差异有统计学意义(P<0.01)。胰岛移植3~5 d后,糖尿病胰岛移植组大鼠血糖比糖尿病组大鼠明显降低,差异有统计学意义(P<0.01)。胰岛移植2~3周后,糖尿病胰岛移植组血糖较前升高,但与糖尿病组大鼠比仍明显降低,差异有统计学意义(P<0.01),见图1。
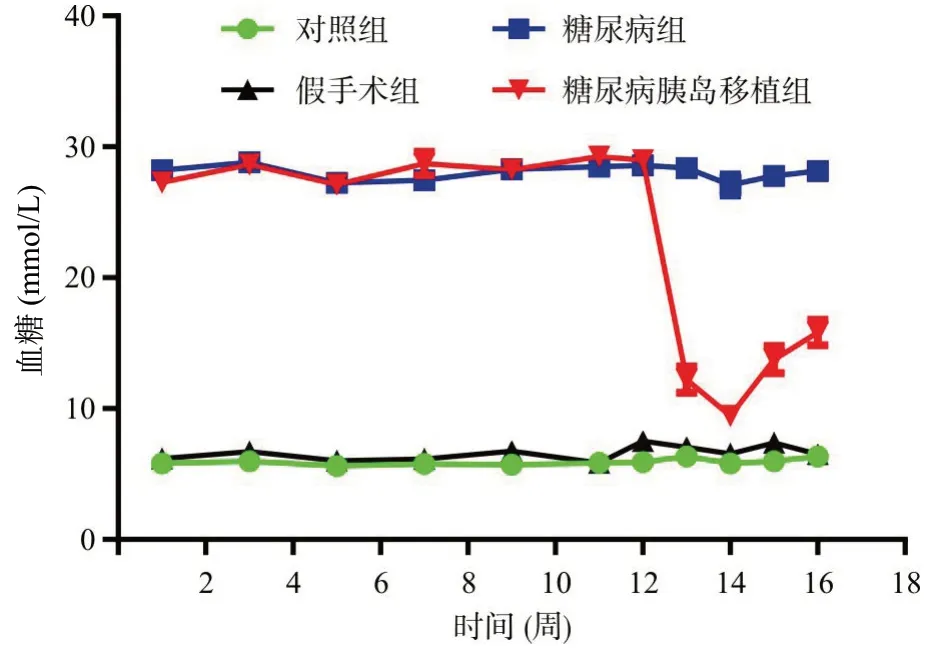
图1 各组大鼠血糖变化
2.2 各组大鼠坐骨神经HE染色比较 光学显微镜下观察坐骨神经切片,可见正常组、假手术组大鼠坐骨神经纤维排列整齐,分布密集均匀,细胞结构完整;而糖尿病组大鼠的坐骨神经受到了严重的破坏,主要体现在神经纤维的损伤上,神经纤维形态不规则,结构不清楚,有髓纤维密度减少,神经纤维间隙扩大。糖尿病胰岛移植组坐骨神经的损伤较糖尿病组有所改善,神经纤维变性、断裂均有减少,但仍有一些神经断裂与变性。见图2。
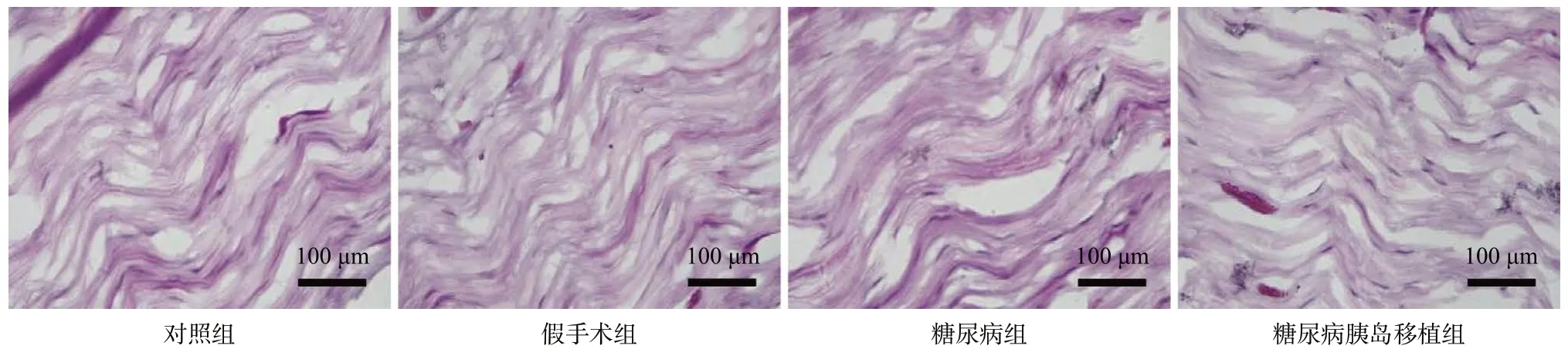
图2 各组大鼠坐骨神经HE染色
2.3 各组行为学比较 糖尿病组大鼠足底痛敏反应时间[(24.34±1.91)s]与对照组[(11.26± 1.26)s]、假手术组[(10.56±1.30)s]比均显著延长,差异有统计学意义(P<0.01);糖尿病胰岛移植组痛敏反应时间[(16.18±1.20)s]较糖尿病组大鼠明显缩短,但仍较对照组与假手术组长,差异有统计学意义(均P<0.01)。
2.4 各组TNF-α mRNA的表达比较 糖尿病组(8.18±1.19)坐骨神经内TNF-α mRNA相对表达量较正常对照组(1.00±0.10)、假手术组(0.96±0.21)明显上调,差异有统计学意义(P<0.01);糖尿病胰岛移植组(5.39±0.95)坐骨神经的TNF-α mRNA相对表达量较糖尿病组明显下调,差异有统计学意义(P<0.01)。
2.5 各组BAX、BCL-2、caspase-3蛋白的表达比较 与对照组、假手术组相比,糖尿病组大鼠坐骨神经BCL-2蛋白表达下调,促凋亡蛋白BAX明显上调,伴caspase3表达的上调,差异有统计学意义(均P<0.05)。胰岛移植后,与糖尿病组比,糖尿病胰岛移植组大鼠坐骨神经抗凋亡蛋白BCL-2表达上调,促凋亡蛋白BAX以及caspase3表达明显减少,差异有统计学意义(P<0.05)。见图3、图4。
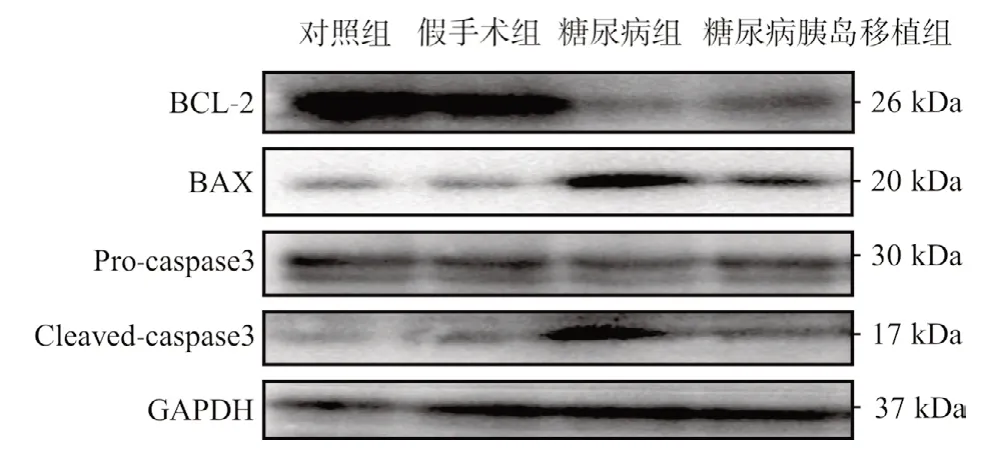
图3 Western blot检测各组大鼠BCL-2、BAX、caspase3蛋白电泳条带图

图4 各组大鼠BCL-2、BAX、caspase3的蛋白相对表达量
3 讨论
长期高血糖是DPN发生的主要危险因素,该过程错综复杂,高血糖引起缺血缺氧、施旺细胞凋亡以及炎症反应等,从而加重DPN[5]。胰岛素强化治疗影响糖尿病患者的生活质量,且有发生低血糖的风险[6]。胰岛移植目前被认为是1型糖尿病晚期病变的首选治疗方式,并可改善糖尿病肾病、糖尿病心脏病变等并发症[7]。目前鲜少有胰岛移植对DPN影响的相关报道。
DPN的具体机制目前尚不明确,临床和基础研究均表明炎症反应是DPN的重要病理生理过程[8]。近年来DPN的研究领域已从以血糖为中心的观点发展到更深入、更广泛的理解,即DPN是一个继发于多个相关的代谢和炎症损伤的复杂疾病[9]。
神经血管功能的异常,是DPN的重要致病机 制[10]。长期高血糖诱发炎症反应的微环境,炎性因子浸润血管周围,抑制血管的功能和修复,引起DPN的神经血管功能的破坏;反之,炎症反应的减轻可促进神经血管功能的恢复[11]。长期高血糖诱发炎症反应,导致神经元结构改变、胶质细胞活化,引起单核细胞、巨噬细胞、中性粒细胞浸入中枢神经系统,并分泌炎性因子TNF-α,破坏髓鞘结构、增强神经细胞的兴奋性,引起水肿并加重神经系统炎症反应[12]。炎性因子TNF-α水平的升高亦引起细胞黏附分子表达增加,降低血液灌注,减少神经营养支持,加重DPN[13]。研究发现糖尿病小鼠体内TNF-α水平明显上升,敲除TNF-α基因可明显改善DPN,认为TNF-α是DPN中重要的促炎因子[14]。抑制TNF-α亦可改善DPN,验证了TNF-α在DPN中的致病作用[14]。本研究发现糖尿病大鼠坐骨神经内TNF-α水平明显升高,这与既往文献报道一致,证明本研究糖尿病模型建立成功。胰岛移植后糖尿病大鼠血糖降低、大鼠痛敏反应时间较糖尿病组明显缩短,推测胰岛移植可能是通过调控血糖,下调坐骨神经TNF-α的表达,增加神经营养的血供,减轻坐骨神经的髓鞘轴索脱失,改善神经营养支持,从而改善DPN。
此外,凋亡引起外周感觉神经元的脱失,亦是DPN的重要机制之一[15]。抗凋亡蛋白BCL-2直接抑制促凋亡蛋白BAX,并阻止BAX同聚物寡聚体的形 成[16]。血糖升高、炎症反应引起BAX表达上调、线粒体膜通透性增加,引起细胞色素C释放至细胞质,活化caspase3,最终引起细胞凋亡,这是DPN疾病进展的重要机制[15-16]。BCL-2是控制细胞凋亡的重要蛋白之一,BCL-2表达上调能明显增加细胞的存 活[17]。Caspase3是最常见的一种半胱氨酸天冬氨酸蛋白酶,被多种上游凋亡途径激活;线粒体的凋亡是由直接或间接激活或抑制半胱氨酸蛋白酶形成的蛋白来调控的[4]。高血糖引起线粒体功能异常,抗凋亡营养因子的缺失,胰岛素、C肽及其受体的下调,从而引起程序性死亡[17]。凋亡应激通过增加促凋亡蛋白BAX表达,氧化性DNA损伤,以及多种上游caspase诱导caspase3活化[18]。本研究观察到糖尿病组大鼠坐骨神经BCL-2表达下调,BAX、caspase3蛋白表达明显增加,这与既往文献报道的BCL-2/BAX、caspase3在DPN中的凋亡效应一致[19]。糖尿病胰岛移植后,BCL-2表达上调,BAX、caspase3蛋白表达下调,说明胰岛移植可能是通过调控血糖,减轻炎症反应,减少TNF-α的分泌,上调抗凋亡蛋白BCL-2,下调BAX、caspase3,抑制细胞凋亡,增加细胞存活,从而改善DPN。
胰岛移植对DPN的保护作用可能是通过调控血糖,抑制促炎因子TNF-α的分泌,上调抗凋亡蛋白BCL-2的表达,下调BAX、caspase3的表达,减轻周围神经髓鞘脱失,缩短糖尿病大鼠的痛敏反应时间,但具体调控机制还需要进一步研究。肾包膜下胰岛移植后,局部炎症反应、排斥反应,导致胰岛细胞的功能丢失,胰岛移植2~3周,血糖继续升高。本研究观察时间较短,血糖相对稳定,观察到胰岛移植通过血糖的调控、对周围神经有一定的保护作用。DPN发病率高、致残率高,目前仍缺乏有效的治疗,本研究为DPN提供了新的治疗方向。

