高血压性脑出血手术时机与病人预后的关系
张 楚 李小绪 张少军
高血压性脑出血(hypertensive intracerebral hemorrhage,HICH)多发生在基底节区、丘脑等部位,具有发病急、病程进展快等特点[1~5]。手术时机对HICH 病人预后有重要的影响。本文探讨手术时机与HICH病人预后的关系。
1 资料与方法
1.1 纳入及排除标准纳入标准:①头颅CT 显示出血部位为基底节区,综合病史,考虑HICH;②发病时间<72 h;③出血量>30 ml;④病人家属同意手术治疗。排除标准:①伴随其他系统疾病并影响病人生命,例如凝血功能异常、严重肝肾功能障碍;②处于严重感染状态;③外伤导致的颅内出血与颅内动脉瘤破裂及颅内占位性病变等。
1.2 研究对象2017年10月至2019年10月收治符合标准的HICH共94例,依据手术时机分为三组:超早期组(≤7 h)、早期组(7~24 h)、延期组(≥24 h)。超早期组32 例,其中男19 例,女13 例;年龄30~79 岁,平均年龄(54.72±10.08)岁;出血量30~50 ml,平均39.00 ml。早期组43例,其中男27例,女16例;年龄40~78 岁,平均(55.40±9.43)岁;出血量35~50 ml,平均40.02 ml。延期组19 例,其中男13 例,女6 例;年龄36~91 岁,平均(57.42±11.78)岁;出血量35~55 ml,平均42.00 ml。三组病例性别、年龄、出血量无统计学差异(P>0.05)。
1.3 治疗方法 依据头颅CT 定位血肿,作扩大翼点入路切口;关键孔处颅骨钻孔,做大小约10 cm×10 cm 的骨窗,对已经出现脑疝迹象病人,做大小约10 cm×12 cm 骨窗,而后放射状剪开硬脑膜并悬吊,以便于将术野充分暴露;然后进行脑皮层造瘘,清除血肿,尽量避开脑血管密集区与功能区,并通过显微镜将血肿彻底清除;用生理盐水多次冲洗血肿腔,以确保术野无活动性出血;减张缝合硬脑膜,并放置硬膜外引流管,骨瓣不予保留。
1.4 评估指标①术后24 h 内复查头颅CT 判断是否再出血。②术后4、6周采用美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NI⁃HSS)评分评估神经功能缺损状况[6]。③记录术后并发症,包括颅内感染、癫痫、肺部感染等。
1.5 统计学方法 采用SPSS 26.0 软件分析;计量资料以±s表示,采用方差分析;计数资料采用χ2检验;P<0.05为差异具有统计学意义。
2 结果
2.1 术后24 h 内再出血率的比较 超早期组再出血率(28.13%,9/32)明显高于早期组(6.98%,3/43;P<0.05)和延期组(5.26%,1/19;P<0.05),而早期组和延期组无统计学差异(P>0.05)。
2.2 术后4、6周NIHSS 评分比较 延期组术后4、6周NIHSS 评分均明显高于超早期组及早期组(P<0.05),而超早期组及早期组无统计学差异(P<0.05)。详见表1。
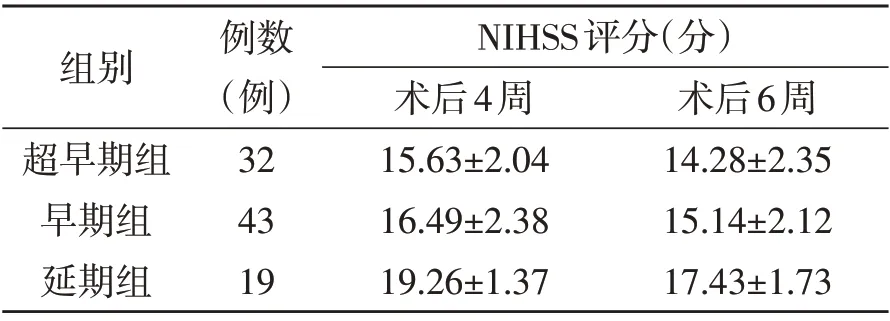
表1 三组病人术后4、6周NIHSS评分比较
2.3 术后并发症发生率比较 延期组(57.89%,11/19)明显高于超早期组(21.87%,7/32;P<0.05)和早期组(23.26%,10/43;P<0.05),而超早期组和早期组无统计学差异(P>0.05)。
3 讨论
HICH 的病理过程包括[7]:①颅内血肿对脑组织毒性作用;②出血量继续增加;③血肿产生占位效应。Kanno 等[8]发现HICH 病人血红蛋白浓度越高,神经元受损程度越严重。Lee 等[9]研究表明,在脑出血后,凝血级联反应会产生大量的凝血酶,而血肿周围脑组织水肿程度与凝血酶原转变为凝血酶的程度相关。手术治疗,不仅可以解除血肿的占位效应,还可以减轻血块及其分解产物对脑神经的损伤,改善病人预后。
开颅血肿清除术是临床上治疗HICH 的常用的方法[10]。本文结果显示,超早期组术后24 h 内再出血率明显高于早期组和延期组,表明HICH 术后再出血与发病至开始手术的时间有关,且时间越短,术后再出血率越高。术后再出血是导致术后死亡或严重残疾的主要因素[11],因此,我们不主张超早期手术。另外,本文结果显示超早期组与早期组术后4、6周NIHSS评分明显低于延期组,说明对于具备手术指征的病人,越晚手术,预后越差。本文结果显示早期组及超早期组并发症发生率明显小于延期组。
综上所述,对于HICH,最佳手术时机为发病后7~24 h,能有效降低术后再出血率以及减少术后并发症,改善病人预后。

