CT及磁共振成像联合血清糖类抗原125诊断卵巢良恶性肿瘤的临床价值
黄 蓉 饶友鹏 黄小连
(福建省龙岩市第二医院,福建 龙岩 364000)
卵巢肿瘤是女性常见的肿瘤疾病,在不同年龄段均可出现[1-2]。总体而言,不同种类的卵巢肿瘤的病因存在差异,故肿瘤的发生、发展过程也不尽相同[3-4]。部分良性卵巢肿瘤患者不会表现出明显症状,部分患者会因发生卵巢肿瘤蒂扭转,进而导致下腹部产生剧烈疼痛。恶性卵巢肿瘤患者的症状较为类似,当肿瘤体积较小时,症状不明显;随着肿瘤体积的增大,患者下腹可产生压迫感,逐渐出现蒂扭转及感染;当肿瘤发生破裂时会出现急性腹痛;当肿瘤出现转移或合并腹水时,会伴有隐痛及压迫性症状,主要表现为排尿困难、尿不畅等[5-6]。良性卵巢肿瘤通过手术切除病灶后可治愈,预后较好且不影响自然寿命;恶性卵巢肿瘤无法治愈,受疾病分型、分期的不同,存活率也存在差异[7-8]。临床建议:女性感到下腹部出现持续性不适感时,必须予以重视,应尽早前往医院就诊,及早发现与卵巢肿瘤相关的症状、尽早确诊及治疗,或完全治愈、或尽量控制恶性肿瘤疾病的发展,尽量延长存活期。为确保临床诊断卵巢肿瘤疾病的精确程度,本研究旨在探讨CT、磁共振成像联合血清糖类抗原125(CA125)诊断卵巢肿瘤疾病的效果。
1 资料与方法
1.1 一般资料 选取本院妇科、肿瘤科2017年2月至2020年10月收治的72例经手术病理检查确诊为卵巢肿瘤的患者。本院伦理委员会认可本研究,准予开展。纳入标准:①出现下腹疼痛及其他不适感(如下腹有坠痛、腹胀等感觉),前来本院检查之前,未在其他医疗机构确诊的患者,可是在其他医疗机构诊断后,怀疑为卵巢肿瘤,但未给出定性结论,进而转至本院的患者。②前来本院接受检查时,思维意识清晰、逻辑判断力正常,能够按照医护人员的指引顺利完成各项检查的患者。③CT、磁共振、血清CA125检查均安排在术前进行的患者。④所有患者的影像学检查结果均十分清晰,图像未受到任何干扰。排除标准:①前来本院之前已经在其他医疗机构确诊的患者。②因多种原因导致机体耐受力较差,如体质虚弱、合并凝血功能障碍、肝肾等脏器功能严重受损等,无法进行手术治疗的患者。③术前因故未能完整接受CT、磁共振2项检测(有任何1项未参与即排除)的患者。④病理检查结果显示,卵巢处病灶并非肿瘤类疾病,而是因其他原因所致的患者。⑤因接受骨折复位内固定手术等原因,导致体内置入金属内固定的患者。⑥在检查期间依从性较差,无法有效配合医护人员的患者。72例患者的年龄区间33~67岁,平均(50.48±6.53)岁;前来本院就诊时主要表现出的症状为:下腹部有明显痛感24例、腹部胀痛20例、月经相关异常症状13例(包含痛经和经期紊乱)、无明显症状15例。
1.2 方法 72例患者术前均接受CT、磁共振、血清CA125检查,术中取患者病灶组织进行病理组织学检查。CT检查方法:①检查前训练患者呼吸及屏气。②检查前6~10 h,嘱患者分多次服用1%~2%碘水溶液或水,剂量控制在1000~1500 mL,目的在于使患者远段、近段小肠、结肠、膀胱均保持充盈状态。③CT扫描方式为平扫,横断面连续定位扫描,即扫描范围、层厚、层距均恒定。扫描野30~40 cm、扫描层厚5~10 mm、扫描间隔5~10 mm、成像矩阵512×512、扫描参数120~140 kV、120~250 mAs,重建算法为软组织算法或标准算法,患者体位选择仰卧位,并将身体置于床面中间,双臂上举并抱头。④扫描范围:自耻骨联合下缘开始向上扫描,直至骼前上棘水平位置。⑤扫描机架倾斜角度为0°。⑥采用增强扫描时,应给予患者80~100 mL非离子型碘对比剂,注射方式为高压注射器静脉注射,速率控制在2.5~3.5 ml/s,注射对比剂60~80 mL后开始连续扫描,周期为8~10 s。磁共振检查方法:①线圈选择,使用体部相控阵线圈或是体部包绕式线圈。②体位选择,指导患者取仰卧位,头先进或足先进均可,定位中心对准线圈中心及耻骨联合中点上缘上2 cm。③成像常规采用横断面T1WI、T2WI成像为主,配合矢状面及冠状面成像,常规三期增强扫描或动态增强扫描。层厚控制在3~5 mm,层间隔0.3~0.5 mm。④对比剂选择为Gd-DTPA,浓度控制在0.5 mol/L,剂量应用标准控制在0.1 mmol/kg,静脉注射速度控制在2~3 mL/s。血清CA125检查方法:①嘱患者检测日前夜晚10时禁食,可适当饮水(饮水量控制在300 mL以下)。②检测日清晨7~8时,取肘静脉血5 mL,之后将之放置于离心设备中,调整设备参数至4000 r/min,将患者血液样本放置于其中,进行持续10 min的离心作业。③取样本上层血清,将之放置于全自动化学免疫分析仪器设备中,检测患者的血清CA125水平。
1.3 观察指标 以手术病理组织学检查结果作为标准,分别进行如下对照:①统计CT、MRI、CA1253种方式单独检查,CT与MRI联合检查、CT与CA125联合检查、MRI与CA125联合检查、3种方式联合检查时,72例患者卵巢肿瘤良性、恶性检出情况与病理组织学检查结果。②对比不同检查方式对卵巢恶性肿瘤的诊断价值,具体项分为真阳性、假阳性、假阴性、真阴性、灵敏度、特异度。
1.4 统计学分析 采用SPSS 25.0统计学软件对数据进行分析。计量资料采用()表示,组间比较行t检验;计数资料采用[n(%)]表示,组间比较行χ2检验;P<0.05表示差异有统计学意义。
2 结果
2.1 不同检查方式的卵巢肿瘤良性、恶性检出结果与病理检查结果对比 病理组织学检查结果显示,72例卵巢肿瘤患者中有31例确诊为恶性,41例为良性。其中,CT、MRI、CA125、CT+MRI、CT+CA125、MRI+CA125、3种方式联用检查下,恶性卵巢肿瘤检出例数分别为22例、24例、18例、25例、23例、24例、29例。可见,3种检查方式联合检测的结果与病理检查结果最为接近。见表1。

表1 不同检查方式的结果与病理组织学检查结果对比(n)
2.2 不同检查方式对卵巢恶性肿瘤检出的价值对比 CT、MRI、CA125、CT+MRI、CT+CA125、MRI+CA125、3种方式联用检查方式下,针对72例卵巢肿瘤患者恶性肿瘤检出的灵敏度分别为70.97%、77.42%、58.06%、80.65%、74.19%、77.42%、93.55%,特异度分别为85.37%、90.24%、92.68%、92.68%、85.37%、87.80%、97.56%。可见,3种检测方式连用时,灵敏度和特异度最高。见表2。
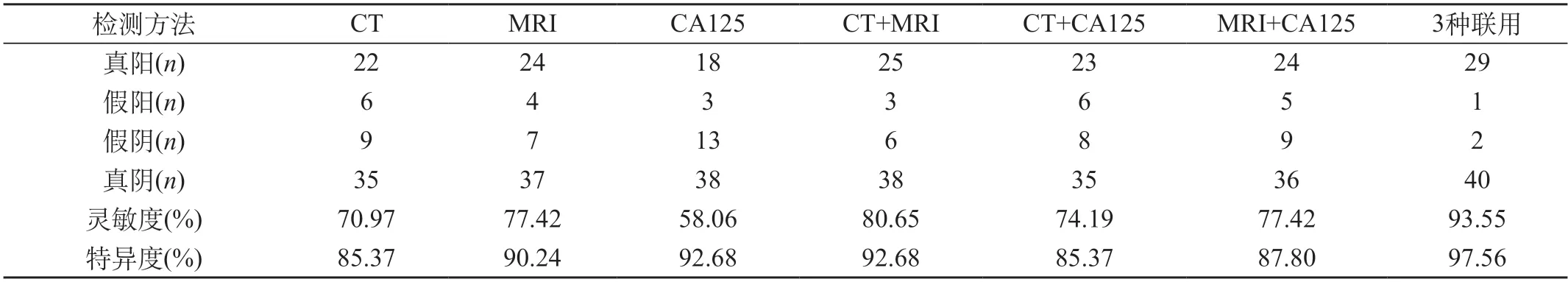
表2 不同检查方式对卵巢恶性肿瘤的检出价值对比
3 讨论
CT、磁共振、CA125均为临床常见的疾病检查方式,主要用于术前检查。与之相比,病理组织学检查多出现在手术期间(不包含术前粗针穿刺病理组织活检),尽管检查结果的准确程度较高,但如果术前的检查结果有误,有可能造成手术方案不合理。CT检查的原理为:利用X线对人体进行断层扫描,经由探测器获得模拟信号之后,将其转变为数字信号,经由电子计算机对每一个像素的衰减系数进行计算后,完成图像的重建,最终显示出扫描部位的断层结构[9-10]。但探测器的灵敏度、信号转化过程中是否会发生信号失真、计算机对像素衰减系数的计算机图像重建的过程中是否会受到较大干扰等均不确定,如果卵巢肿瘤患者的病灶特征明显程度不足,便有可能导致误诊、漏诊[11-12]。与CT检查类似,磁共振成像的过程同样容易受到干扰,进而导致结果不精确[13-14]。血清CA125是一种常见的肿瘤检测标志物,可因多种原因导致在人体血液内的浓度发生变化[15-17]。单独使用上述3种方式的任意一种诊断疑似卵巢肿瘤时,由于各自的检测干扰项无法得到有效控制,故单一检测结果只能作为临床参考,不能直接确诊。而两种检测方法联合检测均有可能在同一问题上给出错误结论。而将3种检测方式同时使用时,在理论上可大幅提高检测结果的精准度[18-20]。本研究结果显示,3种检查方式单一检查及两两联合检查的精确程度均不够理想,恶性卵巢肿瘤检出灵敏度和特异度与病理组织学检查结果相比,P<0.05;而将3种方式联合使用时(即对3种方式的检测结果进行综合梳理后,得出最终结果),恶性卵巢肿瘤检出的灵敏度、特异度与病理结果相比,P>0.05。
由此可见,CT、磁共振、血清CA125均为临床常见的检查方式,但单独或两两联合应用于卵巢肿瘤疾病诊断时,与病理检查结果相比,具有一定的差异,可能造成误诊或漏诊。而将3种方式联合使用时,检查结果与病理结果之间的差异会大幅度缩小,检查准确程度(卵巢肿瘤良性、恶性)十分精确。因此,3种方式联用的临床价值较高。

