2021CCS/CHFS《心力衰竭指南更新:定义新的射血分数降低心力衰竭治疗的药理学标准》解读*
韩丽珠,尹琪楠,边原,黄雪飞,雷洋,唐凌茜,童荣生
(四川省医学科学院·四川省人民医院/电子科技大学附属医院药学部·个体化药物治疗四川省重点实验室,成都 610072)
自2017年全面更新的加拿大心血管学会(Canadian Cardiovascular Society,CCS)和加拿大心力衰竭学会(Canadian Heart Failure Society,CHFS)心力衰竭(心衰)管理指南以来[1-2],出现了大量与射血分数降低的心力衰竭(heart failure with reduced ejection fraction,HFrEF)患者治疗相关的新证据。2021年4月发布的《CCS/CHFS心衰指南更新:定义新的射血分数降低心力衰竭治疗的药理学标准》(以下简称指南)在现有证据的基础上定义了HFrEF患者的最新治疗标准,包括血管紧张肽受体-脑啡肽酶抑制药(angiotensin receptor-neprilysin inhibitor,ARNI)、窦房结抑制药、钠葡萄糖转运蛋白2(sodium glucose transport 2,SGLT2)抑制药和可溶性鸟苷酸环化酶(soluble guanylate cyclase,sGC)激动药,以及成熟的和传统的HFrEF治疗。本指南更新范围仅限于针对HFrEF患者的关键药物治疗。
1 标准治疗
HFrEF患者常规采用4类不同机制的药物进行标准治疗。可降低大多数患者心血管死亡率和因心力衰竭住院(hospitalization for HF,HHF)的药物包括:①针对肾素-血管紧张肽-醛固酮系统的治疗药物应包括ARNI作为一线治疗;②β受体阻断药;③醛固酮受体拮抗药(mineralocorticoid receptor antagonist,MRA);④SGLT2抑制药。除此标准治疗外,一些有益于HFrEF某些亚群患者的其他药物治疗,应在有适应证的患者启动并进行剂量调整,包括伊伐布雷定(窦房结抑制药)、维利西呱(sGC激动药)、地高辛和肼屈嗪/硝酸盐。表1为该指南根据临床情况使用各种HFrEF疗法的现有证据的质量。
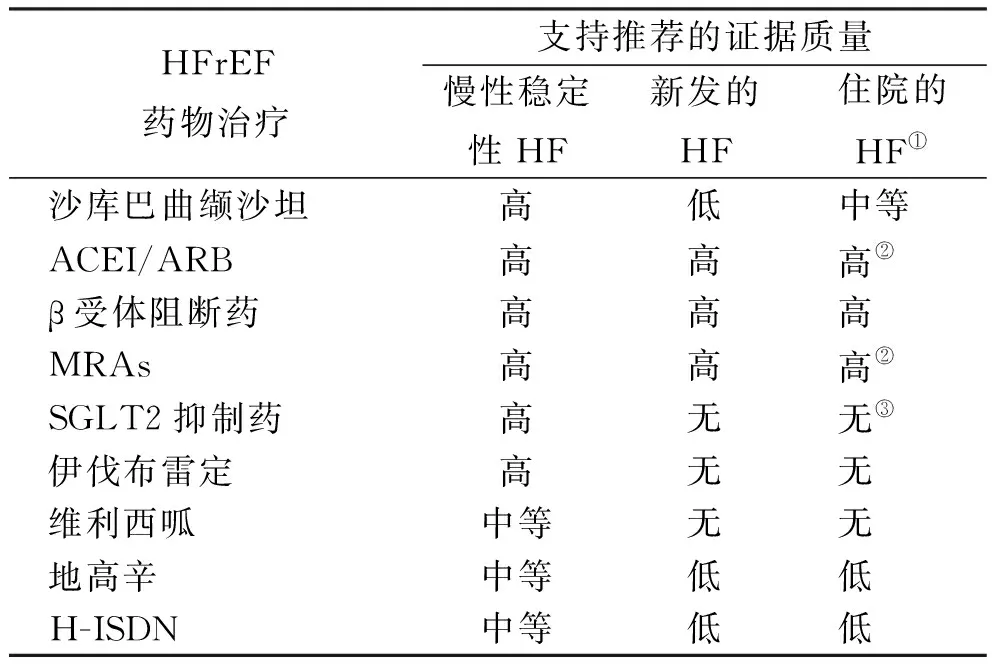
表1 根据临床情况使用每种疗法的有效证据的质量
ACEI.血管紧张肽转化酶抑制药;ARB.血管紧张肽受体拮抗药;H-ISDN.肼屈嗪和硝酸异山梨酯。①在心衰住院期间使用HFrEF疗法的证据主要来自患者入院稳定后的研究;②ACEI/ARB和MRA用于心衰住院治疗的证据主要来源于对心肌梗死后高危患者的研究;③最近的SOLOIST-WHF(索格列净对2型糖尿病恶化性心力衰竭血流动力学稳定患者临床结局的影响)试验表明,对于因心力衰竭住院后病情稳定的糖尿病患者,在出院前或出院后不久使用索格列净安全。正在进行的随机对照试验将进一步评估一系列心衰患者(包括非糖尿病患者)启动SGLT2抑制药的有效性和安全性。
ACEI.angiotensin converting enzyme inhibitor;ARB.angiotensin receptor blocker;H-ISDN.hydralazine and isosorbide dinitrate.①Evidence for prescribing HFrEF therapies in the setting of HF hospitalization is derived primarily from studies in which patients had been stabilized after admission;②Evidence for ACEI/ARB and MRA use in the setting of HF hospitalization is derived primarily from studies of high-risk post myocardial infarction patients;③The recent SOLOIST-WHF (Effect of Sotagliflozin on Clinical Outcomes in Hemodynamically Stable Patients with Type 2 Diabetes Post Worsening Heart Failure) trial showed that sotagliflozin could be safely prescribed before discharge or shortly after discharge in patients with diabetes who were stabilized after hospitalization for heart failure. Ongoing randomized controlled trials will further evaluate the efficacy and safety of initiating SGLT2 inhibitors in a spectrum of HF patients,including those without diabetes.
简化的HFrEF治疗路径见图1。该治疗路径适用于大多数患者,但不能解决个体化治疗管理的所有问题。根据临床实践所在专科不同,非专科医生应先考虑本指南的标准治疗方案,而个体化药学干预需要专科医生提供意见。
图1展示的路径具有最佳的循证证据及专家组所达成的共识,但迄今为止尚无证据针对多种心衰治疗药物启动和调整的确切方法。例如,根据临床特点,同时调整不同类别药物的剂量(“并行”方法),而不是完全滴定一种药物的剂量后再启动另一种药物(“严格顺序”方法)可能是更可取的办法。尽管目前加入心衰方案较新的药物,如ARNI和SGLT2抑制药是在使用β-受体阻断药、MRAs和ACEI/ARB的背景较高患者中进行的评估,但目前对HFrEF患者的药物处方进行固定序列尚无统一意见。但专家组一致认为所有4类治疗药物都应该考虑用于HFrEF患者。
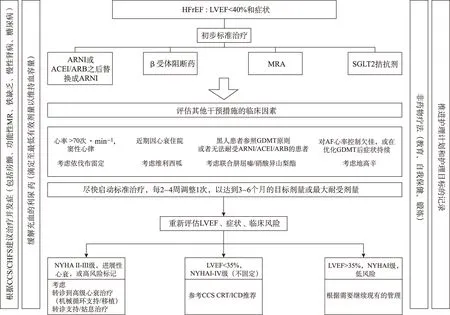
图1 HFrEF管理的简化治疗路径
1.1指南建议 建议1:建议在无禁忌证的情况下,对HFrEF患者进行药物联合治疗,包括以下每一类中的一种循证药物,①ARNI(或ACEI/ARB);②β受体阻断药;③MRAs;④SGLT2抑制药(强烈推荐,中等质量证据)。建议2:建议优先使用临床试验证明有益的药物目标剂量作为最佳药物治疗。如果目标剂量不能达到,最大耐受剂量是可接受的(表2,强烈建议,高质量证据)。

表2 HFrEF患者标准治疗及其初始和最佳剂量目标
1.2指南Tips Tip 1:心衰确诊后,应尽快尝试调整药物。在诊断后3~6个月内将前述4类治疗药物同时滴定至目标剂量或最大耐受剂量;Tip 2:由于ARNI在治疗HFrEF方面证据优于ACEIs或ARBs,应优先考虑将ARNI作为一线心衰治疗的指南指导的药物治疗(guideline-directed medical therapy, GDMT);Tip 3:如果前述4种改善远期预后的药物不能耐受(如低血压、低心率或肾功能不全),则应仔细评估改善症状的合并用药(如利尿药)是否可以减量或停药;Tip 4:在急性并发症期间,HFrEF的GDMT应该继续以常规剂量进行,除非不可耐受或者可能加重疾病恶化。住院期间因个体化因素暂停的GDMT应尽量在出院前重新启动;Tip 5:如果出现危及生命的并发症,GDMT可能暂停使用,一般来说,可根据患者具体情况先考虑剂量减半,并在用药后重新评估患者症状体征及辅助检查结果,如果已经减量且患者体征平稳,应尽快恢复之前的耐受剂量;Tip 6:如果GDMT持续出现症状性低血压,考虑重新规划影响血压药物的用药时间,避免低血压的发生。
2 ARNI
目前ARNI对于慢性HFrEF患者的治疗证据不断更新,体现了其改善这类患者远期预后的药物治疗地位。PARADIGM-HF试验研究显示,在已经接受依那普利最大耐受剂量的慢性心力衰竭患者中,ARNI效果优于依那普利。TRANSITION试验表明,左室射血分数( left ventricular ejection fraction,LVEF)≤40%的慢性心衰急性加重的住院患者与出院后开始给予ARNI治疗(出院后平均10 d)的患者相比,住院日中位数为7时开始ARNI治疗是安全的。PIONEER-HF试验及其开放标签扩展研究进一步支持将ARNI作为新发或肾素-血管紧张肽系统抑制药(renin-angiotensin system inhibitor,RASI)初治HFrEF患者的一线治疗方案。与依那普利相比,从基线到第4周时,住院期间开始服用沙库巴曲-缬沙坦可使N末端B型利钠肽原(N-terminal pro hormone brain natriuretic peptide,NT-proBNP)值降低更加显著(NT-proBNP平均时间变化,-46.7%vs25.3%)。在院接受ARNI治疗的患者随后HHF或CV死亡率低于在8周后转为ARNI的患者(13.0%vs18.1%,P=0.03)。最近一项分析显示,沙库巴曲-缬沙坦在不同剂量水平上的疗效和安全性大致相似,因此患者应尽早启动沙库巴曲-缬沙坦药物治疗方案,以改善其远期预后[3]。
2.1指南建议 建议3:对于接受适当剂量GDMT治疗但仍有症状的患者,建议用ARNI代替ACEI或ARB以减少死亡、心衰住院和减轻症状(强烈建议,高质量证据);建议4:建议因HFrEF急性失代偿性入院的患者在病情稳定后出院前从ACEI或ARB转为ARNI(强烈建议;中等质量证据);建议5:建议对入院的新诊断为HFrEF的患者,应将ARNI作为一线治疗,作为ACEI或ARB的替代方案(弱推荐;中等质量证据)。
2.2指南Tips Tip 1:对于适合切换到ARNI的患者,ACEI可以在入院时停用,36 h后启用ARNI;对于住院时使用ARB的患者,无需36 h洗脱期;Tip 2:在住院和门诊心衰患者中,以前未接触过ACEI或ARB,若血压和肾功能/血钾水平允许,应将ARNI作为一线治疗;Tip 3:ARNI可能减少利尿药需求,在开始ARNI治疗时应谨慎评估利尿药剂量。
3 ACEIs和ARBs
慢性心衰急性失代偿患者住院期间ACEI/ARB的启动和延续:ACEI和ARB在急性或恶化的心衰早期治疗中没有明确作用,因为没有关于住院ACEI/ARB启动的可靠的随机对照试验数据。GWTG-HF登记的观察数据显示,在16 052例患者中,出院前开始ACEI/ARB治疗的患者在1年内死亡率和再入院率较低。然而,大量因HFrEF住院的患者血流动力学恶化和(或)肾功能恶化,可能限制了该类药物的适用。一项分析显示,由于急性肾损伤(57%)、低血压(23%)和高钾血症(10%),ACEI/ARB药物被减量使用或停用;入院时血清肌酐和收缩压是院内减量或停用的重要独立预测因子[4]。研究显示,与终止ACEI/ARB治疗的患者相比,启动ACEI/ARB治疗的患者30 d再住院率(18%vs24%)和全因死亡率(7%vs14%)更低。
急性心肌梗死后使用ACEI/ARB:ACEIs应用于LVEF受损(<40%)的患者或在心肌梗死后早期经历过心衰的患者。一项针对ST段抬高型心肌梗死(ST-elevation myocardial infarction,STEMI)后早期启动ACEI(0~36 h)的4项试验的系统综述显示,与安慰药相比,30 d死亡率降低7%。重要的是,40%的生存获益在治疗第1天后出现,这突显了血流动力学稳定患者早期开始ACEIs治疗的价值。ARBs作为ACEIs的替代,在STEMI患者中进行了2项临床试验。OPTIMAAL试验中,与卡托普利相比,氯沙坦未能显示出优于或不劣于卡托普利的主要终点(18%vs16%)。VALIANT试验中,单独服用缬沙坦、全剂量卡托普利或两者兼用(80 mg,bid 和50 mg,tid),3组患者全因死亡率的主要终点相似(缬沙坦为19.9%,卡托普利为19.5%,两者兼用19.3%),但接受卡托普利治疗的患者更容易中断治疗。因此,按照试验中使用的剂量计算,缬沙坦可以是ACEIs的替代药物。
3.1指南建议 建议6:建议急性心肌梗死合并心衰或心肌梗死后LVEF<40%,安全的情况下尽早使用ACEI或ARB(ACEI不耐受的患者)(强烈推荐,高质量证据)。
3.2指南Tips Tip 1:ACEI不耐受是指不能耐受ACEI所致咳嗽(约10%)或血管性水肿(<1%)。此时ARB是一种合理选择,但在接受ACEI治疗时发生血管性水肿的患者应谨慎使用,因为有接受ARB治疗后发生血管性水肿的病例报道;Tip 2:当使用ACEI或ARB时,在无少尿的情况下,血清肌酐升高或估计肾小球滤过率(estimated glomerular filtration rate,eGFR)最高可下降30%,如果没有进一步恶化趋势,则不需要立即减量,长期密切监测即可;Tip3:血压正常值下限的患者需要谨慎使用ACEI,尽管小剂量卡托普利有用于血流动力学波动患者,但并未经随机对照试验验证;Tip4:长效ACEIs如培哚普利或雷米普利在慢性心衰患者中低血压的发生率较低,特别是在老年患者。
4 β受体阻断药
自2017年CCS/CHFS心衰管理指南以来,尚无在HFrEF患者中使用β受体阻断药的大型随机临床试验发表。此前关于卡维地洛、琥珀酸美托洛尔缓释片和比索洛尔的里程碑式试验显示,在基线水平上,HFrEF和纽约心脏协会(New York Heart Association,NYHA)功能Ⅱ-Ⅳ级症状患者的死亡率和住院率明显降低,心衰症状改善。对于心衰恶化入院的患者,稳定患者出院前使用β受体阻断药可以改善短期和中期结果,而不会出现不耐受或住院时间延长。现有证据表明,出院前未恢复使用β受体阻断药,死亡率和再次HHF比例更高。只要临床可行,对于因心衰恶化住院的HFrEF患者,应在出院前考虑继续或重启β受体阻断药。
除了将β受体阻断药作为标准HFrEF治疗的一部分外,以下关于在HFrEF中使用β受体阻断药的建议与2017年CCS/CHFS心衰管理指南保持不变。
指南建议,建议7:诊断为心衰后,包括住院期间,在血流动力学稳定的情况下,尽早使用β受体阻断药。病情稳定的患者不应等到出院后才开始β受体阻断药治疗(强烈建议,高质量证据)。建议8:NYHA Ⅳ级症状的患者在开始β受体阻断药治疗前应病情稳定(强烈建议,高质量证据)。建议9:所有既往有心肌梗死的LVEF<40%的患者使用β受体阻断药(强烈建议,中等质量证据)。
5 MRAs
尽管指南建议将MRAs作为心衰标准治疗的一部分,但患者实际使用率并不高。最近US CHAMP-HF登记的一份报告显示,无明确禁忌的HFrEF患者MRA使用率仅33.4%。基于RALES研究、EPHESUS研究和EMPAY-HF研究的数据,支持在没有严重肾功能不全或高钾血症的情况下使用MRA的临床情况有3种:①LVEF≤35%和NYHA Ⅲ~Ⅳ级症状;②心肌梗死后伴有急性心衰体征和症状且LVEF≤40%,或者心肌梗死后伴有糖尿病且LVEF≤40%(无论心衰症状如何);③LVEF≤30%(或LVEF 31%~35%,QRS>130 ms),NYHA Ⅱ级症状,以及其他高风险特征(如年龄>55岁,6个月内HHF,或BNP水平升高)。MRAs在心衰管理中更广泛的作用得到高质量证据的进一步支持。除了将MRAs纳入HFrEF标准治疗的一部分外,还更新了以下建议。
指南建议,建议10:建议对AMI和LVEF≤40%,并伴有心衰症状或糖尿病的患者进行MRA治疗,以降低死亡率、心血管死亡率和心血管事件住院(强烈建议,高质量证据)。
6 SGLT2抑制药
DAPA-HF试验表明,达格列净可显著降低心衰首次恶化或心血管原因死亡的时间[HR=0.74,95%CI(0.65,0.85)];P<0.001)、HHF[HR=0.70,95%CI(0.59,0.83)]和心血管死亡[HR=0.82,95%CI(0.69,0.98)]的复合主要终点。重要的是,试验中55%的患者在基线时没有糖尿病,达格列净在任何糖化血红蛋白水平上的效果都相似。最近发表的EMPEROR-Reduced试验表明,在有症状的HFrEF患者中,恩格列净10 mg·d-1与安慰药比较,在16个月的中位随访期间,恩格列净组19.4%、安慰药组24.7%的受试者发生心血管死亡或HHF[HR=0.75,95%CI(0.65,0.86)](P<0.001);该益处在糖尿病患者和非糖尿病患者中相当。综上所述,这两个里程碑式试验的结果表明,SGLT2抑制药降低了有症状HFrEF患者的发病率和死亡率,无论是否存在2型糖尿病。
指南建议,建议11:建议SGLT2抑制药,如达格列净或恩格列净,用于伴有或不伴2型糖尿病的HFrEF患者以改善症状和生活质量,降低HHF和(或)心血管死亡风险(强烈推荐,高质量证据)。建议12:SGLT2抑制药,如恩格列净、卡格列净或达格列净,用于治疗2型糖尿病和动脉粥样硬化性心血管疾病的患者,以降低HHF和死亡风险(强烈建议,高质量证据)。建议13:SGLT2抑制药,如达格列净,用于>50岁且伴有动脉粥样硬化性心血管疾病危险因素的2型糖尿病患者,以降低HHF风险(强烈推荐,高质量证据)。建议14:SGLT2抑制药,如卡格列净或达格列净,用于有或没有2型糖尿病的蛋白尿肾病患者,以降低HHF和肾脏疾病进展风险(强烈建议,高质量证据)。
7 窦房结电流抑制药
静息心率独立预测心血管事件,包括HHF和死亡。在系统综述中,推测β受体阻断药治疗HFrEF患者受益的一个主要因素可能是其降低心率作用。
伊伐布雷定选择性地抑制窦房结的去极化If,从而降低心率,但不降低血压或心肌收缩力。SHIFT试验研究了慢性症状性HFrEF患者使用伊伐布雷定,与安慰药相比,伊伐布雷定的心血管死亡或HHF的主要结局降低了18%,这主要是由于HHF的减少(RRR=26%)。在静息心率>77次·min-1的亚组患者中,伊伐布雷定对包括主要终点[HR=0.76,95%CI(0.68,0.85);P<0.000 1]、全因死亡率[HR=0.83,95%CI(0.72,0.96);P=0.010 9]和心血管死亡率[HR=0.83,95%CI(0.71,0.97);P=0.016 6]在内的预后降低更明显。在685例基线未服用β受体阻断药患者中,伊伐布雷定降低了主要终点,[HR=0.68,95%CI(0.52,0.88)]。除慢性稳定性心衰外,小型研究表明,住院期间额外使用伊伐布雷定联合β受体阻断药安全,且耐受性良好。
指南建议,建议15:伊伐布雷定用于HFrEF患者,尽管接受GDMT治疗,静息心率仍≥70次·min-1且为窦性心律,以预防心血管死亡和HHF(强烈推荐,高质量证据)。
指南Tips:伊伐布雷定对老年人耐受性良好,起始剂量可为2.5 mg,bid。
8 sGC激动药
sGC激动药,如维利西呱,可以直接促进环磷酸鸟苷(cydic guanylate monophosphate,GMP)产生,并增强内源性sGC对一氧化氮(nitric oxide,NO)的敏感性。VICTORIA试验,在晚期功能性症状患者中,与标准治疗相比,维利西呱组心血管死亡或首次HHF的主要复合终点显著较低[HR=0.9,95%CI(0.82,0.98);P=0.019],这主要是由于HHF减少。从安全性角度看,维利西呱组有更多低血压,但这并不会导致肾功能不全,尽管入组eGFR临界值相对较低[纳入人群eGFR≥15 mL·min-1·(m2)-1]。
8.1指南建议 建议16:对于在过去6个月HHF和症状恶化的HFrEF患者,建议在最佳心衰疗法基础上考虑加用维利西呱,以降低HHF风险(条件推荐,中等质量证据)。
8.2指南Tips 来自VICTORIA试验的亚组分析表明,利钠肽水平非常高的患者对维利西呱的临床反应可能减弱。
9 地高辛
目前的研究都没有对HFrEF疗法中地高辛的相对益处或危害提供有意义的见解。
9.1指南建议 建议17:在慢性心衰、新发心衰或心衰住院患者中,尽管使用最佳耐受剂量β受体阻断药治疗,但心室率控制不佳和(或)持续症状的HFrEF和房颤患者,建议考虑使用地高辛(弱推荐,低质量证据);建议18:对于窦性心律HFrEF患者,尽管给予适当剂量的GDMT,但仍有中度至重度症状的患者,建议应考虑地高辛以缓解症状和减少住院(弱推荐,中等质量证据)。
9.2指南Tips Tip:在正在接受GDMT的HFrEF住院老年患者,停止入院前的地高辛治疗可能产生有害影响。
10 H-ISDN
H-ISDN联合使用在国内应用较少。
指南建议,建议19:对于因高钾血症、肾功能障碍或其他禁忌证而不能耐受ACEI、ARB或ARNI的HFrEF患者,在以下情况可考虑使用H-ISDN进行治疗,①慢性心衰(强烈推荐,中等质量证据);②新发心衰(弱推荐,低质量证据);③HHF(弱推荐,低质量证据)。建议20:对于有HFrEF和晚期症状的黑人患者,除适当剂量的标准GDMT治疗外,建议考虑H-ISDN治疗(强烈建议,中等质量证据)。
11 总结
CCS/CHFS心衰指南的更新预示着HFrEF患者临床治疗方法的转变,可能具有重要的实践意义。目前尚有许多不确定领域和不断发展的证据,例如:①心肌梗死后心衰患者是否应使用ARNIs:相关试验[PARADISE-MI;NCT02924727]已经完成登记;②HFrEF患者HHF期间是否应该开始SGLT2抑制药治疗:最近发布的SOLOIST-WHF试验显示,与安慰药相比,索格列净显著降低了达到心血管死亡、HHF或紧急心衰就诊的主要终点风险;另外达格列净[DAPA ACT HF-TIMI 68]和恩格列净[MPULSE;NCT04157751]的试验正在进行中;③肌球蛋白激动药在治疗HFrEF患者中是否起作用:在GALACTIC-HF试验中,与安慰药相比,Omecamtiv mecarbil (OM,一种肌球蛋白激活药)降低了HHF或紧急心衰就诊或心血管死亡主要复合终点的发生率,但在高危心衰人群中的作用相对较小。HFrEF的临床治疗还需要证据来指导最佳实践方法,但无论何种临床情况,始终接受本更新指南中概述的最佳医疗治疗的新标准至关重要。

