重症手足口病患儿T淋巴细胞亚群、NK细胞及细胞因子水平变化
岳 瑾,冯晓靖,黄振红,王 芳
手足口病是由EV感染所致的一种传染性疾病,在我国发病率呈逐年上升趋势,是全球性公共卫生问题之一。该病常见于婴幼儿,大多数患者症状较轻,表现为口腔、手、足等部位出现斑丘疹、疱疹,可伴有发热,预后良好[1]。个别患者可发展为重症,常累及中枢神经系统、呼吸系统和循环系统,发生心肌炎、急性迟缓性瘫痪、无菌脑膜炎、脑干脑炎等疾病,甚至引起死亡。已知自然界中有20多种EV可导致手足口病,其中Cox A组和B组、埃可病毒、EV 71型最为常见,由于该病病原学组成持续变化,流行毒株也在改变,因此持续监测病原感染趋势十分必要[2-3]。研究表明,分析患者免疫系统指标、血清炎症细胞因子水平,有助于判断患者机体免疫状况、病情进展等[4-5]。为此,本研究对我院收治的手足口病患儿的外周血T淋巴细胞亚群、NK细胞及细胞因子水平变化进行分析,现报道如下。
1 对象与方法
1.1 对象 将2018年1月—2020年4月在郑州大学附属儿童医院治疗的97例手足口病患儿纳入研究。纳入标准:①符合原中国卫生部发布的《手足口病诊疗指南(2013年版)》[6](指南)中手足口病的诊断标准;②年龄1~12岁;③在我院采用相同治疗方案;④家属签署知情同意书。排除标准[7-8]:①合并其他感染;②6个月内患有其他传染病;③1个月内发生呼吸道感染;④患有其他EV感染性疾病;⑤合并内分泌系统、血液系统、循环系统疾病。本研究获得医院伦理委员会批准。
参照指南[6]中疾病严重程度的判定标准,将患儿分为重症组(25例)和轻症组(72例)。重症组中男13例,女12例,平均(3.97±0.29)岁;轻症组中男39例,女33例,平均(4.02±0.31)岁。纳入同期50例健康体检儿童为对照组,其中男27例,女23例,平均(3.94±0.23)岁。3组间上述资料比较,差异均无统计学意义(P均>0.05)。
根据感染病毒种类不同,将重症组患儿分为:Cox A16组(13例)、EV 71组(8例)、其他组(4例)。Cox A16组男7例,女6例,平均(3.93±0.54)岁;EV 71组,男4例,女4例,平均(3.99±0.38)岁;其他组,男2例,女2例,平均(4.01±0.21)岁;3组间上述资料比较,差异均无统计学意义(P均>0.05)。
根据指南[6]将重症组患儿分为急性期组(6例)和恢复期组(19例)。急性期组男3例,女3例,平均(4.01±0.22)岁;恢复期组男10例,女9例,平均(3.89±0.27)岁;2组间上述资料比较,差异均无统计学意义(P均>0.05)。
根据不同预后结局,将重症组患儿分为预后不良组(5例)和预后良好组(20例)。预后不良组男3例,女2例,平均(3.95±0.49)岁;预后良好组男10例,女10例,平均(3.99±0.21)岁;2组间上述资料比较,差异均无统计学意义(P均>0.05)。
1.2 方法
1.2.1 NK细胞检测 患儿入院 24 h内抽取2 ml肘静脉全血,置于EDTA-K2抗凝管内,取100 μl抗凝处理后的全血垂直加入计数管底部,分别加CD56、CD45、CD16、CD3四色荧光标记抗体,均为20 μl,混匀后在室温避光孵育15 min,向其中加500 μl溶血素,震荡混合均匀后在室温下避光孵育10~15 min,每管均加PBS 500 μl,震荡混合均匀并上机检测。以CD45+、CD3-设门,以CD56为纵坐标,CD16为横坐标,检测NK细胞即CD3-CD16+CD56+百分率。T淋巴细胞亚群检测:另取100 μl抗凝处理的全血,垂直加至计数管底,加CD8、CD4、CD3三色荧光标记抗体,均为 20 μl,混合均匀后在室温条件下避光孵育15 min,加500 μl溶血素混合均匀,继续室温避光孵育10~15 min,每管加PBS 500 μl,混匀上机检测,CD3+和光散射设门,CD8为纵坐标,CD4为横坐标,检测CD8+T细胞、CD4+T细胞百分率。
1.2.2 T淋巴细胞亚群和细胞因子检测 使用美国BD公司提供的FACS Calibur流式细胞仪;Simulset软件分析结果;使用美国BD公司生产的CD8+PE、CD4+FITC和CD3+PerCP三色抗体和CD(16+56)抗体。使用酶联免疫法检测外周血TNF-α、IL-23、IL-22、IL-17水平,均按试剂盒(南京奥尼多福公司)说明书进行。免疫学指标和细胞因子检测由同一组检验科医师完成操作。
1.3 观察指标 对比T淋巴细胞亚群(CD3+T细胞、CD4+T细胞、CD8+T细胞)、NK细胞及细胞因子(TNF-α、IL-23、IL-22、IL-17)水平在对照组、轻症组、重症组间的差异,在重症组不同类型病毒感染组(Cox A16组、EV 71组、其他组)间的差异,以及重症组中急性期组与恢复期组间的差异,预后不良组和预后良好组间的差异。
1.4 疗效评估 体温正常,精神良好,无肢体抖动、皮疹,疱疹结痂无液体渗出为显效;体温<37.5 ℃,神经系统症状好转,无惊跳、呕吐发生,大部分疱疹干燥结痂,少数有液体渗出为好转;以上均为预后良好。疱疹、体温、精神状态无明显改善或死亡,均为预后不良。
1.5 统计学处理 使用SPSS 21.0软件进行统计分析,P=0.05(双侧)为统计学显著性界值。符合正态分布的计量资料以x±s表示,3组间比较采用F检验,2组间比较采用独立样本t检验。计数资料以百分率(%)表示,比较采用χ2检验。经ROC曲线检测4项细胞因子预测不良预后效能。P<0.05表示差异有统计学意义。
2 结 果
2.1 对照组、轻症组、重症组T淋巴细胞亚群、NK细胞及细胞因子水平对比 CD3+T细胞、CD4+T细胞、NK细胞水平从高到低均依次为对照组、轻症组、重症组;CD8+T细胞水平从低到高依次为对照组、轻症组、重症组,组间比较差异均具有统计学意义(P均<0.05)。血清TNF-α、IL-23、IL-22、IL-17水平从低到高均依次为对照组、轻症组、重症组,组间比较差异均有统计学意义(P均<0.05)。见表1。
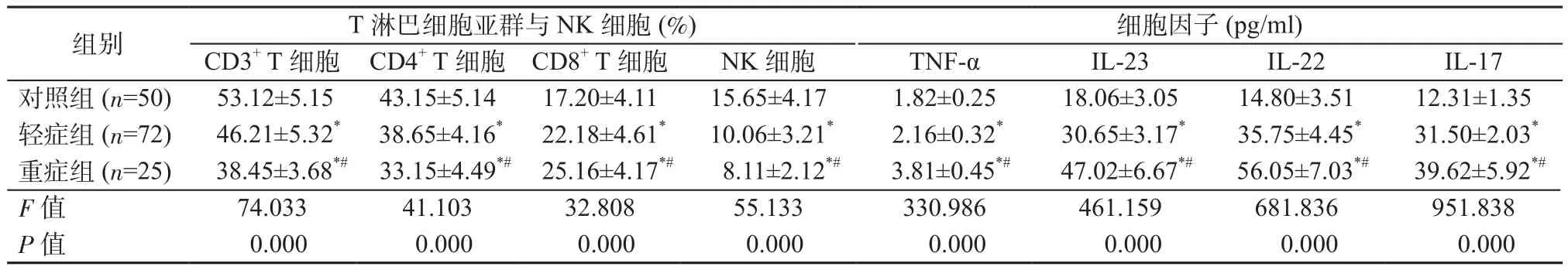
表1 对照组、轻症组、重症组T淋巴细胞亚群、NK细胞、细胞因子水平比较Table 1 Comparison of T lymphocyte subsets, NK cells and cytokines levels in control group, mild group and severe group
2.2 不同类型病毒感染组T淋巴细胞亚群、NK细胞、细胞因子水平对比 Cox A16组、EV 71组、其他组之间T淋巴细胞亚群、NK细胞、细胞因子水平比较,差异均无统计学意义(P均>0.05)。见表2。
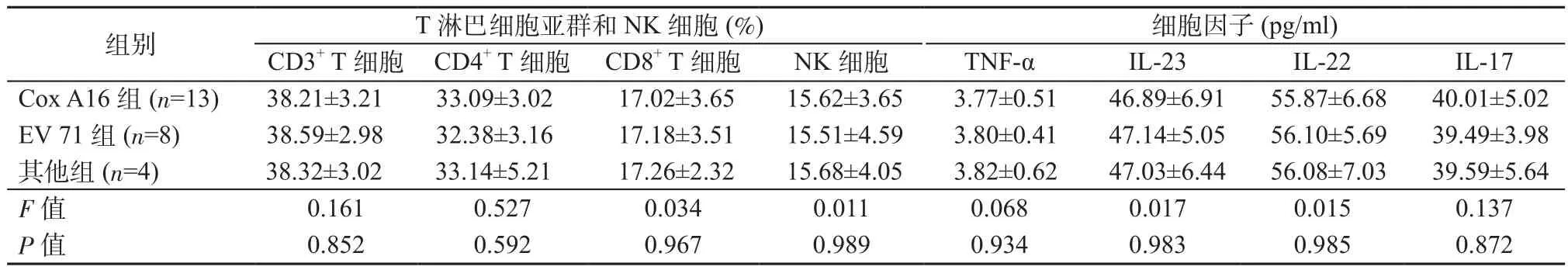
表2 不同类型病毒感染组T淋巴细胞亚群、NK细胞、细胞因子水平比较Table 2 Comparison of T lymphocyte subsets, NK cells and cytokines levels in different infection type groups
2.3 急性期组与恢复期组T淋巴细胞亚群、NK细胞、细胞因子水平比较 与恢复期组相比,急性期组患儿CD3+T细胞、CD4+T细胞、NK细胞水平更低,CD8+T细胞、TNF-α、IL-23、IL-22、IL-17水平更高,组间比较差异均具有统计学意义(P均<0.05)。见表3。
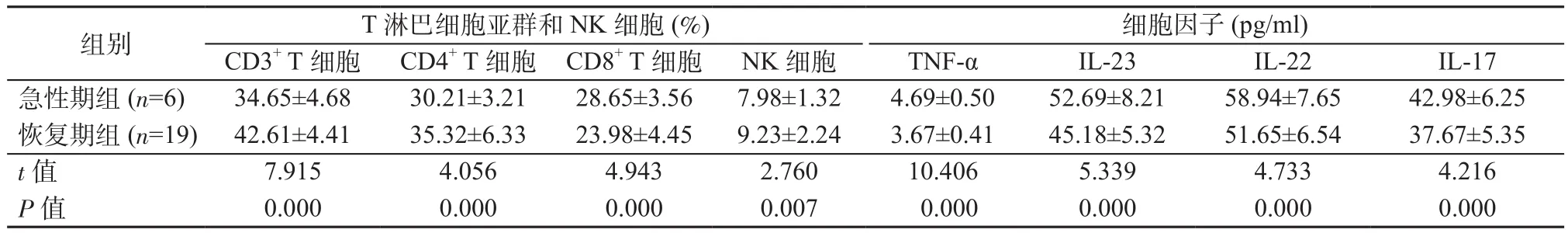
表3 急性期组与恢复期组T淋巴细胞亚群、NK细胞、细胞因子水平比较Table 3 Comparison of T lymphocyte subsets, NK cells and cytokines levels between acute phase group and recovery phase group
2.4 不同预后组T淋巴细胞亚群、NK细胞、细胞因子水平比较 与预后良好组相比,预后不良组CD3+T细胞、CD4+T细胞、NK细胞水平更低,CD8+T细胞、TNF-α、IL-23、IL-22、IL-17水平更高,组间比较差异均具有统计学意义(P均<0.05)。见表4。
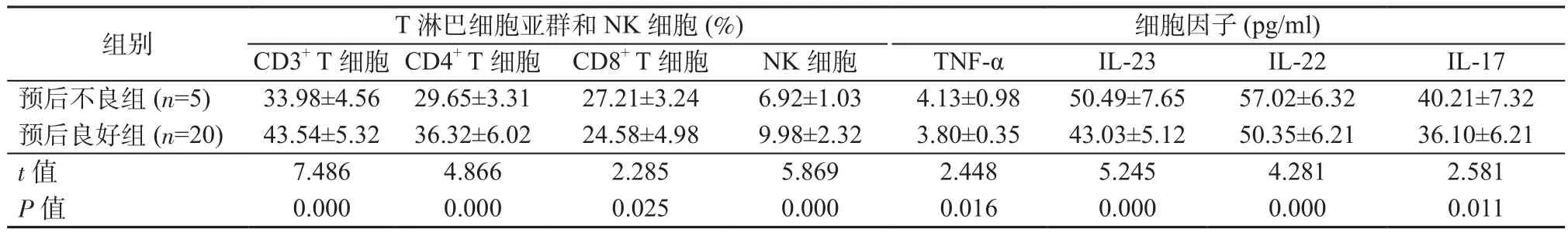
表4 不同预后组T淋巴细胞亚群、NK细胞、细胞因子水平比较Table 4 Comparison of T lymphocyte subsets, NK cells and cytokines levels in different prognosis outcomes
2.5 细胞因子预测预后不良ROC分析 4项细胞因子联合预测患儿不良预后敏感度为83.33%,准确度为71.43%。见表5。
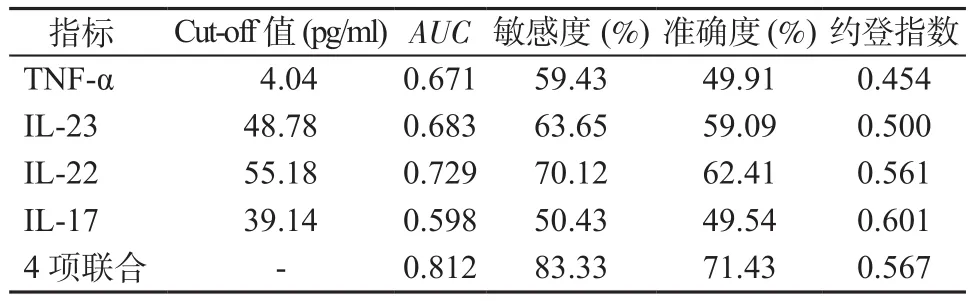
表5 细胞因子预测不良预后ROC分析Table 5 ROC analysis of cytokines in predicting poor prognosis
3 讨 论
T淋巴细胞具有诱导或辅助免疫应答、抑制免疫应答及杀伤靶细胞功能,介导局部炎症反应、细胞免疫,并将细胞中病原体清除。CD3+T细胞是外周血成熟T细胞的最佳标志物之一,可用于免疫缺陷、T淋巴细胞型淋巴瘤、白血病等分析[10]。CD4+T细胞作为人体免疫系统指挥中枢,负责控制和消灭多种感染,对抗入侵病菌,常用于白血病、淋巴瘤的免疫分型诊断,能评价机体免疫功能和免疫抑制疗法效果[11]。CD8+T细胞是抑制性和杀伤性T淋巴细胞以及迟发超敏反应T细胞的共同标记,对某些肿瘤细胞、病毒等抗原物质有杀伤作用,是机体抗肿瘤、抗病毒免疫防线的重要组成[12]。本研究中,轻症组和重症组患儿外周血CD3+T细胞、CD4+T细胞水平均较对照组低,重症组患儿较轻症组更低;3组CD8+T细胞水平比较,对照组最低,其次为轻症组,重症组最高,差异均具有统计学意义(P均<0.05)。既往研究指出重症手足口病患儿外周血CD3+T细胞、CD4+T细胞水平显著下降[13],与本研究结果基本一致。
CD3+T细胞、CD4+T细胞调节B淋巴细胞分化形成抗体,可控制和消灭多种感染,对抗病菌入侵,阻止疾病发作和加重;CD8+T细胞抑制抗体合成和分泌;CD4/CD8比值互相制约,达到动态平衡,但CD4/CD8比值失衡提示免疫功能紊乱,CD4+T细胞降低而CD8+T细胞升高提示机体抗病免疫力不足。相对于健康儿童,手足口病患儿细胞免疫功能受损,机体出现免疫抑制状态,导致CD4+T细胞水平大幅下降,CD8+T细胞水平升高。上述指标在重症组与轻症组、预后良好组和预后不良组间比较,轻症组患儿机体细胞免疫功能受损较轻,机体免疫功能关系预后,但机体免疫紊乱严重时往往提示患儿抗凝能力差,提示预后不良,故重症组和预后不良组患儿均呈现更显著的CD3+T细胞、CD4+T细胞水平下降和CD8+T细胞水平升高。与急性期组相比,恢复期组患儿细胞免疫功能正在逐渐恢复,机体免疫应激状态逐渐解除,因此CD3+T细胞、CD4+T细胞水平较急性期更高,CD8+T细胞水平较急性期更低。上述研究结果说明病情更重、预后不佳的患儿细胞免疫功能紊乱越明显;考虑手足口病主要病原体为EV 71型和Cox A16型,EV感染导致患儿肠道微生物群生态失调和丁酸盐生成细菌减少,致病菌增多,损伤肠道生物黏膜屏障及住宿免疫,导致免疫功能紊乱;此外,患儿机体产生强烈免疫反应,促进疾病恢复同时导致免疫损伤。
NK细胞是重要免疫细胞,是天然免疫系统核心细胞,分布在肝脏、外周血、脾脏中,负责杀伤受病毒感染的细胞、老化细胞和肿瘤细胞等异常细胞[14-15]。本研究中NK细胞水平从高到低依次为对照组、轻症组、重症组;重症患儿中急性期组NK细胞较恢复期组低;预后不良组NK水平较预后良好组低(P均<0.05)。提示NK细胞低水平患儿病情重、预后差。考虑是因为NK细胞能绕过TCR/CD3识别途径,以主要组织相容性复合体非限制形式快速识别并杀灭侵入人体的病毒,同时分泌IFN-γ等细胞因子,上调吞噬细胞吞噬功能,从而阻止病情进展,改善预后。
TNF-α、IL-23、IL-22、IL-17 是反映机体炎性状态,指导病情评估和治疗的重要指标[16]。手足口病为感染性疾病,发病后机体会释放大量致炎因子,导致血 TNF-α、IL-23、IL-22、IL-17水平升高[17-18]。故本研究中轻症组上述指标均高于对照组,重症组高于轻症组(P均<0.05)。病情重,急性期和预后不良的患儿往往机体炎症反应更显著,轻症患儿炎症反应较轻,因此以手、足、口等红晕和疱疹为特征,免疫功能紊乱较轻,免疫指标异常较轻,预后良好;重症患儿炎症反应强,细胞免疫功能失衡较重,因此T淋巴细胞、NK细胞、炎症相关细胞因子异常更明显,表现为脑膜炎、心肌炎等症状,预后相对较差[19-20]。这也是预后不良组TNF-α、IL-23、IL-22、IL-17水平更高(P<0.05)的重要原因。但上述单项细胞因子指标用于预测患儿不良预后,敏感度和准确度低,意义不大。本研究中ROC曲线分析显示,4项细胞因子联合预测患儿不良预后的敏感度为83.33%,准确度为71.43%,提示联合应用可提高预测患儿不良预后的效能。
综上所述,重症手足口病患儿外周血T淋巴细胞亚群、NK细胞及细胞因子水平显著异常,患儿存在免疫紊乱、明显炎症反应,检测上述指标利于病情和预后判断,指导诊断治疗;此外上述检查方便快捷,创伤性小,短期可重复性强;但单独使用其中一种指标敏感度、准确性低,须要联合上述各项指标以及其他方法进行观察。

