新型高流量湿化氧疗对老年卒中相关性肺炎病人的治疗效果
胡樱 陆敏 詹慧
脑卒中是现今危害人类生命健康的主要疾病之一,也是导致我国居民死亡和残疾的主要原因[1]。急性缺血性卒中(acute ischemic stroke,AIS)约占全部卒中的80%,给病人、家庭和社会带来沉重的负担。近年来,血管内介入治疗已成为治疗AIS的新技术,然而部分病人仍会在治疗术后产生并发症。卒中相关性肺炎(SAP)是老年AIS病人重要的并发症,也是引起病人病情进展恶化,甚至死亡的并发症之一[2]。因此,在血管内介入治疗术后防治SAP就显得尤为重要。本研究观察了新型高流量湿化氧疗对老年AIS血管内介入治疗术后并发SAP病人的治疗效果,现报道如下。
1 对象与方法
1.1 研究对象 选择2017年9月至2019年9月入住南京医科大学附属南京医院神经内科ICU的AIS血管内介入治疗术后并发SAP病人70例,年龄65~97岁。纳入标准:(1)年龄≥65岁;(2)符合《中国急性缺血性脑卒中诊治指南2014》的诊断标准,并经头颅CT或MRI检查确诊[3];(3)行血管内治疗术后并发SAP,SAP诊断标准参照《卒中相关性肺炎诊治中国专家共识(2019更新版)》[4];(4)病人或家属签署知情同意书。排除标准:(1)伴有严重的心、肝、肾功能不全,呼吸衰竭及恶性肿瘤等疾病者;(2)合并颅内出血的缺血性脑卒中者;(3)既往有支气管扩张、慢性肺脓肿、肺结核、尿路感染等慢性感染病病史者;(4)合并免疫缺陷、自身免疫性疾病者;(5)因精神疾患、认知或情绪障碍等无法完成本研究者;(6)确诊后24 h内死亡或依从性较差者。按照随机数字表将病人分为对照组和研究组,每组各35例,2组病人的年龄、性别、既往病史、TOAST分型、NIHSS评分等基线资料差异均无统计学意义(P>0.05),具有可比性,见表1。本研究已经我院医学伦理委员会论证通过。
1.2 方法 病人在AIS诊治过程中,护士已同时进行拍背治疗并规范吸痰操作。所有病人均在入神经内科ICU后给予抗感染、止咳化痰及营养支持等治疗。
1.2.1 研究组:给予经鼻新型高流量湿化氧疗(Fisher&Paykel Healthcare,型号AIRVO2),并根据病人血气分析(PaO2>70 mmHg及SpO2>94%)调整吸入氧浓度,调节参数:氧流量10~60 L/min,气道湿化温度34~37 ℃,氧浓度为21%~100%,尽量让病人保持口腔闭合状态。
1.2.2 对照组:予以传统鼻导管或面罩氧疗方式,采用常规气泡式氧气湿化装置对氧气进行湿化和流量调节,调节参数:氧气流速为3~5 L/min,并根据SpO2调节氧流量,以维持SpO2>94%。
1.3 评价指标 (1)评估2组病人治疗前,治疗后24 h、36 h、7 d的临床肺部感染评分(CPIS);(2)监测2组病人治疗前、治疗后24 h的血气分析指标(pH值、PaO2、PaCO2)及WBC、hs-CRP水平;(3)统计2组病人的住院时间。

2 结果
2.1 2组治疗前后CPIS评分比较 2组治疗前及治疗后24 h CPIS评分差异均无统计学意义(P>0.05)。2组治疗后36 h、7 d,CPIS评分均较治疗前明显下降,且研究组下降更显著,差异均有统计学意义(P<0.05)。见表2。
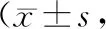
表2 2组病人治疗前后CPIS评分比较分,n=35)
2.2 2组治疗前后动脉血气分析结果及WBC、hs-CRP水平比较 治疗前,2组pH值、PaO2、PaCO2、WBC、hs-CRP水平差异均无统计学意义(P>0.05)。治疗后,2组pH值、PaO2、PaCO2、WBC、hs-CRP水平均较治疗前显著改善(P<0.05),且研究组pH值显著高于对照组(P<0.05);但2组PaO2、PaCO2、WBC、hs-CRP水平差异均无统计学意义(P>0.05)。见表3。

表3 2组治疗前后动脉血气分析结果及WBC、hs-CRP水平比较
2.3 2组病人住院时间比较 研究组病人平均住院(11.9±0.3)d,对照组病人平均住院(18.7±0.7)d,2组比较,差异有统计学意义(P<0.001)。
3 讨论
AIS是严重威胁人类健康的重要疾病,给病人、家庭和社会带来沉重的负担。血管内介入治疗能提高血管再通率及疗效,增加了AIS病人的救治机会。然而老年人普遍存在机体免疫力低下与呼吸器官功能老化的现象,其呼吸道清除能力显著下降;此外,老年AIS病人的气道黏膜常呈炎性变化,呼吸道防御功能低下,因此,老年AIS病人血管内介入术后容易发生SAP[5]。而老年脑卒中病人尽快控制SAP,减少肺部感染的再次发生,可以使病人尽早地开始进行康复训练[6]。目前临床上一般采用氧疗的方式治疗SAP,而吸氧的方式一般采用普通的气泡式氧气装置湿化。但病人通过该装置吸入的氧气温度约在20 ℃,与人体温度相差过大,导致病人鼻咽部黏膜干燥,舒适度极差。此外,SAP病人如果吸入的氧气温度、湿化度不足,可造成气道分泌物干结且不易排出,进而阻塞细支气管,导致肺泡或肺小叶不张,肺顺应性下降,反而加重病人病情。因此,临床上急需为老年SAP病人探索一种新的氧疗方式。
本研究所采用的呼吸湿化治疗仪,其湿化系统和高效的内置气流发生器为一体,可为存在自主呼吸的病人提供高流量氧气吸入,并且氧气温度可以控制在34~37 ℃,输出的气体绝对湿化水平>44 mg H2O/L,可增加病人气道表面黏液纤毛系统的清除功能,使纤毛摆动速率上升,促进痰液顺利咳出。本研究结果显示,经呼吸湿化氧疗治疗后24 h,病人的pH值、PaO2、PaCO2水平均有明显改善,提示呼吸湿化治疗仪能够调节体内酸碱平衡,增加氧分子的弥散能力,提高肺部气体交换功能,降低临床低氧血症的发生。
CPIS是从体温、外周血WBC、24 h气道分泌物的性状和量、氧合指数及肺部X线病变范围(浸润影)5个方面来评估病人肺部感染的严重程度[7]。本研究结果显示,经呼吸湿化氧疗治疗后24 h,病人的WBC、hs-CRP水平明显降低;在治疗后36 h、7 d,研究组的CPIS评分较治疗前明显下降,且下降幅度明显高于对照组;另外,研究组病人的住院时间也明显短于对照组。提示呼吸湿化治疗仪能够降低SAP病人体内的炎症反应,降低痰液黏稠度,提高氧疗效果,减少肺部感染,同时减少病人的住院时间[8]。
此外,传统纠正病人呼吸衰竭的方法需使用无创呼吸机,而在无创通气过程中可能出现漏气、口鼻干燥、痰液引流障碍、幽闭恐惧症和腹胀等相关并发症,病人耐受性差,导致病人常自行摘脱面罩,而且面罩吸氧也存在影响进食、说话等缺点,病人依从性较差,从而影响氧疗的效果[9]。而新型高流量湿化氧疗仪提供给SAP病人的是湿润温热的气体,病人气道干燥的高反应性得以改善,进而减少病人咳嗽的次数,提高病人的舒适度,病人依从性好。
本研究也存在以下不足。首先,研究样本量较少;其次,虽然护士已经过同质化培训及考核,但仍可能对评分有偏差。未来仍需大样本多中心研究进一步证实本研究结论。
综上所述,老年AIS血管内介入治疗术后并发SAP的病人采用新型高流量湿化氧疗治疗,能显著改善病人的血气水平,降低肺部感染,缩短住院时间。

