退变性腰椎侧弯腹部大血管与椎体位置测量
王 军,刘玉芹,刘 超,王俊英,樊学英,周忠水
(滨州市中心医院 山东滨州 251700)
退变性腰椎侧凸(degenerative lumbar scoliosis,DLS)是发生于老年人的复杂脊柱畸形,手术治疗可以松解腰椎管狭窄,纠正脊柱矢状面及冠状面失衡,显著改善腰背痛及下肢放射神经痛等症状,与正常椎体及周围血管的位置关系不同。DLS患者椎体侧方及旋转移位,并牵引着周围血管、神经发生偏离,增加手术风险。伴随着脊柱微创技术的发展,斜向腰椎椎体间融合(oblique lumbar interbody fusion,OLIF)等微创技术逐步在DLS患者中得到应用,虽然减少了手术创伤,但手术过程中需仔细分离腹部血管。徐帅等[1]研究发现DLS患者腹主动脉与腰椎相对解剖关系较正常人变化不大,但侧凸矫形过程中仍需要警惕腹主动脉损伤。鲁雪红等[2]采用CTA与脊柱3D重建联合检测脊柱侧弯畸形以评估手术安全性。为进一步明确DLS患者腰椎畸形对腹主动脉及下腔静脉位置的影响,为安全置入双皮质椎弓根钉及OLIF,本研究通过CT二维及三维图像对相关数据进行参数化测量,报道如下。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)年龄45岁以上;(2)腰椎冠状位 Cobb 角 20°~30°;(3) 顶椎位于腰段 (L1~L4);(4)患者资料完整。
排除标准:(1)特发性脊柱侧弯;(2)合并胸椎侧弯或其他发育性畸形;(3)既往有脊髓病变或脊柱外伤史;(4)强直性脊柱炎、类风湿性关节炎等免疫系统疾病,影响椎体小关节及骶髂关节功能;(5)患者影像资料不完整。
1.2 一般资料
2017年2月—2020年7月,29例退变性脊柱侧弯患者符合上述标准,纳入本研究,依据侧弯方向分为左侧组和右侧组,选择同期正常人32例,设为正常对照组。左侧组16例,包括男10例,女6例;年龄51~73岁,平均(62.79±7.16)岁;Cobb角平均(25.27±4.59)°;右侧组13例,包括男7例,女6例;年龄48~75岁,平均(61.62±8.96)岁;Cobb角平均(24.93±3.57)°。对照组32例,包括男23例,女19例;年龄45~73岁,平均(61.37±7.91)岁。三组患者在性别、年龄、体重指数等方面与对照组比较差异均无统计学意义(P>0.05)。本研究经医院医学伦理委员会审核通过,并与患者签署知情同意书。
1.3 研究方法
首先拍摄脊柱全长正侧位X线片,根据顶椎的侧弯方向将之分为左侧组、右侧组。CT检查:采用GE 64排128层螺旋CT扫描仪,患者仰卧,扫描脊柱全长。管电压120 kV,电流60 mA,扫描层厚0.65 mm,层间距1 mm,获得原始图像后,导入Mimics 14.0软件中,依据各结构的CT灰度值,分割出椎体、腹主动脉及下腔静脉,建立上述结构的三维模型。
1.4 评价指标
在Mimics 14.0横断面窗口中L1~L4的椎弓根水平建立2个坐标系:2个坐标系的X轴均选择椎体双侧上关节突内缘连线,腹主动脉的XY1坐标系的Y1轴为经左侧上关节突背侧缘与X线垂直的线,两者交点为原点O1,测量主动脉的位置参数,包括:(1)主动脉-椎体角度(abdominal aorta-vertebral body angle,AAVB-A):原点O与主动脉中心的连线和Y轴所呈角度,连线位于第一象限为正值,位于第二象限为负值;(2)主动脉-椎体距离(abdominal aorta-vertebral body distance,AAVB-D),为主动脉后缘与原点O之间的距离;(3)椎体裸区宽度:又称手术窗宽度(sur⁃gical window width,SWW),为椎体左侧腹主动脉后缘至腰大肌前缘的距离。此外,下腔静脉的XY2坐标系的Y2轴为经右侧上关节突背侧缘与X线垂直的线,两者交点为原点O2,测量下腔静脉的位置参数,包括:(4)下腔静脉-椎体角度(inferior vena cava–vertebral body angle,IVCVB-A):原点O2与主动脉中心的连线和Y2轴所呈角度,连线位于第一象限为正值,位于第二象限为负值。(5)下腔动脉-椎体距离(inferior vena cava-vertebral body distance,IVCVBD),为下腔静脉后缘至原点O的距离(图1)。
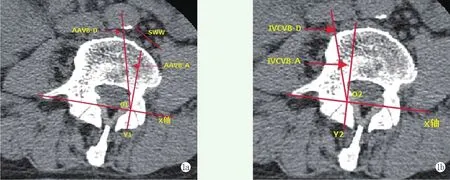
图1 椎体与腹主动脉和下腔静脉的参数测量示意图 1a:AAVB-A:主动脉-椎体角度,AAVB-A=-11.39°;AAVB-D:主动脉-椎体距离,AAVB-D=6.17 cm;SWW:手术窗宽度,SWW=2.07 cm 1b:IVCVB-A=-13.84°;IVCVB-A:下腔静脉-椎体角度,IVCVB-A=-13.84°;IVCVB-D:下腔动脉-椎体距离,IVCVB-D=5.73 cm
1.5 统计学方法
所有数据采用SPSS 22.0软件进行统计分析。计量数据以±s表示,多组数据之间比较采用单因素方差分析。两组之间比较采用独立样本t检验。计数资料采用卡方检验。P<0.05为差异有统计学意义。
2 结 果
2.1 畸形情况
右侧组16例中,顶椎位置分别为L1椎体1例、L2椎体9例、L3椎体6例,侧弯椎体数量5~7个,Cobb角平均(24.93±3.57)°。左侧组13例中,顶椎位于L2椎体1例、L3椎体8例、L4椎体4例,侧弯椎体数量5~7个,Cobb角平均(25.27±4.59)°。两组患者在顶椎位置、侧弯椎体数量及术前Cobb角方面比较,差异无统计学意义(P>0.05)。
2.2 腰椎与腹主动脉位置关系
腰椎与腹主动脉位置关系测量结果见表1。三组的 AAVB-A角均自L1至L4显著减小(P<0.05);在L2、L3平面,左侧组显著小于右侧组和对照组(P<0.05),而L1和L4平面,三组间AAVB-A差异无统计学意义(P>0.05)。三组的AAVB-D均自L1至L4显著增加(P<0.05);在L2和L3平面,左侧组显著大于右侧组和对照组(P<0.05),而 L1和 L4平面,三组间AAVB-D差异无统计学意义(P>0.05)。三组的L1至L4平面SWW差异均无统计学意义(P>0.05);在L1平面三组间SWW差异均无统计学意义(P>0.05),而L2至L4平面,SWW由大到小依次为左侧组>对照组>右侧组,差异均有统计学意义(P<0.05)。
表1 腰椎与腹主动脉位置关系测量结果(±s)与比较
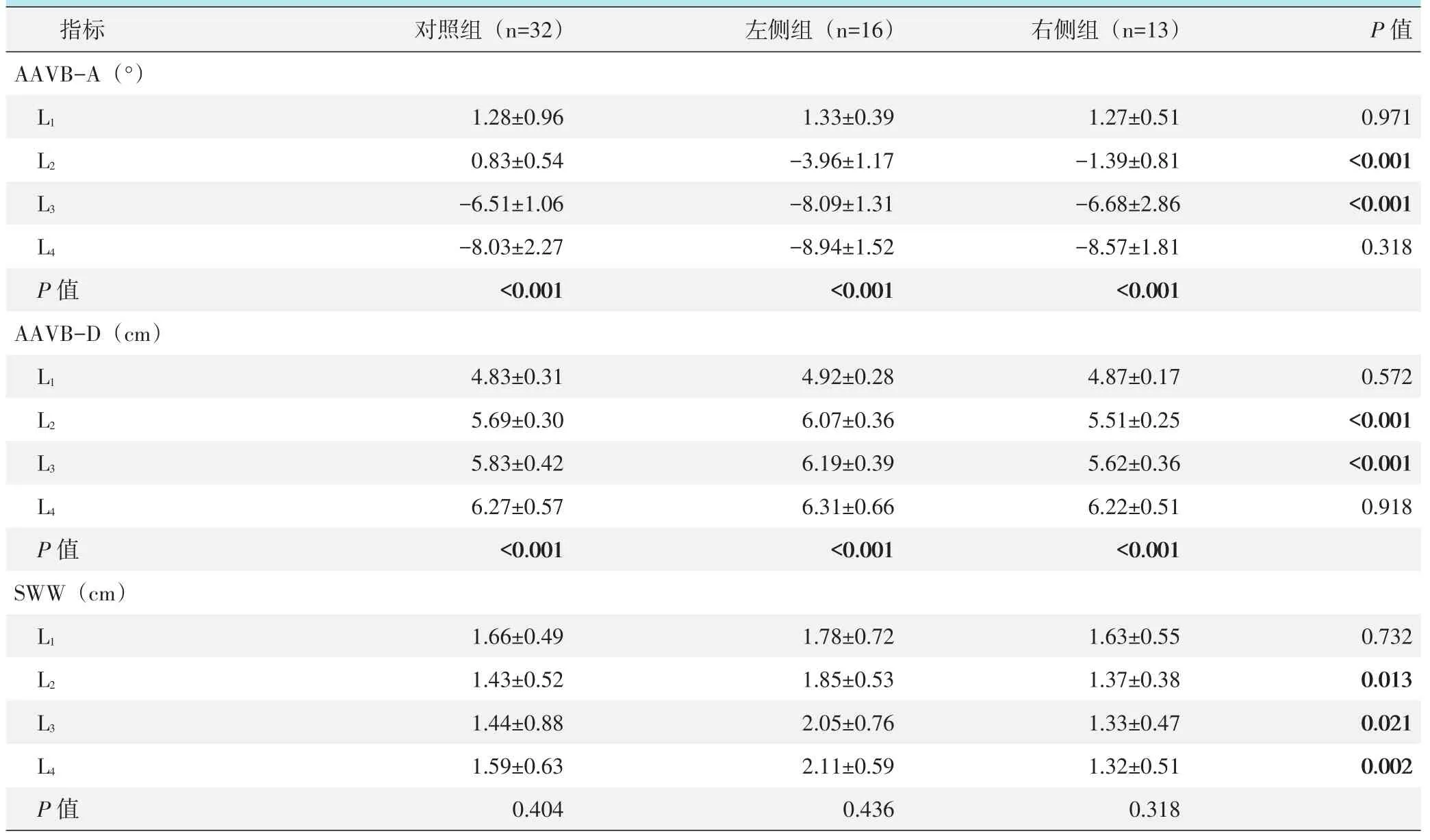
表1 腰椎与腹主动脉位置关系测量结果(±s)与比较
images/BZ_23_207_1875_620_1941.pngAAVB-A(°)images/BZ_23_620_1875_1033_1941.pngimages/BZ_23_1033_1875_1517_1941.pngimages/BZ_23_1517_1875_1934_1941.pngimages/BZ_23_1934_1875_2274_1941.pngimages/BZ_23_207_2004_620_2067.pngimages/BZ_23_620_2004_1033_2067.pngimages/BZ_23_1033_2004_1517_2067.pngimages/BZ_23_1517_2004_1934_2067.pngimages/BZ_23_1934_2004_2274_2067.pngimages/BZ_23_207_2130_620_2193.pngimages/BZ_23_620_2130_1033_2193.pngimages/BZ_23_1033_2130_1517_2193.pngimages/BZ_23_1517_2130_1934_2193.pngimages/BZ_23_1934_2130_2274_2193.pngL2 L4 images/BZ_23_620_2257_1033_2320.pngimages/BZ_23_207_2257_620_2320.png0.83±0.54-8.03±2.27images/BZ_23_1033_2257_1517_2320.png-3.96±1.17-8.94±1.52images/BZ_23_1517_2257_1934_2320.png-1.39±0.81-8.57±1.81<0.001 0.318images/BZ_23_1934_2257_2274_2320.pngAAVB-D(cm)images/BZ_23_207_2383_620_2446.pngimages/BZ_23_620_2383_1033_2446.pngimages/BZ_23_1033_2383_1517_2446.pngimages/BZ_23_1517_2383_1934_2446.pngimages/BZ_23_1934_2383_2274_2446.pngimages/BZ_23_207_2509_620_2573.pngimages/BZ_23_620_2509_1033_2573.pngimages/BZ_23_1033_2509_1517_2573.pngimages/BZ_23_1517_2509_1934_2573.pngimages/BZ_23_1934_2509_2274_2573.pngL2 L4 images/BZ_23_620_2636_1033_2699.pngimages/BZ_23_207_2636_620_2699.png5.69±0.30 6.27±0.57images/BZ_23_1033_2636_1517_2699.png6.07±0.36 6.31±0.66images/BZ_23_1517_2636_1934_2699.png5.51±0.25 6.22±0.51<0.001 0.918images/BZ_23_1934_2636_2274_2699.pngSWW(cm)images/BZ_23_207_2762_620_2825.pngimages/BZ_23_620_2762_1033_2825.pngimages/BZ_23_1033_2762_1517_2825.pngimages/BZ_23_1517_2762_1934_2825.pngimages/BZ_23_1934_2762_2274_2825.pngimages/BZ_23_207_2888_620_2952.pngimages/BZ_23_620_2888_1033_2952.pngimages/BZ_23_1033_2888_1517_2952.pngimages/BZ_23_1517_2888_1934_2952.pngimages/BZ_23_1934_2888_2274_2952.pngL2 L4 images/BZ_23_620_3015_1033_3078.pngimages/BZ_23_207_3015_620_3078.png1.43±0.52 1.59±0.63images/BZ_23_1033_3015_1517_3078.png1.85±0.53 2.11±0.59images/BZ_23_1517_3015_1934_3078.png1.37±0.38 1.32±0.51 0.013 0.002images/BZ_23_1934_3015_2274_3078.png
2.3 腰椎与下腔静脉位置关系
腰椎与下腔静脉位置关系测量结果见表2。三组的IVCVB-A角均自L1至L4显著增大(P<0.05);在L1~L4各平面,三组间IVCVB-A的差异均无统计学意义(P>0.05)。三组的IVCVB-D均自L1至L4增大,对照组各平面间IVCVB-D的差异有统计学意义(P<0.05),而左侧组和右侧组各平面间IVCVB-D的差异均无统计学意义(P>0.05)。在L1至L4各平面,三组间IVCVB-D的差异均无统计学意义(P>0.05)。
表2 腰椎与下腔静脉位置关系测量结果(±s)与比较
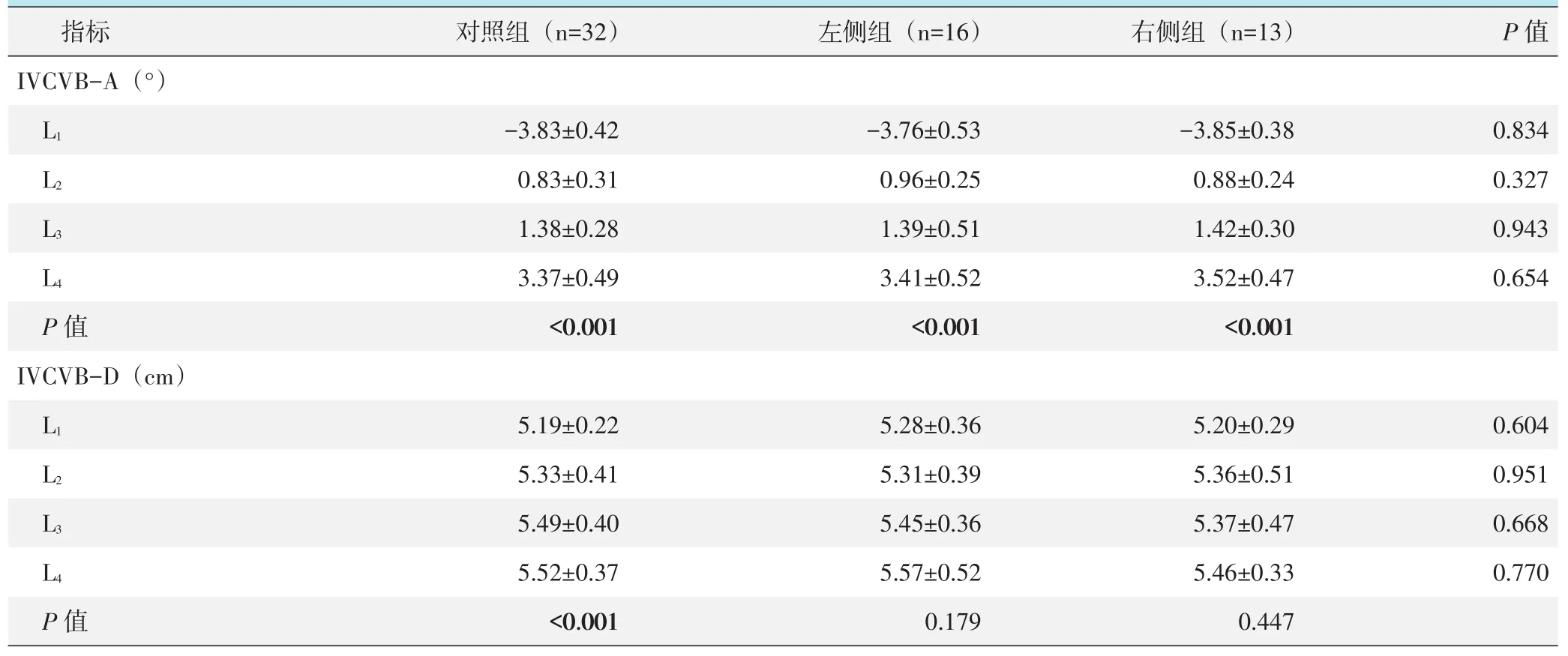
表2 腰椎与下腔静脉位置关系测量结果(±s)与比较
images/BZ_24_207_558_620_624.pngIVCVB-A(°)images/BZ_24_620_558_1033_624.pngimages/BZ_24_1033_558_1517_624.pngimages/BZ_24_1517_558_1934_624.pngimages/BZ_24_1934_558_2274_624.pngimages/BZ_24_207_689_620_755.pngimages/BZ_24_620_689_1033_755.pngimages/BZ_24_1033_689_1517_755.pngimages/BZ_24_1517_689_1934_755.pngimages/BZ_24_1934_689_2274_755.pngimages/BZ_24_207_820_620_886.pngimages/BZ_24_620_820_1033_886.pngimages/BZ_24_1033_820_1517_886.pngimages/BZ_24_1517_820_1934_886.pngimages/BZ_24_1934_820_2274_886.pngL2 L4 images/BZ_24_620_951_1033_1017.pngimages/BZ_24_207_951_620_1017.png0.83±0.31 3.37±0.49images/BZ_24_1033_951_1517_1017.png0.96±0.25 3.41±0.52images/BZ_24_1517_951_1934_1017.png0.88±0.24 3.52±0.47 0.327 0.654images/BZ_24_1934_951_2274_1017.pngIVCVB-D(cm)images/BZ_24_207_1083_620_1148.pngimages/BZ_24_620_1083_1033_1148.pngimages/BZ_24_1033_1083_1517_1148.pngimages/BZ_24_1517_1083_1934_1148.pngimages/BZ_24_1934_1083_2274_1148.pngimages/BZ_24_207_1214_620_1279.pngimages/BZ_24_620_1214_1033_1279.pngimages/BZ_24_1033_1214_1517_1279.pngimages/BZ_24_1517_1214_1934_1279.pngimages/BZ_24_1934_1214_2274_1279.pngL2 L4 images/BZ_24_620_1345_1033_1410.pngimages/BZ_24_207_1345_620_1410.png5.33±0.41 5.52±0.37images/BZ_24_1033_1345_1517_1410.png5.31±0.39 5.57±0.52images/BZ_24_1517_1345_1934_1410.png5.36±0.51 5.46±0.33 0.951 0.770images/BZ_24_1934_1345_2274_1410.png
3 讨论
退变性脊柱侧弯的治疗是一复杂手术过程,包括椎管减压、椎间隙融合、椎弓钉棒系统转棒矫形,严重患者需要联合椎体截骨等。伴随着脊柱微创技术的发展,人们开始采取LLIF或OLIF完成椎间融合,以减少对患者的创伤。与正常椎体位置和形态不同,DLS患者存在严重的椎体变形及旋转移位,导致凹侧椎弓根钉置入及椎间隙清理松解过程的暴露存在很大困难,手术过程中对前侧血管的保护,一直是术者关注的要点。
目前针对椎前血管位置参数定位方法的研究存在三种方案,如徐帅等[1]以双侧上关节突内缘连线为X轴,一侧上关节突背侧缘Y的坐标系统,应用该系统观察退变性腰椎侧弯腹主动脉的变化规律。陆声等[3]采用以椎体中心为坐标原点,椎体前后缘中点为椎体前后径及左右径为X轴和Y轴的坐标系统对腹主动脉及下腔静脉分叉的部位进行研究。而胡万坤[4]则采用六区划分方法将腰椎间隙由前向后分为六区,研究腰大肌和腹部大血管位置关系。本文为精确描述腹主动脉和下腔静脉与椎体的位置关系,采取第一种方案进行定位,该方案的优势在于术前测量的参数能够在术中观察坐标系的解剖标志,实现了术前与术中的统一。同时为更直观的模拟观察,笔者进行医学图像的三维重建,提取椎体、腹主动脉和下腔静脉,为术者提供更直观位置观察。
本研究三维模型显示,三组患者自L1至L4节段的腹主动脉均表现为由L1椎体左前逐步向L4椎体前正中移行,下腔静脉则始终沿椎体右前方下行。不同侧弯类型中各椎弓根对应平面的测量亦发现,三组患者L1平面的AAVB-A角均显著大于L4平面。该结果与Muñoz[5]研究相一致。不同组别之间的差异主要出现在顶椎L2、L3平面,表现为左侧组的AAVB-A角显著小于对照组,右侧组与对照组之间无显著差异。Takeshi⁃ta等[6]认为这主要是由于顶椎椎体发生冠状位侧弯的同时伴有同侧旋转,椎体后柱结构则反向旋转所致。而右侧组中椎体则会出现反向旋转。但右侧患者因腹主动脉的右侧移行,使得该角度变化并不显著。退变性腰椎侧弯患者不仅表现为冠状面移位,而且合并腰椎前凸减小[7]。腰椎前凸的减小,为腹主动脉与椎体前缘之间距离(AAVB-D)提供解剖空间。徐帅等[1]发现,左侧凸患者的AAVB-D平均增加1.8 mm,显著大于右侧凸患者及与正常人。本研究显示左侧组患者顶椎L2、L3显著大于右侧组及对照组。DLS患者多伴有中重度骨质疏松,使得椎弓根螺钉固定强度显著下降,为此有学者提出双皮质椎弓根螺钉固定技术[8],即置入的椎弓根钉突破椎体前皮质约2~3 mm,以增加螺钉把持强度。本研究显示,腹主动脉的AAVB-D距离显著大于下腔静脉,因此右侧椎弓根双皮质固定应谨慎,避免损伤下腔静脉。相对于腹主动脉参数变化,腰段下腔静脉的走行相对固定,三组患者IVCVB-D无显著差异。
OLIF为经腰大肌与腹主动脉之间进入椎间隙的微创融合术,术前需在MRI或CT横断位图像上确定手术窗的宽度,对手术窗<1 cm患者应慎用[9]。本研究对三组患者的SWW进行比较,发现左侧组L2/3、L3/4、L4/5三个间隙的SWW显著大于对照组和右侧组。笔者认为这可能因左侧组患者顶椎左侧旋转,使得腹主动脉相对右移。同时长时间侧弯畸形,会导致凸侧腰大肌萎缩,而表现为裸露窗宽度增加[10]。
综上所述,本研究通过三维重建及二维参数测量的方法对退变性脊柱侧凸患者腹部血管的位置形态进行测量,结果显示左侧凸患者顶椎区腹主动脉会相对向右前移位,为实现椎体双皮质固定及微创椎体间融合提供空间,而下腔静脉解剖位置较固定,术中应注意避免损伤。

