成人正常闭膜管MSCT影像解剖学研究
张静,周林艺,张春来,冉启胜,唐伟,2,王毅
(1.陆军军医大学大坪医院放射科·重庆市影像医学与核医学临床研究中心,重庆 400042;2.川北医学院附属医院放射科,四川 南充 637007)
闭膜管位于闭孔的外上部,上方和侧面以耻骨上支的闭孔沟为界,下方以闭孔内外肌和闭孔膜的游离缘为界,其内包含闭孔神经、动脉和静脉[1]。闭孔疝是指腹膜内外的脏器或组织通过闭膜管向股三角区突出形成的疝,好发于70~90岁老年、瘦小的女性,这可能与女性特殊解剖结构有关,因为女性的骨盆更宽、更倾斜,闭膜管开口虽然更小、呈三角形,但横向直径更大[2-3]。闭膜管的解剖学结构对理解闭孔区域疾病的发生发展、临床表现和正确诊治至关重要,然而目前对闭膜管解剖结构的研究主要是在尸体标本上进行,样本数量少,且与活体解剖可能存在较大差异。本研究旨在采用闭膜管多层螺旋CT(multi-slice spiral CT,MSCT)影像资料,获得相关影像解剖学数据,从而进一步阐明闭膜管的活体影像解剖,探讨闭孔疝的发病机制,并为临床闭孔区域疾病的诊治提供影像学依据。
1 资料与方法
1.1 一般资料
选取2021年2月至2021年5月在陆军军医大学大坪医院240名行全腹部、盆腔或胸部+全腹部MSCT检查的健康成年人为研究对象,根据受试者年龄段分为18~29、30~39、40~49、50~59、60~69及70岁以上,共6组,分别标记为1~6组。每组男性、女性各20例,男女性分别共120例。纳入标准:(1)年龄≥18周岁;(2)体重指数正常;(3)无闭孔疝临床表现。排除标准:(1)严重脊柱侧弯畸形;(2)慢性阻塞性肺疾病;(3)恶性肿瘤;(4)已确诊的闭孔疝、腹股沟疝及盆底其他疝;(5)腹盆腔大量积液;(6)有盆腔、髋关节手术病史。
1.2 方法
1.2.1 检查方法 采用GE公司64排或Philips公司256层MSCT进行扫描。检查前患者未口服任何对比剂,取仰卧位,行平扫、动脉期及门静脉期增强扫描。增强扫描采用高压注射器经肘静脉注射优维显(拜耳先灵药业,370 mgI/mL)和30 mL生理盐水,对比剂用量2 mL/kg体重,单个患者总量上限为120 mL。注射流率3.5 mL/s,增强扫描延迟时间分别为动脉期25 s和门静脉期55 s。扫描参数:准直宽度为64×0.625 mm或256×0.5 mm,转速64或256 mm,管电压120 kVp,管电流350 mA,螺距0.984,视野180~240 mm。
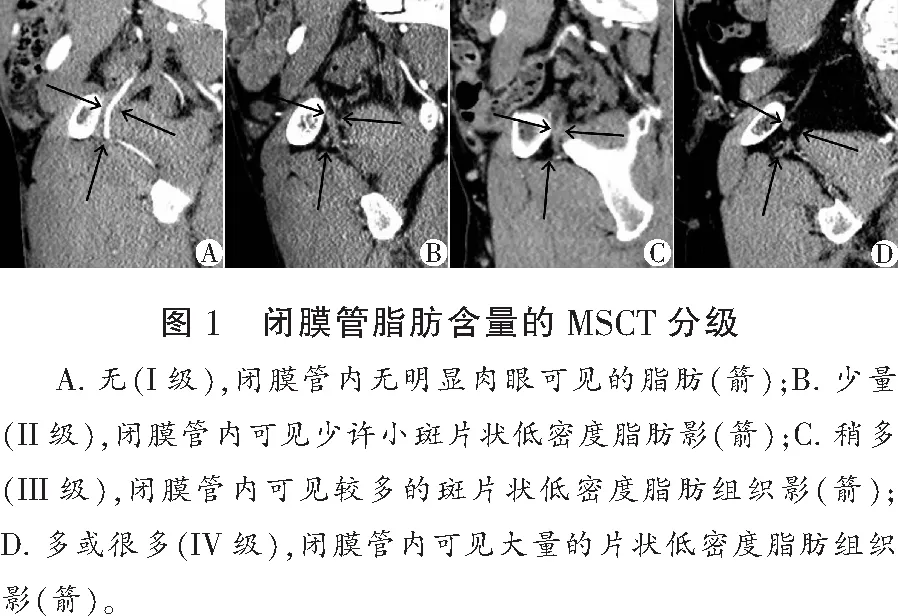
1.2.2 影像观测与分析 扫描完成后将MSCT平扫原始数据传输至ADW 4.3后处理工作站,经两名腹部放射学医师分别行闭膜管区域的横轴位、冠状位、矢状位及斜矢状位多平面重组(multi-planar reformations,MPR)(层厚1.0 mm,间距0.7 mm)显示闭膜管,并将重组的影像传入PACS用于影像观测。闭膜管相关观测指标:(1)采用斜矢状位显示闭膜管全程,并测量其内外口中点连线之间的距离为闭膜管长径;(2)冠状倾斜角度为冠状位影像上闭膜管长轴与纵垂线相交所形成的锐角及倾斜方向;(3)矢状倾斜角为矢状位影像上闭膜管长轴与纵垂线相交形成的锐角及倾斜方向;(4)闭膜管内外口形态、口径(分别观测其最大长径、最大宽径和面积);(5)闭膜管脂肪含量,可分为4级:无(I级),无明显肉眼可见的脂肪;少量(II级),可见少许小斑片状低密度脂肪影;稍多(III级),可见较多的斑片状低密度脂肪组织影;多或很多(IV级),可见大量的片状低密度脂肪组织影(图1)。定量指标取两名医师测量结果的平均值,定性指标经两名医师沟通交流达成一致,并纳入统计学分析。
1.3 统计学分析
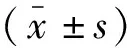
2 结果
2.1 闭膜管MSCT影像解剖学观测结果
闭膜管呈前低后高倒置的漏斗形,管壁较平直,部分略呈弧形。横轴位影像可清晰显示闭膜管的内外口,内口双侧对称者198例(82.50%),外口双侧对称者186例(77.50%)。240例受试者总共960个内外口中,以椭圆形(829个,86.35%)最多,其次依次是半圆形(69个,7.19%)、不规则形(47个,4.90%)和新月形(15个,1.56%)。MSCT冠状位影像显示,480侧闭膜管倾斜方向可分为内下(373侧,77.71%)、与矢状面平行(62侧,12.92%)和外下(45侧,9.37%)。在MSCT矢状位影像上,闭膜管倾斜方向可分为前下(450侧,93.75%)、与冠状面平行(26侧,5.21%)和后下(5侧,1.04%)。左侧闭膜管矢状位倾斜方向在不同年龄段间差异有统计学意义(P<0.05),相同性别两侧和不同性别同侧闭膜管倾斜方向比较差异均无统计学意义(P>0.05)。480侧闭膜管脂肪含量可分为I级(17侧,3.54%)、II级(262侧,54.58%)、III级(112侧,23.34%)和IV级(89侧,18.54%)。同侧闭膜管脂肪含量在不同年龄组差异有统计学意义(P<0.05),再经两两比较发现第1组与第4~6组、第2~3组与第6组脂肪含量有统计学差异(P<0.05),老年人闭膜管脂肪含量高于年轻人。相同性别两侧闭膜管脂肪含量有差异,左侧闭膜管脂肪含量明显高于右侧(P<0.05),男性与女性两侧闭膜管脂肪含量比较,差异均无统计学意义(P>0.05)。
2.2 闭膜管MSCT定量指标观测结果
480侧闭膜管平均长度为(14.40±3.27)mm(7.6~24.0mm),右侧闭膜管长度与左侧闭膜管长度[(14.30±3.31)mmvs.(14.49±3.23)mm]比较,差异无统计学意义(P>0.05),男性闭膜管长度大于女性闭膜管长度[(15.97±3.03)mmvs.(12.82±2.69)mm](P<0.05)。见表1。左侧闭膜管矢状倾斜角大于右侧(P<0.05),男性闭膜管各项定量指标均大于女性,其中外口面积、内口宽径、外口长径、外口宽径和闭膜管长度的差异具有统计学意义(P<0.05)。见表2。闭膜管两侧内口面积、长径及宽径、矢状倾斜角在不同年龄组之间差异有统计学意义(P<0.05),且呈年龄增大而增大的趋势。见表1。进一步经两两比较发现,第1、2组分别与第5、6组两侧内口面积、右侧内口长径差异有统计学意义(P<0.05),第1组与第4~6组、第2~5组与第6组左侧内口长径差异有统计学意义(P<0.05),第1~3组与第5、6组两侧内口宽径差异有统计学意义(P<0.05),第1组与第5、6组,第2组与第4~6组两侧矢状倾斜角差异有统计学意义(P<0.05)。
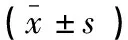
表1 不同年龄组闭膜管MSCT定量观测指标比较
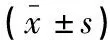
表2 不同性别两侧闭膜管MSCT定量观测指标比较
3 讨论
闭膜管位于闭孔的外上部,上方和侧面以耻骨上支的闭孔沟为界,下方以闭孔内外肌和闭孔膜的游离缘为界,它有两个椭圆形的开口,呈向内、向前、向下走行,其内包含闭孔神经、闭孔动脉和静脉[1]。闭膜管内外口形态不一,大部分为椭圆形,少部分呈半圆形、不规则形或新月形,闭孔内肌的形态饱满与否是其主要的影响因素。闭膜管为前低后高的倒置漏斗状,走行方向多数为向前、向内走行,少部分可以呈从上到下垂直、向前外、向内后走行,耻骨上支本身的发育和个体差异导致闭膜管倾斜方向有所不同。关于闭膜管长度的研究较少,本研究观测闭膜管长度(14.40±3.27)mm,其中男性(15.97±3.03)mm,女性(12.82±2.69)mm,与国内学者[4]采用超声测量正常女性闭膜管长度(11.0 mm)相近。既往基于尸体标本观测结果显示闭膜管长度(19.7 mm)大于本结果[5],可能与本研究样本量更大、两者研究对象和测量方法也存在很大不同有关。
关于闭孔疝的病因和发生机制,有学者将闭孔疝称为“小老太婆疝”,意指该病通常仅见于七八十岁的瘦小女性[6]。在绝大多数情况下,闭孔疝是一种获得性疾病,女性发病率是男性6~9倍,被认为与女性骨盆更宽且更倾斜、闭孔和/或闭膜管更大且更呈水平方向走行有关。闭孔疝的危险因素包括多胎妊娠、骨盆结构长期松弛、腹膜凹陷、盆底功能失调、便秘、慢性气道阻塞和腹水等[7-9],而消瘦、营养不良和瘦弱体型常伴随支持闭膜管的结缔组织和脂肪组织的丧失,被认为是闭孔疝的重要危险因素。尽管已有作者提到女性闭膜管解剖与闭孔疝发生有关,但目前缺乏闭膜管活体影像解剖学研究,而尸体解剖并不能真实反应活体解剖情况。因此,本研究初次采用MSCT观测成人正常闭膜管解剖,或许能为闭孔疝的发生机制提供解剖学依据。
关于闭膜管内脂肪组织是否为病理状态还存在争议。Gilbert等[2]认为其为起缓冲作用的物质,而Callaghan等[10]认为,当闭孔神经从侧面进入闭膜管时,脂肪位于闭膜管的中间,可能会将闭孔神经推移到外侧壁,因此不一定能起缓冲作用,本小组倾向于闭膜管内脂肪组织可能具有保护作用。本研究发现,闭膜管脂肪含量在不同年龄段存在差异,老年人闭膜管脂肪含量明显高于年轻人,可能是由于老年人闭孔肌萎缩,闭膜管内空间增大,因而有利于脂肪组织沉积,这对闭膜管结构的稳定可能具有一定的保护作用,但是这种保护作用十分有限,闭孔疝的发生是多种因素综合作用的结果。进一步观察发现,左侧闭膜管脂肪含量明显高于右侧,而临床上闭孔疝的发生也正是多见于右侧,我们推测闭膜管内脂肪组织可能对腹腔内容物向闭膜管疝入具有一定阻挡作用。但是,当闭孔疝形成的促进因素强于闭膜管脂肪组织的阻挡作用时,闭孔疝将可能发生。
临床上闭孔疝好发于老年、瘦小的女性,可能与女性盆腔和闭膜管特殊的解剖结构有关。既往学者[2-3]认为,女性骨盆更宽、更倾斜,闭膜管开口虽然较男性更小、呈三角形,但其横向直径更大。由于乙状结肠覆盖左侧闭孔内口,这对防止闭孔疝形成具有保护作用,因此右侧闭孔疝更常见[1]。除此之外,本研究还发现,左侧闭膜管脂肪含量明显高于右侧,左侧闭膜管倾斜角度也明显大于右侧,尤其是后者,闭膜管倾斜角度越大,可能越有利于阻止腹腔内容物经闭膜管疝出。但是,上述三种因素究竟哪种是主要的保护因素,还有待进一步探索。
本研究发现,老年人闭膜管内口面积、内口长径和宽径、矢状位倾斜角度明显大于年轻人,可能更容易受到腹内压改变的影响,使腹腔内容物疝出至闭膜管,由此可以推断,老年人闭膜管内口增大是其闭孔疝发生的重要原因之一。本研究也发现,男性闭膜管两侧内口和外口面积、内口长径和宽径、外口长径和宽径、闭膜管长度、冠状位倾斜角度、右矢状位倾斜角度均大于女性,然而实际临床上闭孔疝尤其好发于瘦弱的老年女性,而极少发生于男性,表明闭膜管内口增大可能仅仅是闭孔疝发生的必要条件之一,导致闭孔疝发生更重要的原因可能是支持闭膜管的结缔组织和脂肪组织的丧失,而后者正是多见于营养不良、瘦弱体型、多产妇及盆底功能失调的老年女性。
尽管本研究采用MSCT多平面重建可以很好展现闭膜管的入口、出口及全程,对毗邻解剖结构也能清晰显示,并初次定量观测了较完整的闭膜管影像解剖学数据,有助于理解闭孔疝发生可能的病理生理机制。但是,本研究也存在一定的局限性,对于闭膜管脂肪含量的观测,由于缺乏定量测量工具,肉眼分级评估可能存在一定偏差。其次,目前MSCT及其后处理软件还不能实现对闭膜管进行三维立体显示,未来立体影像显示闭膜管解剖将更加直观。
综上所述,本研究初步发现闭膜管内口大小和面积随年龄增大而增大,表明老年人可能更容易因腹内压的增大等原因而出现腹腔内容物经闭膜管疝出,这可能是老年人发生闭孔疝的重要原因之一。闭膜管倾斜角和脂肪含量也随年龄增大而增大,这可能对闭膜管结构稳定具有一定的保护作用,但是这种作用相当有限,当腹内压增高和闭膜管支持结构丧失等促进闭孔疝形成的因素更强时,闭孔疝将可能发生。左侧闭膜管脂肪含量较右侧更高且矢状倾斜角更大,这可能也是闭孔疝少见于左侧的原因,尚有待未来进一步研究予以证实。

