大量输血方案在严重产后出血中的应用探讨
耿文艳 罗冰 李晓丹 肖晴 黄小亭 毛曼
产后出血是指胎儿娩出后24 h内,阴道分娩者出血量>500 mL、剖宫产分娩者出血量>1 000 mL,严重产后出血是指胎儿娩出后24 h出血量≥1 000 mL[1]。目前,产后出血仍是全球孕产妇死亡的首要原因[2-3],早期输血和止血复苏治疗,及时增加机体氧输送和补充丢失的凝血因子,可以提高救治成功率,减少产后低血容量性休克、多器官功能衰竭和紧急子宫切除等并发症。因此,大量输血方案(mass transfusion protocol, MTP)在产后止血复苏中应用广泛,国内外常用的推荐方案是红细胞∶血浆∶血小板以1∶l∶1的比例(如10 U红细胞悬液+1 000 mL新鲜冰冻血浆+1 U机采血小板)输注[4-5],但是,产科MTP在实际应用中并无统一规范。本文就广州医科大学附属第三医院产科MTP的应用案例进行总结分析,目的是为临床提供更优的MTP方案,以便更好地进行产后大出血的输血管理,为以后持续改进产后输血方案提供数据支持,同时为同行们提供一定的参考案例。
资料与方法
1 研究对象 2018年5月~ 2021年4月在广州医科大学附属第三医院产科收治的100例产后大出血并应用MTP治疗的患者。排除标准:18岁以下孕妇,或孕周不足20周,或出血量没有清晰记载的病例。
2 研究方法 采用回顾性分析法,在医院电子病历系统和输血系统进行查找,收集产后大出血并在24 h内用血量≥1 600 mL患者一般资料、出血原因和用血量等信息,根据MTP不同成分比例分为5个组,第1组红细胞∶血浆=1∶1;第2组红细胞∶血浆=2∶1;第3组红细胞∶血浆=6∶4;第4组红细胞∶血浆=1∶(0.4~2);第5组除了红细胞和血浆外还搭配血小板或冷沉淀(红细胞1 U按200 mL计算)。分析不同组别患者的出血量和输血量,以及输血治疗的有效性等。
3 统计学处理 采用SPSS23.0软件进行统计学分析,计量资料以均数±标准差( ±s)表示,采用单因素方差分析和LSD多重比较,对患者出血量、用血量等均数进行了两两比较;计数资料以百分率表示,采用χ2检验和卡方分割法进行分析;P<0.05表示差异有统计学意义。
结 果
经过MTP输血治疗后,5组患者中有84例的出血情况得到很好控制,治疗有效率为84%,病危家属签字出院1例。
1 患者的一般情况 纳入本研究的患者年龄≥35岁占41%,血型A型36%、B型30%、O型31%、AB型3%,与ABO血型在中国南方人群中分布相符[6];有89例产后大出血发生在本院,另外11例是外院产后大出血转入本院治疗;82%的患者产后出血均由胎盘因素导致,大部分是胎盘植入(69%)导致大出血;为了控制出血,56%的患者进行了子宫全切或次全切。(见表1、图1)。
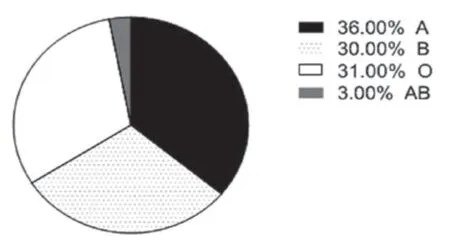
图1 患者ABO血型分布图
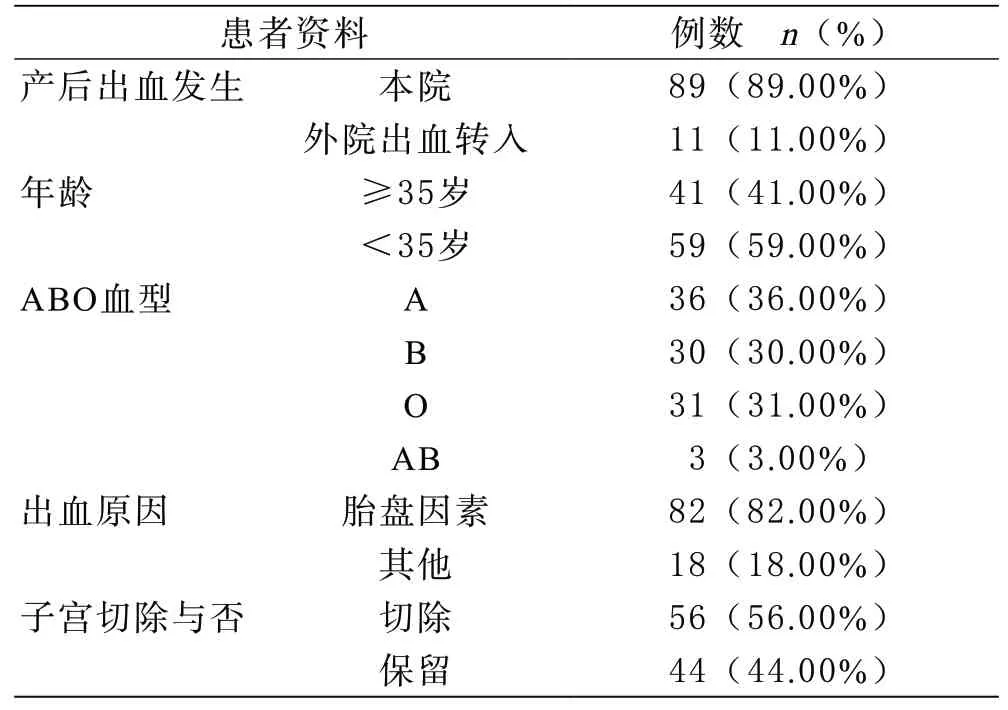
表1 患者一般资料汇总表
2 患者出血及用血情况 5组患者平均出血量为(2 778±1 253)mL,分别输注红细胞(8.6±4.7)U、新鲜冰冻血浆(5 4 3±3 3 4)mL、普通冰冻血浆(352±343)mL。输血量随出血量的增加而增长。第5组出血量最多,输血量也远高于其他4组(P<0.05),还搭配了机采血小板(1±0)U、冷沉淀(8±3)U。前4组出血量相当(组间P>0.05);红细胞输注量1~3组间差异无统计学意义(P>0.05),第4组红细胞用量最少(与第1、2组相比,P>0.05;与第3组相比,P<0.05);新鲜冰冻血浆输注量1、4组与 2、3组相比,差异有统计学意义(P<0.05),1组与4组相比、2组与3组相比差异均无统计学意义(P>0.05);普通冰冻血浆输注量1~4组间差异无统计学意义(P>0.05)。(见表3与图2)。
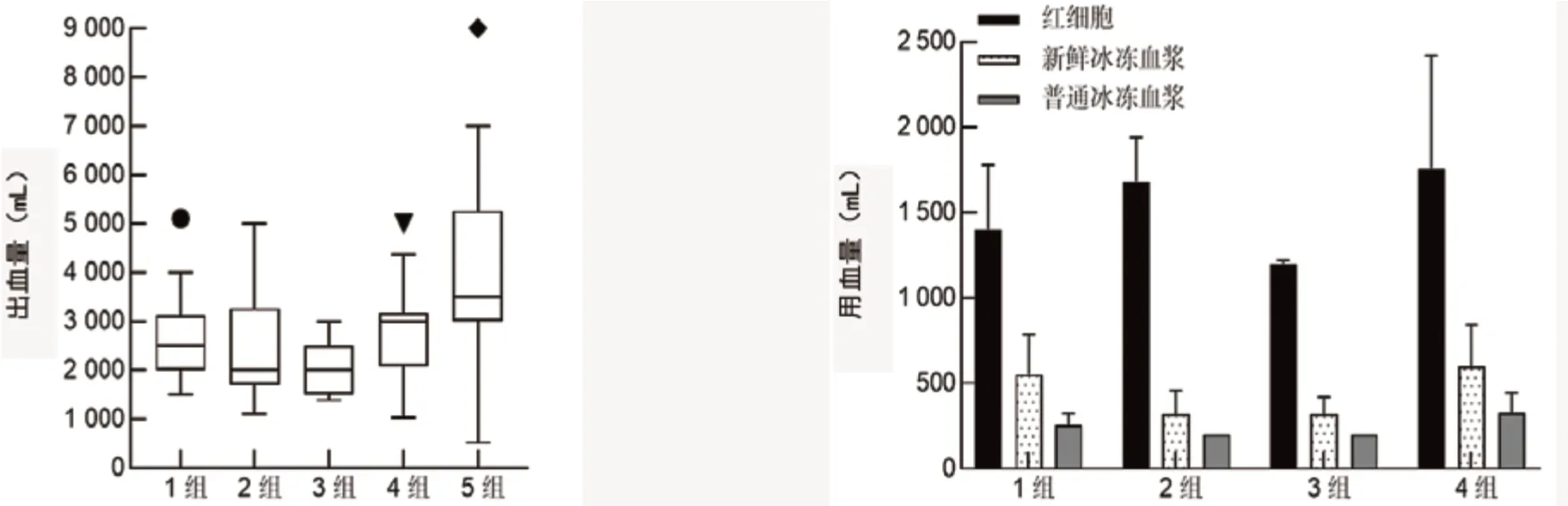
图2 接受MTP治疗的产后出血患者出血量及用血量对比图
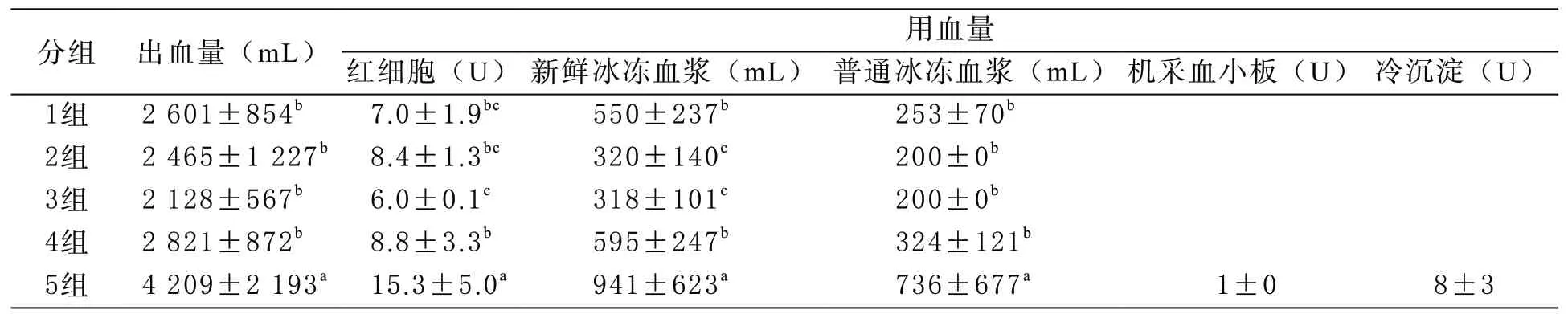
表3 5组接受MTP治疗的产后出血患者出血量和用血量对比表
3 患者结局与转归 5组接受MTP治疗的产后大出血患者中,第1、3组输血有效率较高,分别为96.88%、94.12%(组间P>0.05),第4组次之,有效率85.71%(与第1、3组相比,P>0.05),第2组效果一般(与第1、3组相比,P<0.05,与第4组相比,P>0.05),第5组输血效果最差(与前4组相比,P<0.05),见表4,图3。
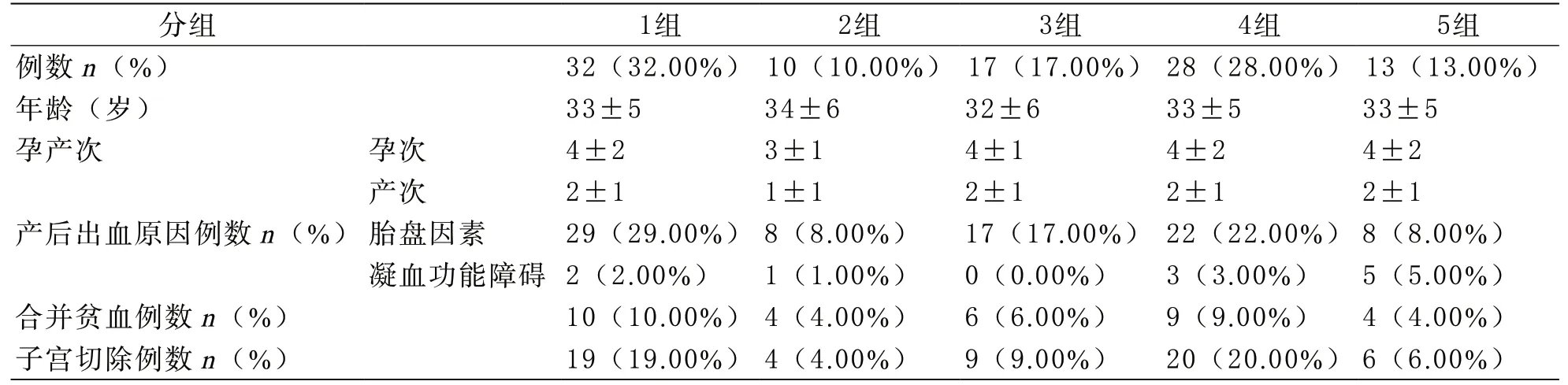
表2 5组接受MTP治疗的产后出血患者临床资料对比表
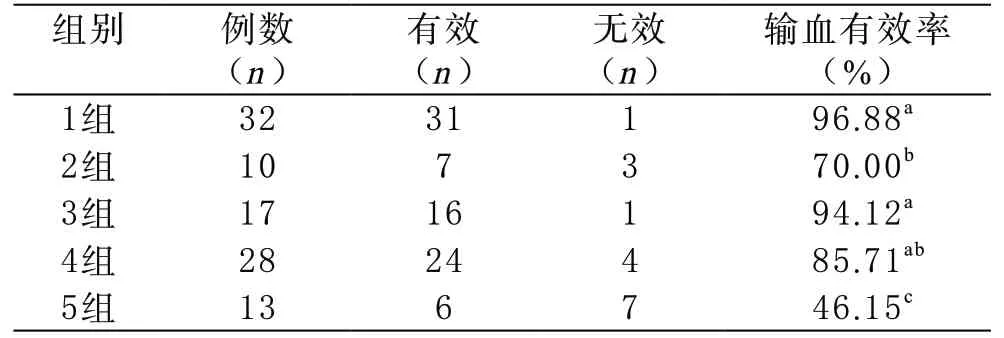
表4 5组接受MTP治疗的产后出血患者输血治疗有效性比较
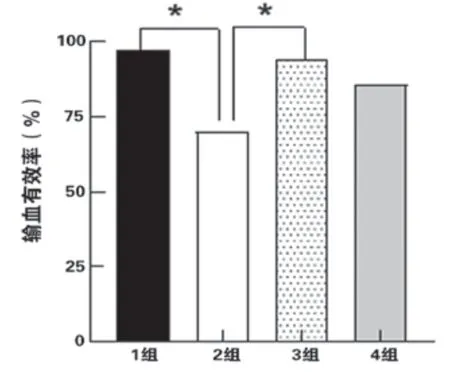
注:*代表P<0.05
讨 论
产后出血的四大病因分别是子宫收缩乏力、产道损伤、胎盘因素和凝血功能障碍[1],特点是出血速度快、出血量难以准确评估,以及容易引发凝血障碍等严重并发症。胎盘植入的孕产妇易发生产后大出血,特别是伴穿透性胎盘的产妇更是高危人群,往往需大量输血治疗[7]。本研究证实了这一点,纳入本研究的患者中82%的产后出血由于胎盘因素导致,其中胎盘植入者占69%。
有学者首次报道应用MTP方案成功救治产后大出血患者是在2006年[8]。这之后,大量的临床研究[9-11]显示,大出血患者应用MTP方案可减少红细胞输注量、优化血液制剂的使用,同时降低输血成本。本研究结果显示,当MTP方案中红细胞∶血浆=1∶1或6∶4时,患者的红细胞输注量(7.0±1.9和6.0±0.1)少于红细胞∶血浆=2∶1或1∶(0.4~2)组(8.4±1.3和8.8±3.3)。至于产科MTP的启动时机,尚无统一标准,大家较为接受是:产妇急性失血在2小时内达到甚至超过全身血容量50%,或1~2小时内输入红细胞>4 U出血仍没得到控制或仍存在出血性休克和进行性出血的情况时,应立即启动MTP[12]。本研究结果显示患者出血量平均值为2 778 mL,与公认的MTP启动时机相符。
血液资源是紧缺的资源,尤其是血小板获取不易,因此,造成了MTP最优推荐方案(红细胞∶血浆∶血小板以1∶l∶1)在临床救治中难以常规应用。MTP方案建议输注新鲜冰冻血浆,但是事实上,血液库存并没有足够的新鲜冰冻血浆供给,因此,具体操作时经常搭配普通冰冻血浆(比新鲜冰冻血浆少凝血因子Ⅴ因子和Ⅷ因子[13])使用,且比例不固定,至于普通冰冻血浆应用效果尚待进一步研究。推荐方案中还建议尽早搭配血小板和/或冷沉淀输注[8,14-15]。然而,血小板保存期短(保存期5天,一般到本院仅3天有效期),本院很少有库存血,只有在患者需要输注才会取回,所以,并不能实现常规配备血小板,因此,本研究中仅6%重症孕产妇输注了血小板。不同医疗团队习惯采用不同的MTP方案,有学者认为,红细胞与新鲜冰冻血浆1∶2的方案适合凝血功能异常者,而红细胞与新鲜冰冻血浆2∶1的方案更适合凝血功能正常的患者[16]。本研究中32%患者采用红细胞∶血浆=1∶1比例输注,28%患者则采用红细胞∶血浆=6∶4,结果显示,在大多数产前凝血功能正常、出血量低于5 000 mL的患者,仅红细胞和血浆以1∶1或6∶4比例输注,也可以获得满意的止血效果。
产科MTP方案的血液制剂配比还需要不断地摸索,实际应用中需要产科、麻醉科与输血科等多学科通力合作,把握好输血时机和血液配比,才能达到最优结局,抢救更多生命。
利益冲突所有作者均声明不存在利益冲突

