口腔数字化设计在唇腭裂患者前牙美学修复中的应用研究
姚金凤 邓梦昭 谢添 陈瞰 王秋旭 梁志刚
深圳大学附属第一医院暨深圳市第二人民医院口腔科,深圳518035
作为唇腭裂序列治疗的末链,目前我国唇腭裂患者的前牙修复治疗方法主要包括固定义齿修复、活动义齿修复和双重牙列修复等[1]。随着医学技术的进步,越来越多的患者可以通过前期手术-正畸联合治疗,关闭唇腭部裂隙,获得较好的咬合关系,满足临床固定义齿的修复条件。研究[2-3]表明,唇腭裂患者的前牙固定义齿修复可有效恢复前牙牙列的连续性,稳定牙弓形态,预防牙弓、牙齿移位和牙槽嵴裂隙变大,长期效果稳定,因此临床上唇腭裂患者的固定义齿修复应用逐渐增多。
众所周知,固定义齿作为修复学常用的治疗手段,不仅可以治疗牙列缺损、牙体缺损,更是改善前牙美学缺陷,进行美学重建的主要方法。目前前牙固定义齿美学修复的研究早已成为关注热点,发展迅速[4-5]。唇腭裂患者的前牙牙列往往伴有多种复杂的重度美学缺陷,如错位、畸形、牙间隙等牙齿形态排列不良及牙龈形态不良等,给患者带来了严重的生理和心理问题[6]。因此,唇腭裂患者的前牙美学修复治疗,对于解决唇腭裂患者的美学缺陷,最终重建其前牙美学与功能,帮助其身心健康、更好地回归社会起着非常重要的作用,是当下口腔修复医生亟待解决的临床问题,但该领域的研究却鲜有报道。
近年来,随着口腔全瓷修复材料的发展与黏结技术的进步,微创修复理念已得到了学者们的广泛认可,其旨在最小的组织损伤基础上达到最佳的美学效果[7-9]。精准、高效的数字化设计技术更为该理念的临床实施提供了有效保障。这二者已经越来越多地应用到了口腔美学修复领域,为患者实现个性化可预期的理想美学效果提供了可能[10-11]。
本研究将口腔数字化设计技术应用于唇腭裂患者的前牙修复,在恢复其牙弓连续性的同时,重点关注美学缺陷的改善,对各项美学参数进行数字化整体分析设计,并结合微创修复理念,优化治疗方案,辅助口内精准操作及修复体制作,指导整个治疗流程,最终取得了满意的修复效果。本研究为更好地实现唇腭裂患者的前牙美学重建,提高临床美学修复效果提供了有益的思考与探索。
1 材料和方法
1.1 研究对象
选取2016年9月—2018年9月在深圳市第二人民医院口腔医学中心口腔修复科就诊的单侧唇腭裂成年患者为研究对象。纳入标准:1)已完成唇腭裂及牙槽突裂外科整复术;2)已完成正畸治疗或无需正畸治疗;3)裂隙区患牙满足固定修复条件。研究共纳入9例患者,其中男性3例,女性6例;年龄25~45岁。主要存在的前牙美学缺陷[12]有:牙齿颜色不良(变色),牙齿形态不良(过小牙、畸形牙),牙齿排列不良(牙齿倾斜、扭转、错位,中线偏移),单或多个牙间隙,个别牙缺失,牙龈美学不良(牙龈退缩、牙龈曲线不良等),前牙个别牙反。
1.2 研究模型及数码资料收集
藻酸盐印模制取上下颌全牙列研究模型,单反相机拍摄修复前正侧位口内照和口外面像照(包括姿势位、微笑像、大笑像),获取牙齿形态、颜色、表面个性特征、前牙切缘曲线、龈缘曲线、笑线等唇齿面部资料。采用前牙美学评估表进行美学相关因素及美学风险的评估[12-13]。
1.3 软件美学分析设计及树脂诊断模型打印
数码照片用keynote软件进行美学分析,将前牙整体牙列纳入考虑进行设计,协调美学参数。将2D美学设计结果进行医患沟通,兼顾患者的要求对修复设计进行调整,完成2D美学设计,形成初步修复计划。仓式扫描仪扫描石膏研究模型为数字化模型,应用3shape软件将2D美学设计的数据拟合在数字化模型上,进行3D牙冠设计,并对需要桥体恢复的裂隙区牙槽骨缺损按照对侧正常形态进行修整,虚拟架调整咬合,完成3D诊断模型设计,根据软件计算修复前后牙齿形态改变的数值,结合微创修复的理念,确定最终修复治疗方案。除了固定桥基牙全冠设计以外,其余患牙尽量行贴面设计。固定桥基牙尽量保存活髓修复。最后3D打印出树脂实体诊断模型。
1.4 口内树脂罩面(mock-up)制作及牙体预备
根据树脂实体诊断模型在患者口内制作树脂罩面,再次与患者沟通,兼顾患者要求及口内静态、动态咬合评估对树脂罩面进行调整,经医患沟通确认后,制取口内树脂罩面模型及硅胶备牙导板。在导板指引下进行精准微创牙体预备,根据情况需要修整牙龈,制备硅胶印模,然后制作临时修复体,临时黏结。
1.5 修复体制作及黏结
兼顾患者要求,固定桥修复材料选择贵金属烤瓷或氧化锆全瓷,贴面修复材料选择铸瓷。技师根据诊断模型及口内树脂罩面制作修复体,裂隙区牙槽突高度不足的病例用桥体上牙龈瓷来恢复牙槽突形态颜色,炉旁比色,最终完成。患者试戴满意后,树脂黏结剂完成黏结。
1.6 观察指标
美学评估:结合美学评估表对修复前后牙齿美学缺陷改善情况进行比较[13-14]。
患者满意度调查:采用问卷调查形式评估患者对修复体功能、美学效果和医患沟通体验的主观满意度。问卷内容包括牙齿的外形轮廓、牙齿间的比例、牙齿颜色、发音、微笑效果和医患沟通6项,每项内容采用视觉模拟评分法(visual an‐alogue scale,VAS)进行量化,记为0~100分,其中90~100分为非常满意,75~89分为满意,60~74分为合格,低于60分为不合格[15]。
修复后随访临床效果评价:参照改良版美国公共卫生署(United States Public Health Service,USPHS)标准[16],分别在修复体戴入后1、3、6和12个月对修复体完整性、边缘适合性、牙龈健康度、牙敏感症状和颜色匹配5个方面进行临床表现评价。评价结果分为A、B、C等级:A级表示评价内容状态良好;B级表示牙体、牙周或修复体存在微小缺陷,但在可接受范围内,不影响应用或经过临床治疗后可正常行使功能;C级表示牙体、牙周或修复体出现明显缺陷,需考虑将修复体拆除,治疗后重新制作。
2 结果
2.1 修复效果
9例唇腭裂患者中,固定桥+贴面修复4例,固定桥修复3例,贴面修复2例。修复体在修复裂隙软硬组织缺损的同时,各种前牙美学缺陷得到有效改善,达到术前数字化设计的预期效果,整体前牙形态比例与唇、龈协调一致,获得了患者满意的美学修复效果。
2.2 美学评估
9例患者的术前美学缺陷包括牙齿颜色、形态、排列及牙龈形态等术后均明显改善,2例患者因拒绝进行牙龈修整而致牙龈形态曲线不良未得到有效改善,但通过术前数字化设计已将预期结果通过2D/3D形式与患者充分沟通,患者对修复效果表示满意。
2.3 患者满意度
唇腭裂患者美学修复后满意度见表1。患者的各项满意度均在90分以上。在各项满意度中,牙齿形态轮廓的满意度较低,这表明,相较于牙齿形态轮廓的改善,患者更在意前牙整体形态、排列的协调性和微笑时唇、齿、龈及面部的协调性。这也证实了唇腭裂患者前牙美学修复中牙列整体设计的重要性及治疗效果可预期性与医患沟通的重要性。

表1 唇腭裂患者美学修复后满意度Tab 1 Satisfaction of cleft lip/palate patients after aes‐thetic restoration
2.4 临床效果
修复后随访临床效果评价结果见表2。修复后1个月,1例患者术后敏感评价为B,经调后好转。1例患者牙龈健康度评价为B,检查为固定桥桥体组织面与牙龈间有少量软垢。此处为牙槽嵴裂修复术瘢痕位置,经口腔卫生宣教指导使用冲牙器及牙线后恢复。修复后3个月,所有患者各项指标均为A。修复后6个月:1例固定桥基牙全冠修复患者及1例贴面修复患者的牙龈出现轻微炎症,评价级别为B,经口腔卫生宣教后恢复。修复后12个月,所有患者各项指标均为A。这表明,所有病例在美学重建的同时实现了功能健康。

表2 修复后随访临床效果评价Tab 2 Follow-up evaluation of clinical effect after aesthetic restoration
2.5 典型病例
2.5.1 患者基本情况 女,25岁,已完成唇腭裂、牙槽突裂整复术及正畸治疗,要求修复上前牙。专科检查:面部外形不对称,左侧鼻翼塌陷,左侧唇红缘不连续,瘢痕明显;21牙扭转畸形,松动Ⅱ度,22牙缺失,浅覆覆盖,后牙咬合稳定。
2.5.2 资料收集 制取上下牙列石膏研究模型,拍摄面部及口内照片。
2.5.3 美学分析及风险评估 牙齿排列不齐,中线偏斜,21牙扭转,13~23牙体长轴不调;22牙缺失,牙弓不连续,缺牙区牙槽骨丰满度差,龈缘、切缘曲线不佳(图1)。由于患者上下颌骨、牙弓水平位置关系尚可,双侧后牙均有咬合支撑,大笑笑线低平,无露龈笑,患者自身美学期望值中等,所以排除高风险。

图1 术前照片Fig 1 Photos before restoration
2.5.4 2D美学设计 制定初步修复方案 根据数码照片先进行2D美学设计,用于制定初步修复方案。
常规设计方案:拔除21牙,行11~23牙固定桥修复,牙龈瓷恢复牙龈曲线(图2)。
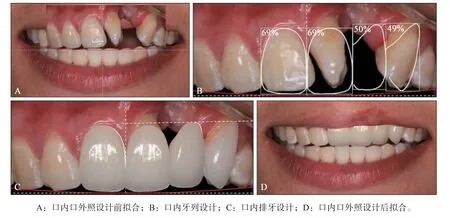
图2 常规设计(11~23牙)Fig 2 Conventional design(include tooth 11-23)
整体设计方案:拔除21牙,行11~13牙固定桥修复,牙龈瓷恢复牙龈曲线,增加12牙改型修复(图3)。

图3 整体设计(12~23牙)Fig 3 Aesthetic design(include tooth 12-23)
常规方案中,仅将裂隙区患牙纳入考虑进行设计,此方案虽可修复牙列缺损,恢复牙弓完整性,但前牙牙齿长宽比例失调和牙齿轴向偏斜等美学缺陷无法纠正。在整体设计方案中,将前牙整体牙列纳入考虑,适当增加修复体,又不过多增加患者经济负担,权衡下决定增加12牙修复,缩减12牙近远中宽度,适当加大长宽比,使中线右移后对齐,纠正牙齿轴向偏斜,使邻牙获得更协调的牙齿形态比例,同时恢复切缘曲线,获得更好的前牙美学效果。经医患沟通后患者选择整体设计方案进行治疗。
2.5.5 拟合数字化印模进行3D设计,确定最终修复方案 仓式扫描仪扫描研究模型为数字化模型,将2D美学设计结果导入3shape软件与数字化模型拟合,进行更精细的3D设计。1)完成3D牙齿轮廓设计。通过3D设计,可看到修复前后基牙的三维外形变化,甚至计算出修复牙体形态变化的具体数值,辅助确定最终修复方案,体现微创精准修复的理念(图4、5)。在2D设计中只能看到12牙近远中向的平面变化改变,但是通过3D设计修复前后拟合图片可精确计算出12牙近中减少0.490 mm,唇面突度增加1.049 mm,改变了轴向,因此判断12牙可以保留活髓行贴面修复。11牙是固定桥基牙,为改变轴向及中线,软件测量11牙近中减少1.185 mm,再加上全冠的预备量,所以判断11牙需要完成根管治疗后再行牙体预备。21牙扭转,若固定修复则备牙量巨大,加之Ⅱ度松动,选择拔除。23牙的形态改变主要是增大,因此可以保留活髓牙体预备。这样确定最终修复方案为:21牙拔除;11牙根管治疗后行11、23牙为基牙的4单位双端固定桥修复(11~23牙);12牙贴面修复。2)通过上虚拟架进行动态评价(图6),预先进行咬合功能调改,避免干扰,减少临床调磨时间[17-18]。3)牙槽嵴缺损区桥体形态设计。按照右侧正常牙槽嵴及牙龈形态修整左侧至正常。唇腭裂患者的特殊之处在于固定修复的桥体部分功能复杂,需要恢复牙槽嵴缺损外形、支撑上唇软组织,并形成良好对称的牙龈曲线,与前牙协调过渡。这些均可以在3D设计上进行精细调整,并后期指导技师制作,合理使用牙龈瓷[19]。至此,数字化3D诊断模型设计完成,通过3D打印制作出相应的树脂实体诊断模型(resin diagnostic model)。
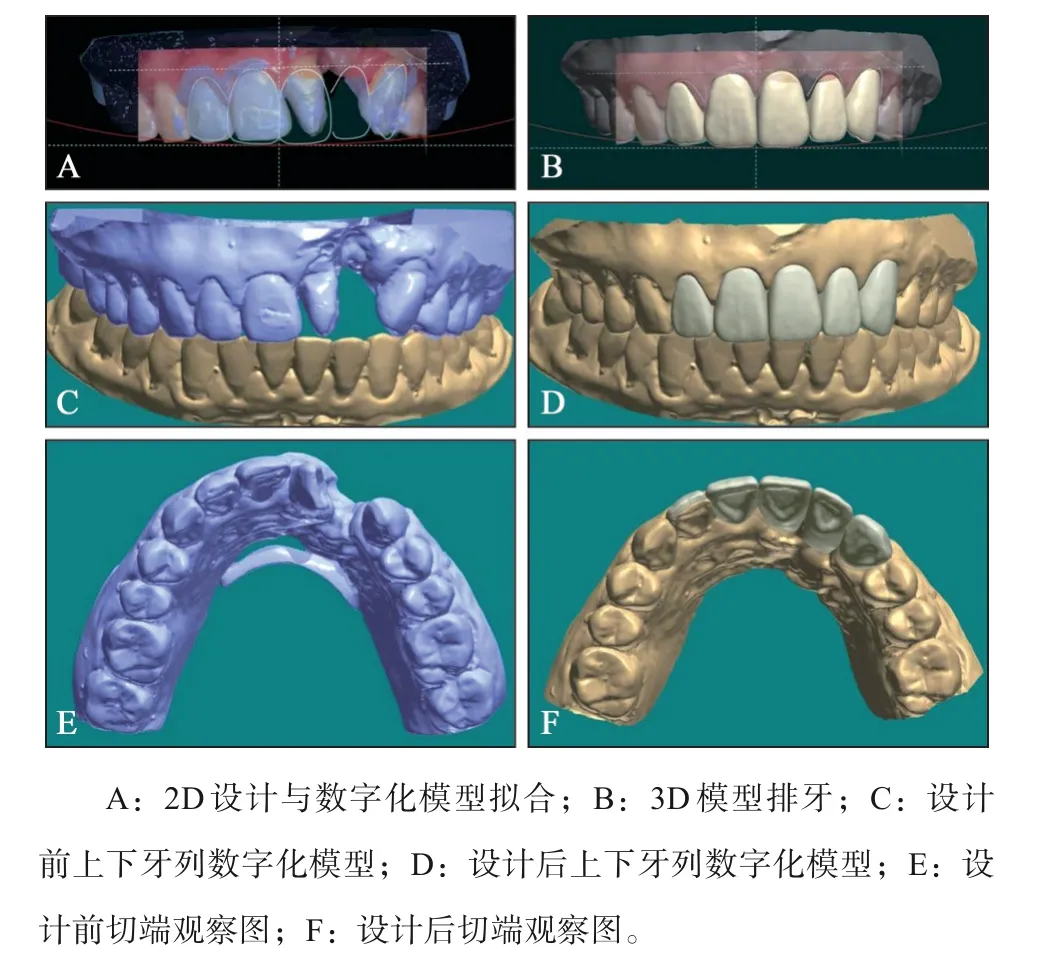
图4 3D设计Fig 4 3D design

图6 虚拟架Fig 6 Virtual articulator
2.5.6 树脂实体诊断模型及诊断饰面指导医技精准操作 患者按治疗计划拔除21牙3个月后(期间完成11牙根管治疗),根据树脂实体诊断模型,口内翻制诊断饰面,根据患者意愿及口内具体情况再次调整确认形态。翻制多副硅胶导板,医生在导板下精准牙体预备,取终印模。直接在硅胶导板中注射临时冠材料,放入口内制作临时修复体,调磨后临时黏结(图7)。技师在树脂诊断模型及硅胶导板指导下制作11~23牙氧化锆全瓷固定桥和12牙铸瓷贴面。修复体炉旁比色,临床试戴满意后树脂黏结剂完成黏结(图8)。通过美学评估表显示术前罗列出的全部美学缺陷包括牙齿颜色、形态、排列及牙龈形态、曲线不良等术后均明显改善。患者对各项满意度调查均达到90分以上。术后1、3、6、12个月随访,各项临床效果评价指标均为A级。

图5 3D设计前后拟合对比Fig 5 Comparison of matching before and after 3D design

图7 治疗过程Fig 7 Treatment process

图8 术后照片Fig 8 Photos after restoration
3 讨论
3.1 唇腭裂患者前牙美学修复的难点与特点
目前我国唇腭裂治疗已经建立了成熟的序列治疗方案,但是很多唇腭裂患者由于先天重度发育不足及后天因素错过了最佳治疗时机,很难获得充足而均衡的软硬组织形态比例[20],因此序列治疗中前期的外科整复及正畸治疗难以完全改善前牙排列不齐、牙间隙不均匀、牙槽突丰满度不佳导致的牙龈形态不良等类型的美学缺陷,这给作为序列治疗终末环节的修复治疗带来了难度与限制。
为了获得较好的美学修复效果,本研究采用了前牙整体设计、适当增加修复体数目及牙龈瓷的治疗方案。将所有前牙纳入考虑范畴进行整体分析设计,是常规美学修复的基本理念,本研究率先将其应用到唇腭裂患者的前牙修复中,但由于唇腭裂患者序列治疗前期多学科的协同联合治疗能力有限,只能通过后期修复学方法进行补偿。通过适当增加修复体的数目,可为牙体颜色、形态、排列等白色美学重建提供更大的改善空间;牙龈瓷的应用,可以弥补牙槽嵴软硬组织的缺失,再造红色美学。数字化设计技术为方案的制定和实施提供了全程指导,做到以终为始、精准微创[9,21]。本研究结果表明,各项评估内容均获得了满意的修复效果。
3.2 数字化设计技术在唇腭裂前牙美学修复中的应用优势
口腔修复领域使用的数字化设计技术有2D/3D美学设计、数字化印模、虚拟架、数字化诊断模型、3D打印技术等[22]。本研究将其形成一个完整的工作流程。
数码照片在临床中方便易得,2D设计操作简单快速,可一次设计多套修复方案供患者参考选择,在治疗前感知修复效果,便于医患沟通,制定初步的修复方案[23-24]。但2D设计的局限性也显而易见:无法设计出精准的3D牙齿形态,在向后期诊断蜡型的转化中存在较大误差[25],因此笔者将选定的初步修复方案做进一步的3D数字化设计。目前3D口内扫描形成数字化印模在修复领域已逐渐使用[26],但唇腭裂患者前牙牙列较普通患者往往伴有牙槽嵴软硬组织的缺损,同时由于术后瘢痕导致软组织的高度紧张,特别是上唇及前庭的紧张,直接口内扫描的难度较大,因此本研究病例先采用传统印模翻制石膏研究模型后仓扫形成数字化模型。将上一步定好的2D设计导入口腔3D设计软件,与数字化模型拟合完成3D牙冠形态设计,形成3D诊断模型。越来越多的研究[27-29]认为,数字化3D诊断模型较2D更为重要和实际,这与本研究结果一致。通过3D设计前后拟合可精确得到牙体形态改变数值,为最终修复设计方案制定实施提供重要参考依据,这是传统手工美学蜡型无法做到的。3D打印技术将数字化诊断模型转化为树脂实体诊断模型,使前期的虚拟设计精确转化为实体形态,完全复制数字化设计的原貌。这样无缝连接的全套数字化流程避免了以往虚拟设计到实体模型多次转化的信息误差。本研究率先将该全流程数字化设计技术应用于唇腭裂病例的前牙修复,在恢复功能的基础上更侧重美学重建,在软件中将美学参数进行调整,最终设计方案在可视情况下经充分医患沟通,在最小损伤患者软硬组织的情况下最大程度改善美学缺陷,减少医技操作时间,精准修复,取得可预期的满意效果。
3.3 数字化设计技术在唇腭裂前牙美学修复中的不足与展望
以往的3D数字化设计,需要将2D面部数码图片与3D数字化模型拟合。然而2D数码图片的拍摄角度、照片的畸变、3D辅助参照系的选择匹配等,都会造成2D过渡到3D设计的误差。目前3D面部扫描技术已日趋完善,可直接生成3D面部模型,其与3D牙列模型拟合后,使数字化设计更加精准流畅。因此从面部到牙列,从软组织到硬组织的全3D设计将成为主流[30]。但唇腭裂患者的难点之一就是唇、龈、鼻等软组织的缺陷畸形与不对称,加之术后的瘢痕导致软组织挛缩,如何在数字化扫描技术中更好地对软组织定点,拟合对准,提高数字化扫描的精确度是今后需要解决的问题[31-32]。
对于重度美学缺陷的患者,有研究[33-34]表明数字化设计技术已经在其正畸-修复多学科联合治疗的前牙美学重建方案制定中发挥作用。唇腭裂患者的序列治疗其实就是多学科联合治疗的一种,其前牙美学修复也是颌面部功能美学重建的一部分,离不开鼻、唇、龈、颌骨、齿等多个软硬组织的整体协调,需要颌面外科、正畸、修复、牙周等多学科的紧密配合。但由于唇腭裂疾病的特点,各学科的交替与联合比常规患者更加复杂。在此情况下,如何使数字化设计及早介入,以终为始,将锥形束CT、面部扫描、口内扫描数据拟合对接,将虚拟颌骨移动、正畸排牙、三维美学修复设计相结合,使治疗方案以最终的功能美学重建为导向进行设计和实施,探索唇腭裂患者面部功能美学重建的多学科联合治疗数字化设计,将是今后进一步的探索方向。
本研究结果表明,口腔数字化设计技术应用于唇腭裂患者前牙美学修复,有助于优化治疗方案,指导整个治疗流程,最终达到满意的美学效果。
利益冲突声明:作者声明本文无利益冲突。

