1 229例食管胃黏膜异位的临床和组织学特点分析*
年媛媛 孟宪梅 陈洪锁 李慧艳 刘小芳 曹佳馨 许智超 张红杨 姚晓茹 牛 璐
包头医学院第二附属医院消化内科(014030)
背景:食管胃黏膜异位(EHGM)的存在及其腺体类型与咽喉症状是否具有相关性,目前尚存在争议。目的:分析EHGM的临床和组织学特点,及其与胃食管反流的相关性。方法:回顾性连续纳入2018年9月—2020年1月在包头医学院第二附属医院胃镜下诊断为EHGM的患者,采集相关临床信息并进行症状问卷调查,部分患者行EHGM腺体分型和免疫组化分析。结果:共1 229例EHGM患者纳入研究,男性患者多于女性,中年人居多,病变多分布于距门齿15~18 cm处,以单发为主。294例(23.9%)患者合并反流性食管炎(RE),以LA-A级和LA-B级为主。食管症状中发生率最高的是反流/反酸(15.5%)和烧心(12.3%),食管外症状发生率较低。57例异位胃黏膜活检显示贲门型腺体37例(64.9%),胃底型18例(31.6%),混合型2例(3.5%);贲门型与胃底型腺体组间性别构成、年龄、EHGM位置和数量、H+-K+-ATP酶和胃蛋白酶原表达、合并RE和反流症状发生情况差异均无统计学意义(P均>0.05)。结论:EHGM可能与患者的食管内、外症状有关,但不同腺体类型异位胃黏膜在临床和组织学特点方面无明显差异。
食管胃黏膜异位(esophageal heterotopic gastric mucosa, EHGM)系指异位胃黏膜出现于食管上段,可能引起相应临床症状的一种病变。因其常发生于颈段食管,位于上食管括约肌下方,故又称食管颈段入口斑(cervical inlet patch)[1]。多数学者认为EHGM是由先天发育异常所致,胚胎发育初期食管被覆柱状上皮,至胚胎6个月时完成食管黏膜鳞状上皮化,此种鳞状上皮化从食管中段开始,同时向口侧和肛侧移行,直至完全替代原有的柱状上皮,当鳞状上皮化不完全时有柱状上皮残留,即EHGM。有学者指出EHGM可能引起咽喉症状,症状的发生与异位胃黏膜内的壁细胞分泌胃酸、刺激食管黏膜有关,但此观点存在争议[2]。 本研究纳入1 229例EHGM患者,根据病史、症状调查、胃镜、活检病理、免疫组化、快速尿素酶试验(RUT)结果分析其临床和组织学特点,以及幽门螺杆菌(Helicobacterpylori, Hp)感染、反流性食管炎(reflux esophagitis, RE)发生情况,以期促进临床医师对EHGM的全面认识。
对象与方法
一、研究对象
回顾性连续纳入2018年9月—2020年1月在包头医学院第二附属医院消化内镜中心接受胃镜检查并符合纳入标准的患者。纳入标准:①年龄≥18岁;②胃镜下食管上段片状橘红色黏膜,诊断为“食管上段胃黏膜异位”;③无消化性溃疡、上消化道肿瘤或手术史;④无明确诊断“慢性咽喉炎”病史。研究方案经医院伦理委员会审核批准,入组患者知情同意。
二、方法
1.信息采集:采集入组患者的性别、年龄、EHGM位置、数量、病理、是否合并RE等信息,以电话访问方式调查胃食管反流症状、咽喉反流症状以及其他主观症状(包括烧心、反流/反酸、上腹痛、恶心、咽部异物感、吞咽困难、声音嘶哑、鼻涕倒流/痰多、咳嗽、呼吸困难等)的发生情况。
2.Hp感染检测和组织病理学检查:部分病例于EHGM处取活检2块,1块用于RUT,另1块4%甲醛溶液固定,用于组织病理学检查。这部分患者以现场面访方式调查胃食管反流症状(胃食管反流病问卷,GerdQ)、咽喉反流症状(咽喉反流症状指数,RSI))以及其他主观症状(内容同前)。根据HE染色光学显微镜下表现对EHGM进行腺体分型(贲门型、胃底型、混合型)。免疫组化染色检测EHGM组织H+-K+-ATP酶、胃蛋白酶原表达并进行半定量评分。
三、统计学分析
结 果
一、一般资料
共1 229例胃镜下诊断为EHGM的患者纳入研究,其中男性769例,女性460例,男女比例为1.67∶1。本组EHGM患者的临床特点为:男性发病多于女性,主要是40~60岁年龄段的中年人,病变多分布于距门齿15~18 cm处,以单发为主(表1)。

表1 1 229例EHGM患者基本信息
二、EHGM合并RE和反流相关症状发生情况
1 229例EHGM患者中294例(23.9%)合并RE,其中LA-A级和LA-B级分别占15.6%和7.5%。对所有患者进行症状问卷调查,症状信息完整的有效随访例数为600例,分析显示各项反流相关症状中发生率最高的前三位分别是反流/反酸(15.5%)、烧心(12.3%)和上腹痛(11.2%),食管外症状发生率较低(表2)。

表2 1 229例EHGM患者RE和反流相关症状发生情况
三、EHGM的组织学特点
57例患者于EHGM处取活检行组织病理学检查,结果显示37例(64.9%)腺体分型为单纯贲门型腺体(图1A),18例(31.6%)为单纯胃底型腺体(图1B),2例(3.5%)为贲门腺与胃底腺混合。16例(28.1%)EHGM RUT结果呈弱阳性(与自身胃黏膜RUT阳性结果相比)。
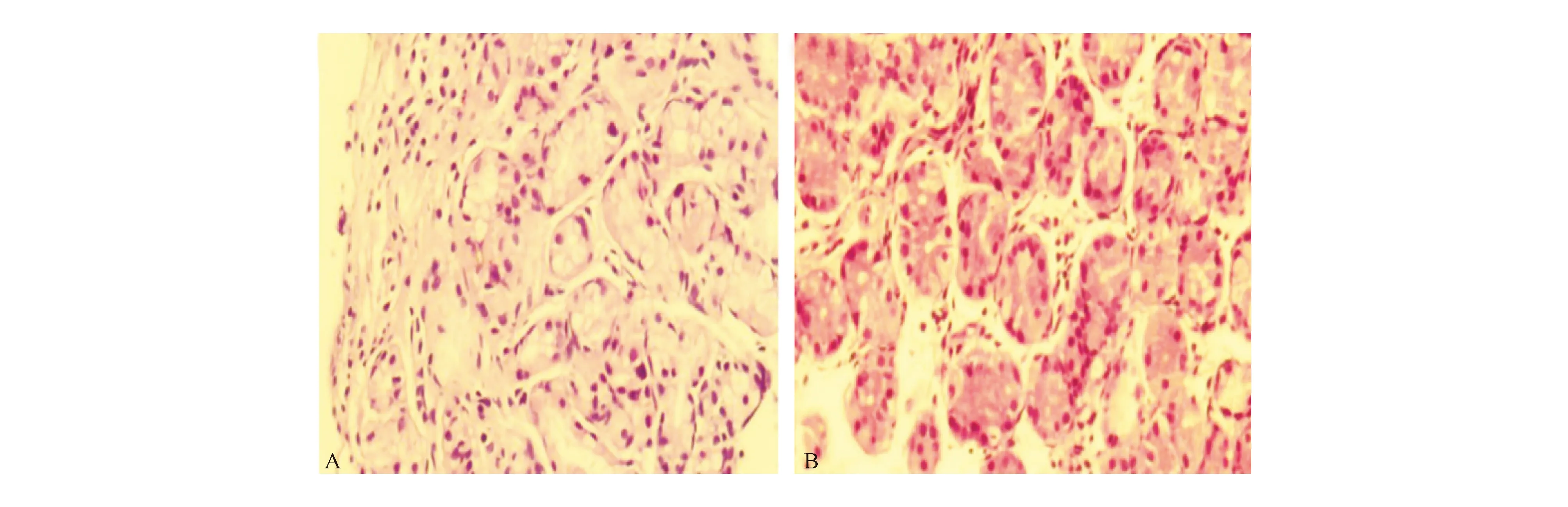
A:贲门型腺体;B:胃底型腺体
按EHGM腺体类型分组,比较贲门型与胃底型腺体临床病理特征的差异,结果显示两组间性别构成、年龄、EHGM位置和数量、H+-K+-ATP酶和胃蛋白酶原免疫组化评分、合并RE和反流相关症状发生情况差异均无统计学意义(P均>0.05;表3)。

表3 贲门型腺体与胃底型腺体EHGM临床病理特征比较
讨 论
EHGM是一种以异位胃黏膜出现于食管上段为特征的少见食管病变,可伴或不伴临床表现。关于其发生是先天发育异常还是后天因素损伤所致,目前尚存争议。有研究者指出EHGM的存在及其分泌功能可能与咽喉症状、黏膜炎症相关。本研究分析了1 229例EHGM的临床特点,结果显示EHGM男性发病多于女性,主要是40~60岁年龄段的中年人,异位胃黏膜多分布于距门齿15~18 cm处,以单发为主,与既往研究发现大致相符[3-4]。
据文献报道,大多数EHGM患者无明显临床症状或症状轻微。食管症状包括吞咽困难或吞咽痛、胸骨后疼痛和烧心,食管外症状主要表现为声音嘶哑、癔球感、咽喉部疼痛不适、慢性咳嗽、继发性喉炎等,有咽喉反流症状者占比从低于20%至高达73.1%不等,但症状多较轻微[5-7]。EHGM与胃食管反流病的关系存在争议。本组1 229例EHGM患者中23.9%合并RE,大部分为轻型。合并的反流症状中以反流/反酸和烧心最为多见,分别占15.5%和12.3%。食管外症状包括咽部异物感、恶心、咳嗽、吞咽困难、鼻涕倒流/痰多、声音嘶哑、呼吸困难,发生率均较低,分别为6.0%、4.2%、2.7%、2.2%、1.8%、1.3%和1.3%。陈磊等[8]的研究显示,52例EHGM患者中85%以上无明显反流症状,吞咽困难、胸骨后疼痛、烧心症状总体发生率仅为13.5%(7例),无1例患者有反酸症状。综合上述文献和本研究结果,大部分EHGM患者无明显临床症状,但小部分可合并食管内、外不适症状。症状发生可能与异位胃黏膜分泌的酸和消化液、食管高敏感以及食管上段张力增高、环咽肌痉挛等食管运动障碍因素有关。
文献报道EHGM与正常胃黏膜相比呈萎缩状态,组织学类型可分为胃底型、胃窦型、贲门型和混合型,以胃底型最为常见[4,6-9],由壁细胞和主细胞组成,具有分泌胃酸、胃蛋白酶、胃泌素等功能。亦可根据分泌类型将EHGM分为泌酸型、黏液型和混合型。Weickert等[10]的研究分析了33例EHGM病例的组织学特征,结果显示以混合型最为常见(61%),泌酸型次之(24%),黏液型检出率最低(15%)。本组57例EHGM患者行胃镜活检标本组织病理学检查,腺体分型以贲门型腺体为主,占64.9%,其次为胃底型腺体(31.6%),贲门腺与胃底腺混合仅2例,提示本组大多数异位胃黏膜无分泌酸和胃蛋白酶的功能。这一发现与既往报道有所不同,不同研究间结果的差异可能与病例来源、病例数、标本组织块大小的差异以及病理医师的主观判断有关。进一步分析腺体类型与EHGM临床病理特征的关系,贲门型腺体与胃底型腺体患者在性别构成、年龄、EHGM的位置、数量、H+-K+-ATP酶和胃蛋白酶原表达以及合并RE和反流相关症状发生情况方面差异均无统计学意义,因此在临床诊治时可能没有必要分析EHGM的腺体类型。
关于EHGM与临床症状之间的关系,目前尚存争议。有学者采用24 h食管pH监测、注射五肽胃泌素+l%刚果红喷洒等方法发现异位胃黏膜能分泌足量的酸并引起症状,以质子泵抑制剂抑制壁细胞酸分泌后近端食管pH值升高,患者症状明显缓解[11-12],提示了EHGM与临床症状之间的因果关系。但也有学者认为异位胃黏膜与临床症状之间无明确相关性。丁辉等[13]探讨了EHGM与咽部异物感、反酸、烧心症状之间的相关性,结果显示EHGM组与非EHGM组间上述症状发生率差异均无统计学意义,有咽部异物感与无咽部异物感患者的EHGM检出率差异亦无统计学意义,多因素分析显示EHGM不是咽部异物感的独立危险因素。
关于Hp是否可在EHGM表面定植,目前尚不明确。本研究应用RUT检测异位胃黏膜的Hp感染情况,发现仅少部分患者检测结果呈弱阳性,基于此结果无法评估异位胃黏膜中是否存在Hp。
综上所述,部分EHGM患者合并RE,反流/反酸和烧心是发生率较高的食管症状,少部分患者会出现食管外症状。EHGM可能与患者的食管内、外症状有关,但不同腺体类型异位胃黏膜在临床和组织学特点方面无明显差异。本文为回顾性观察性研究,故存在一些不足之处,如针对EHGM黏膜的泌酸功能,仅利用胃镜活检标本进行免疫组化检测,而未行胃食管反流动态监测,亦未设置无反流症状的非EHGM对照组,可能导致研究价值一定程度地降低,有待在今后工作中进一步完善。

