肠系膜上动脉优先入路与传统侧方入路腹腔镜右半结肠癌根治术临床对比研究
李军
河南西峡县人民医院普外科 西峡 474550
右半结肠癌是发生在盲肠、升结肠、结肠肝曲的癌肿。以腹痛、腹部肿块和全身症状为主要临床表现[1]。腹腔镜右半结肠癌完整结肠系膜切除术(complete mesocolic excision,CME)是首选的治疗手段[2-3]。选择最佳的手术入路对手术的顺利实施至关重要[4]。基于此,本研究开展本项小样本前瞻性研究,旨在探讨肠系膜上动脉(superior mesenteric artery,SMA)优先入路与传统侧方入路腹腔镜右半结肠癌根治术的临床效果。
1 资料与方法
1.1一般资料本研究经院医学伦理委员会批准,纳入2018-09—2021-03于我院普外科行腹腔镜右半结肠癌CME术的患者。纳入标准:(1)均经术前CT、结肠镜病理学检查确诊[5],临床TNM分期为Ⅰ~Ⅲ期。(2)均按预计方案完成手术者。(3)患者及其家属均签署知情同意书。排除标准:(1)有恶性肿瘤病史或复杂腹腔手术史。(2)合并肠梗阻、肠穿孔等并发症或已发生远处转移的患者。(3)妊娠及哺乳期患者。根据手术入路不同分为传统侧方入路组(侧方组)和SMA优先入路组(SMA组)。
1.2方法气管插管全麻,采用5孔法按照CME原则实施腹腔镜右半结肠癌根治术。
1.2.1 侧方组手术方案 采取传统侧方入路,游离右半结肠系膜、右半结肠。切除范围包括右半结肠、右半横结肠以近、回肠末段,以及相应的系膜和区域淋巴脂肪组织。行回肠与横结肠吻合。具体手术方式参考文献[6]。
1.2.2 SMA组手术方案 提起回盲部和回结肠血管,并于其下方打开浆膜至SMA左缘,继续向上达胰腺下缘。清扫SMA前方的淋巴脂肪组织。在SMA右侧解剖显露肠系膜上静脉(superior mesenteric vein,SMV)。在胰十二指肠筋膜下间隙内于回结肠血管下方进入Toldt间隙。向上、向外分离拓展至肝结肠韧带、结肠外侧融合筋膜,并与内侧的胰十二指肠筋膜下间隙汇合。清扫回结肠动静脉区域淋巴脂肪组织后于根部夹闭、离断。沿SMA同法处理右结肠动脉、结肠中动脉,分离出Henle干,离断右结肠静脉。清扫第6组淋巴结,夹闭、离断结肠中静脉,由胰腺下缘进入胰前间隙并向前进入胰胃间隙。转向结肠上区打开胃结肠韧带,切除大网膜右半部。依据癌肿部位于胃大弯血管弓外或内侧切断胃结肠韧带右半部、肝结肠韧带、升结肠外侧融合筋膜。与下方间隙汇合后,分离回盲部及回肠末端至SMV右侧。通过上腹部正中5 cm辅助切口完成右半结肠切除、回肠与横结肠端侧吻合术[7]。
1.3评价指标(1)术中情况:手术用时、术中出血量、淋巴结清扫数目。(2)术后临床指标:腹腔引流量、肠胃恢复时间、住院时间。(3)并发症:切口感染、便频、出血,以及吻合口瘘。
2 结果
2.1基线资料研究周期内共纳入89例患者,SMA组44例,侧方组45例。2组患者的基线资料差异无统计学意义(P>0.05),见表1。患者及其家属均签署知情同意书。
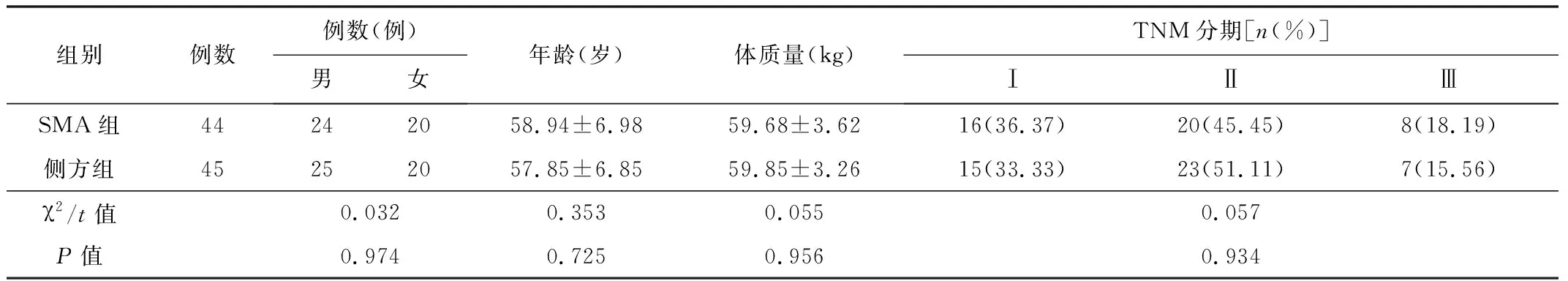
表1 2组患者的基线资料比较
2.2术中情况2组手术用时差异无统计学意义(P>0.05)。SMA组术中出血量少于侧方组,淋巴结清扫数量多于侧方组,差异均有统计学意义(P<0.05)。见表2。
表2 2组术中情况比较
2.3术后临床指标2组患者术后胃肠功能恢复时间以及住院时间差异无统计学意义(P>0.05)。SMA组腹腔引流量低于侧方组,差异有统计学意义(P<0.05)。见表3。
表3 2组患者术后临床指标比较
2.4并发症2组并发症发生率差异无统计学意义(P>0.05)。见表4。
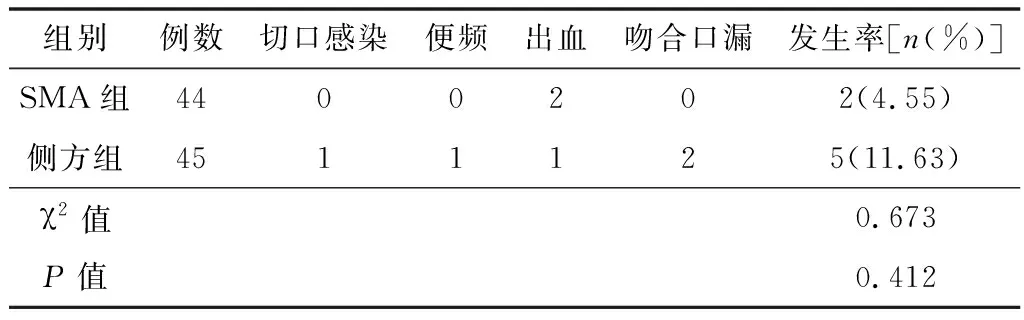
表4 2组患者并发症发生率比较
3 讨论
通过本项小样本前瞻性研究,我们探讨了SMA优先入路与传统侧方入路腹腔镜右半结肠癌根治术的临床效果。结果显示,虽然两种手术入路的手术用时,以及术后胃肠功能恢复时间、并发症发生率和住院时间差异均无统计学意义;但SMA优先入路具有术中出血少、淋巴结清扫数量多,以及术后腹腔引流量小等优势。这表明SMA优先入路腹腔镜右半结肠癌根治术的安全性和术后恢复效果与传统侧方入路腹腔镜右半结肠癌根治术相仿;而且淋巴结清扫彻底性和CME的完成质量更高。
腹腔镜右半结肠癌根治术有多种手术入路,且治疗效果和入路方式有密切关系[8]。侧方入路是腹腔镜右半结肠癌根治术常用的方式,其主要优势为手术视野较为清晰,便于精准实施操作,手术安全性较高。其主要不足是不完全符合腹腔镜右半结肠癌根治术的操作相关要求[6]。SMA优先入路腹腔镜右半结肠癌根治术是沿SMA中线前方切开腹膜后裸化SMA,并对右结肠动脉、回结肠动脉、结肠中动脉的淋巴结进行彻底清扫,加大了淋巴结清扫范围,增加了淋巴结清扫的数量[9-10]。打开血管鞘裸化SMA,使用超声刀采用锐性和钝性结合的分离方法,在正确的间隙内施术,不仅可有效避免误伤血管而减少出血量,而且利于手术操作和减少创面渗出,有效降低术后腹腔引流量[11]。但亦有研究结果显示,术中打开SMA血管鞘清扫淋巴结时可对自主神经造成一定影响,容易导致胃肠功能紊乱[12](本研究无此现象发生)。
临床实践中我们也体会到,因右半结肠癌根治术所涉及的血管繁多,而且解剖层面复杂,容易造成毗邻器官的损伤,也是腹腔镜手术的难点。因此应加强腹腔镜基本功能训练,依据《腹腔镜结直肠癌根治术操作指南(2018年版)》[13]推荐的入路方法,在腹腔镜右半结肠癌根治术中严格遵循CME原则,进一步提高淋巴结清扫的彻底性和CME的完成质量。
综上所述,SMA优先入路与传统侧方入路腹腔镜右半结肠癌根治术的手术用时,以及术后胃肠功能恢复时间、并发症发生率和住院时间差异均无统计学意义。其中SMA优先入路具有术中出血少、淋巴结清扫数量多,以及术后腹腔引流量小等优势。但仍需要扩大样本量进行前瞻性随机对照研究予以证实。

