NLR、PLR在哮喘急性发作期患儿中的临床意义
张井晓,蔡香香
枣庄矿业集团枣庄医院重症医学科,山东枣庄277100
支气管哮喘(以下简称“哮喘”)在全球范围内均属于常见的慢性呼吸道炎症性疾病,其中儿童发病率较其他年龄段显著升高,近年随着我国环境污染情况的加剧,哮喘发病率也逐年升高[1-2]。目前临床尚未研究清楚哮喘的发病机制,可能与遗传、免疫、环境等诸多因素的共同作用相关。哮喘可发生于任何年龄,但始发于5岁内的儿童居多,属于儿童阶段最为常见的慢性气道疾病类型,严重影响其身心健康[3]。体格检查结合病史为哮喘诊断的主要依据,但往往缺乏特异性的实验室检查手段,加强对哮喘发病机制的深入研究,寻找与哮喘发病及病情进展具有密切关联的可靠实验室指标,对于哮喘诊疗具有重要作用[4-5]。血常规为临床最基础的检查项目,近年诸多研究依据血小板-淋巴细胞比率(PLR)、中性粒细胞-淋巴细胞比率(NLR)变化作为评价慢性炎症及机体免疫状态的标志物,鉴于其易于检测的特点,广泛应用于肿瘤、炎症性疾病等的诊断、病情监测及预后评估中,但该指标与哮喘病情的关系尚未明确[6]。该次研究方便选取了2019年8月—2020年7月该院收治的45例哮喘急性发作期及缓解期患者为研究对象,进一步分析了NLR、PLR水平变化与哮喘急性发作发生及发展的关系,现报道如下。
1 资料与方法
1.1 一般资料
方便选取该院收治的45例哮喘急性发作期患儿均纳入急性发作组,男26例,女19例;年龄4~15岁,平均(7.49±1.76)岁;病情:轻度17例,中度12例,重度16例。将同期收治的36例哮喘缓解期患儿纳入缓解组,男19例,女17例;年龄4~14岁,平均(7.34±1.72)年。纳入标准:①所有哮喘患儿均有气促、喘息、咳嗽、胸闷等典型的临床症状;②诊断符合最新《儿童支气管哮喘诊断与防治指南》中的相关标准[7];③年龄均≤15岁;④近30 d内无免疫抑制剂或激素类药物治疗史。排除标准:①需将合并肺部感染、支气管扩张等其他呼吸系统疾病者;②需将合并心、肾等脏器功能障碍者;③需将合并免疫系统、血液系统疾病者。另选取于该院体检的36名健康体检者纳入参照组,男16名,女20名;年龄4~15岁,平均(7.52±1.81)岁。3组一般资料对比差异无统计学意义(P>0.05),具有可比性。所有纳入研究患儿监护人均签署了知情同意书,该项研究经医院医学伦理委员会批准后执行。
1.2 方法
所有纳入研究对象均于入院当日采集清晨空腹状态下的5 mL肘部静脉血,使用EDTA进行抗凝,全自动血液分析仪进行血常规检查,依据公式计算PLR、NLR。所有血液标本均在静脉血抽取后2 h内完成检测过程。
1.3 观察指标
观察对比3组纳入研究者及哮喘急性发作期病情不同严重程度患儿NLR、PLR水平变化
1.4 统计方法
采用SPSS 24.0统计学软件进行数据分析,计量资料以(±s)表示,采用t检验;P<0.05为差异有统计学意义。
2 结果
2.1 3组患儿NLR、PLR水平比较
急性发作组患儿的NLR、PLR水平较缓解组、参照组显著升高,差异有统计学意义(P<0.05);缓解组患儿的NLR、PLR水平较参照组显著升高,差异有统计学意义(P<0.05)。见表1。
表1 3组患儿NLR、PLR水平比较[(±s),%]
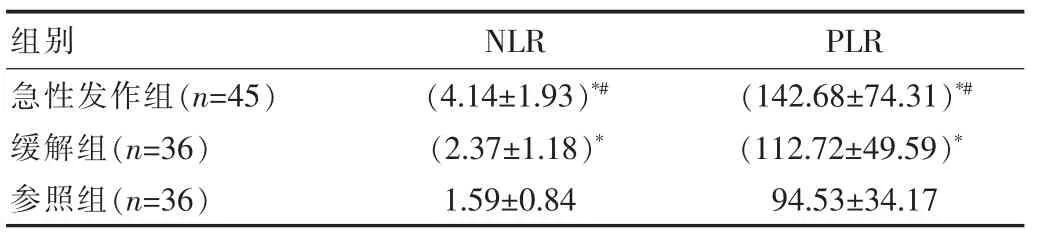
表1 3组患儿NLR、PLR水平比较[(±s),%]
注:*表示与参照组比较,P<0.05;#表示与缓解组比较,P<0.05
组别NLR PLR急性发作组(n=45)缓解组(n=36)参照组(n=36)(4.14±1.93)*#(2.37±1.18)*1.59±0.84(142.68±74.31)*#(112.72±49.59)*94.53±34.17
2.2 哮喘急性发作期患儿病情不同程度NLR、PLR水平比较
哮喘急性发作期重度患儿的NLR、PLR水平较中度、轻度患儿显著升高,差异有统计学意义(P<0.05);中度患儿的NLR、PLR水平较轻度患儿显著升高,差异有统计学意义(P<0.05)。见表2。
表2哮喘急性发作期患儿病情不同严重程度NLR、PLR水平比较[(±s),%]
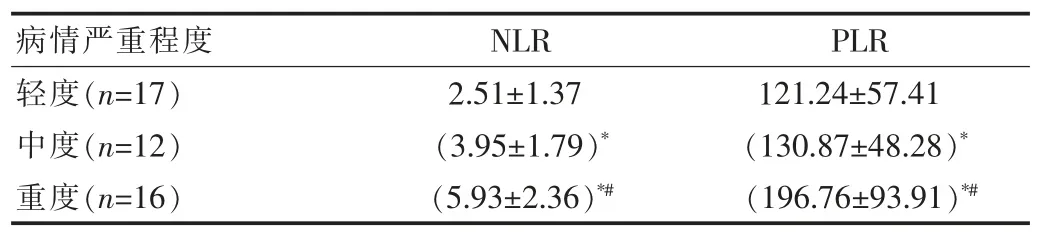
表2哮喘急性发作期患儿病情不同严重程度NLR、PLR水平比较[(±s),%]
注:*表示与轻度患儿比较,P<0.05;#表示与中度患儿比较,P<0.05
病情严重程度NLR PLR轻度(n=17)中度(n=12)重度(n=16)2.51±1.37(3.95±1.79)*(5.93±2.36)*#121.24±57.41(130.87±48.28)*(196.76±93.91)*#
2.3 重度哮喘急性发作期患儿治疗前、后NLR、PLR水平比较
16例重度哮喘急性发作期患儿均采用布地奈德气雾剂雾化吸入治疗,应用剂量为100~300 μg/d,治疗3个月后再次复查血常规,计算并比较治疗前后NLR、PLR水平。结果显示:治疗3个月后,重度哮喘急性发作期患者儿NLR、PLR水平均较治疗前显著下降,差异有统计学意义(P<0.05)。见表3。
表3重度哮喘急性发作期患儿治疗前、后NLR、PLR水平比较[(±s),%]

表3重度哮喘急性发作期患儿治疗前、后NLR、PLR水平比较[(±s),%]
注:*表示与治疗前比较,P<0.05
时间NLR PLR治疗前(n=16)治疗后(n=16)5.93±2.36(2.87±1.53)*196.76±93.91(122.45±62.19)*
3 讨论
哮喘的最新流行病学调查研究显示,我国儿童群体哮喘的发病率高达2%,且发病率随着近年环境污染的加剧趋于升高[8-9]。哮喘典型的临床表现为伴有哮鸣音的呼气性呼吸困难,处于急性发作期,症状往往持续加重,如未经规范诊疗,可进一步并发呼吸窘迫综合征、心功能衰竭等严重并发症,甚至威胁患者生命[10]。目前体格检查结合病史仍为哮喘的主要临床诊断依据,但由于缺乏特异性指标的数据支持,部分症状不典型哮喘患者极易发生误诊或漏诊[11-12]。哮喘发作过程中,多种炎症细胞组分均有所参与,并形成以气道慢性炎症反应为基础,可逆性气道阻塞及气道高反应性为特征的疾病,鉴于不同类型哮喘均存在气道慢性炎症这一共同特征及气道高反应性这一相同的病理基础,探究与哮喘发作密切相关的慢性炎症及机体免疫状态标志物对早期诊断及病情监测具有重要意义。
以往临床评估哮喘患者病情严重程度多以白细胞介素6(IL-6)、肿瘤坏死因子 α(TNF-α)等血清学炎症指标作为依据,但上述指标不利于基层医院的开展。探索适用于基层医疗机构且价格经济的实验室指标对于提高哮喘临床诊疗有效性具有重要价值[13]。近年来,NLR、PLR水平等血常规指标广泛应用于各类炎症性疾病病情的评估,取得了一定优势,其中中性粒细胞参与了哮喘气道炎症反应与重塑的过程,哮喘发作状态下血小板功能与数量均会出现明显的异常,哮喘患者血小板水平呈现升高趋势,淋巴细胞等外周单个核细胞则介导了哮喘的免疫反应。据此推测,哮喘急性发作期病情可能与上述参与哮喘发病的炎症指标衍生数据存在一定的关联[14-15]。为进一步探究外周血NLR、PLR水平与哮喘患儿严重程度的相关性,该次研究对哮喘急性发作期、哮喘缓解期、健康人群的NLR、PLR两项炎症参数进行了分析,结果显示:急性发作组患儿的NLR、PLR水平较缓解组、参照组显著升高;哮喘急性发作期重度患儿的NLR、PLR水平较中度、轻度患儿显著升高,研究结论提示随着哮喘病情的加重,NLR、PLR水平呈现逐渐升高趋势,两项指标检测对于评价哮喘病情变化具有一定的价值。重度哮喘急性发作期患儿应用布地奈德治疗3个月后,NLR、PLR水平分别为(2.87±1.53)%、(122.45±62.19)%,均较治疗前显著下降(P<0.05),提示哮喘病情改善,NLR、PLR水平也趋于下降,两项指标或可作为判断用药疗效的参考依据。陈翠林等[16]研究显示,重度哮喘急性发作患儿应用布地奈德治疗3个月后,哮喘症状得以有效控制,肺功能也明显改善,NLR、PLR水平分别为 (2.94±1.48)%、(120.15±57.46)%,两项指标均较治疗前显著下降,进一步证实NLR、PLR水平下降与哮喘症状减轻密切相关,这与该次研究结果基本一致。
综上所述,哮喘急性发作期患儿的NLR、PLR水平明显升高,且NLR、PLR水平的变化对于病情严重程度评估、规范诊疗、病情监测等均有重要作用。

