心血管外科术后患者ICU获得性衰弱的影响因素及风险预测
武宁 李乐之 张红梅
(1.河南省人民医院护理部 河南省护理医学重点实验室 郑州大学人民医院,河南 郑州 450003;2.中南大学湘雅护理学院,湖南 长沙 410000)
ICU获得性衰弱是ICU患者最常见的并发症之一,是指患者在入住ICU期间,排除疾病原因出现的肌力下降[1-2],其临床特征为对称性、迟缓性四肢肌力下降[3],患者可出现腱反射减少、呼吸肌受累、脱机困难、轻瘫或四肢瘫痪[4]。ICU获得性衰弱的危害广泛,不仅会影响患者的院内治疗,而且还会影响患者的院外康复[5]。在院内治疗方面,ICU获得性衰弱会延长患者机械通气时间、住院时间,增加患者的医疗费用及死亡率[6]。在院外康复方面,ICU获得性衰弱会严重影响患者的康复与生活质量,患者在出院后仍会存在肌力下降情况,28%的ICU获得性衰弱患者会出现肢体瘫痪,甚至终身残疾[7]。随着生活水平的提高,我国心血管疾病的发病人数逐年增加,心血管外科手术数量庞大[8-9]。ICU获得性衰弱尚无有效的治疗方法,针对影响因素开展预防可能是降低ICU获得性衰弱发生的唯一有效措施[10]。目前,国内尚缺乏心血管外科术后患者发生ICU获得性衰弱的风险预测研究,ICU获得性衰弱的其他相关研究也较少,不利于心血管外科术后患者的短期治疗及远期康复。本研究采用Logistic回归分析ICU获得性衰弱发生的影响因素,并根据模型绘制受试者工作特征曲线(Receiver operating characteristic curve,ROC曲线),旨在为心血管术后患者ICU获得性衰弱的风险预测提供依据,为临床防治提供专科化指导。
1 对象与方法
1.1研究对象 选取中南大学湘雅二医院2018年3月-2019年6月进行心血管外科术后并入住心血管外科ICU的患者。纳入标准:年龄≥18岁;心血管术后转入ICU且入住ICU时间≥48 h;进行机械通气治疗;未接受早期康复治疗;知情并同意参加此次研究。排除标准:无法进行徒手肌力测试如昏迷、具有语言障碍、四肢缺陷等患者;术前肌力不正常(医学研究委员会评分<48分),如既往有神经肌肉疾病、严重心功能不全导致长期卧床的患者。根据Logistic回归样本量计算经验法[11],本研究在建模过程中纳入的临床变量为22个,取自变量个数的10倍,样本量应为220例,本研究最终纳入患者240例,符合样本量的要求。
1.2方法
1.2.1研究工具
1.2.1.1ICU获得性衰弱评估相关资料调查表 在回顾大量文献及咨询专家的基础上,自行设计调查表。(1)一般资料:年龄、性别、疾病类型、身高、体质量、体质指数、糖尿病史、慢性肾衰史、酗酒史、是否紧急手术、入住ICU天数。(2)临床特征:有无高热、低蛋白血症、感染性休克[12]、脓毒血症[13]、多器官功能衰竭[14]。(3)生化指标(以血气分析结果为准):为保证测量的准确性,有无高血糖、低血糖、高血钙、低血钙、高血钾、低血钾、高血钠、低血钠等的判断,需连续2次测量结果一致才可判定;为保证测量值在同一标准水平,取最高血乳酸值、最低pH值、最低氧合指数作为取值。(4)药物及治疗:有无糖皮质激素及神经肌肉阻滞剂的使用、血管收缩剂的种类、镇静次数、镇痛次数、有无肾脏替代治疗、机械通气时间。血管收缩剂在心血管外科的使用差异在于使用种类不同,对于病情较严重者常联合使用。故本研究采用血管收缩剂的种类作为影响因素。由于临床用药及患者病情的多变性,镇静、镇痛时间难以监测,故本研究采用镇静、镇痛次数反映患者的镇静情况。
1.2.1.2医学研究委员会评分工具(Medical research council,MRC) 该评估工具[15]针对清醒患者进行肌肉评估,对患者双侧6组肌群(腕伸展、前臂屈曲、肩外展、足背屈、膝伸展、大腿弯曲)进行分级。12组肌群的肌力均按0~5级评定,总分为60分,0分为四肢瘫痪,60分为肌力正常,当患者肌力低于48分可诊断为ICU获得性衰弱。进行MRC评分前,需先评估患者的意识状况,要求患者能清醒地回应以下简单命令中至少3项:睁眼、闭眼、看着我、伸舌、点头、皱眉。
1.2.2资料收集 研究开始前,向心血管外科ICU全体医护人员讲解研究的目的和意义,取得配合。每日由研究者采用MRC评分对研究对象进行肌力评估并记录,直至患者出科或死亡。利用自制“ICU获得性衰弱评估相关资料调查表”收集患者的一般资料及相关影响因素资料,收集方式包括询问患者、查阅电子病历及纸质病历。资料收集完毕后检查资料的完整性以及正确性,如存在疑问,应向患者以及医护人员进行现场核实。本研究共收集调查表250份,剔除信息不全或明显错误的调查表10份,最终获得有效调查表240份,有效率为96%。
1.3统计学方法 采用SPSS 19.0软件进行数据整理与分析,ICU获得性衰弱相关影响因素均为计数资料,采用频数和百分率进行统计描述。不同特征患者ICU获得性衰弱发生情况的比较采用χ2检验。将单因素分析中有统计学意义及结合临床可能有意义的变量作为自变量进行Logistic回归分析,按照α=0.05进入模型,α=0.10排除模型,将纳入的自变量以最大似然估计法(向前:LR)纳入方程进行分析。采用ROC曲线计算各影响因素的曲线下面积值(Area under the curve,AUC)及最佳截断值。P<0.05为差异有统计学意义。
2 结果
2.1ICU获得性衰弱的发生现状 240例心血管外科术后患者中,63例患者发生了ICU获得性衰弱,发生率为26.3%。患者发生ICU获得性衰弱的时间为3~16 d,平均为(5.60±3.03)d。
2.2衰弱组和非衰弱组临床资料比较
2.2.12组患者的一般情况比较 衰弱组与非衰弱组的一般情况相比,在年龄、性别、体质指数、慢性肾衰史方面差异无统计学意义(P>0.05),在有无糖尿病史及酗酒史、是否紧急手术、不同ICU入住天数方面差异有统计学意义(P<0.05),入住ICU天数与ICU获得性衰弱的发生存在相关性。见表1。
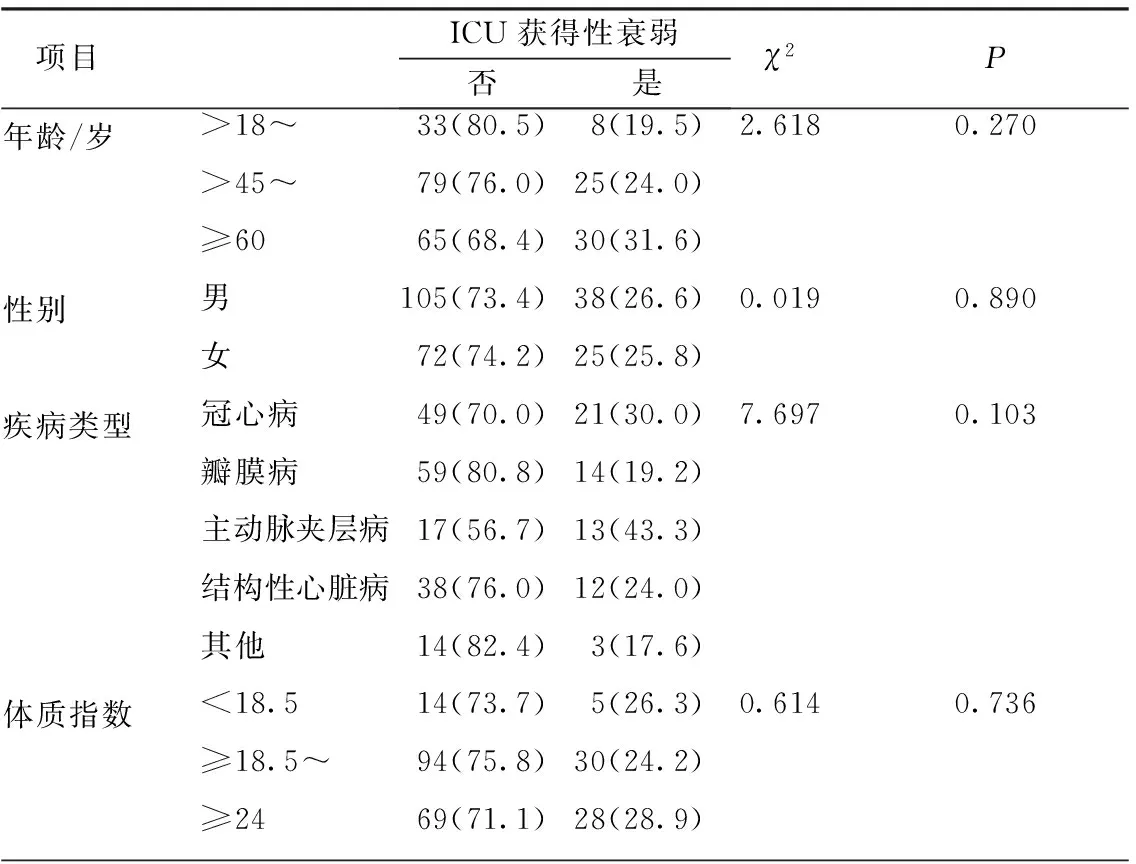
表1 2组患者的一般情况比较 (n=240) n(%)
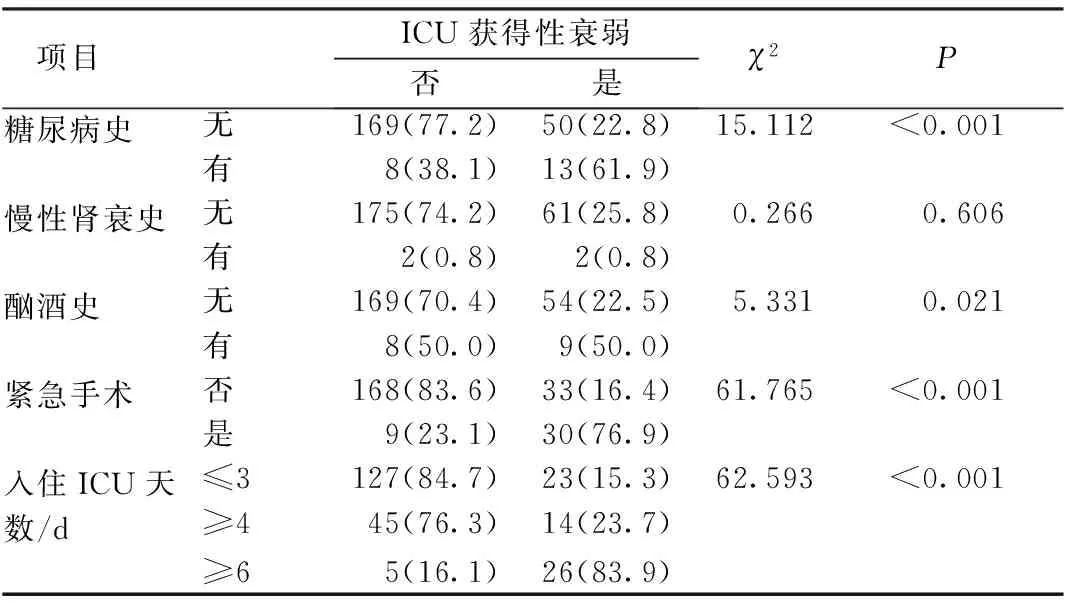
续表1 2组患者的一般情况比较 (n=240) n(%)
2.2.22组患者的临床特征比较 由表2可知,衰弱组与非衰弱组的临床特征相比,在有无高热、感染性休克、脓毒血症、多器官功能衰竭及低蛋白血症方面差异有统计学意义(P<0.05)。
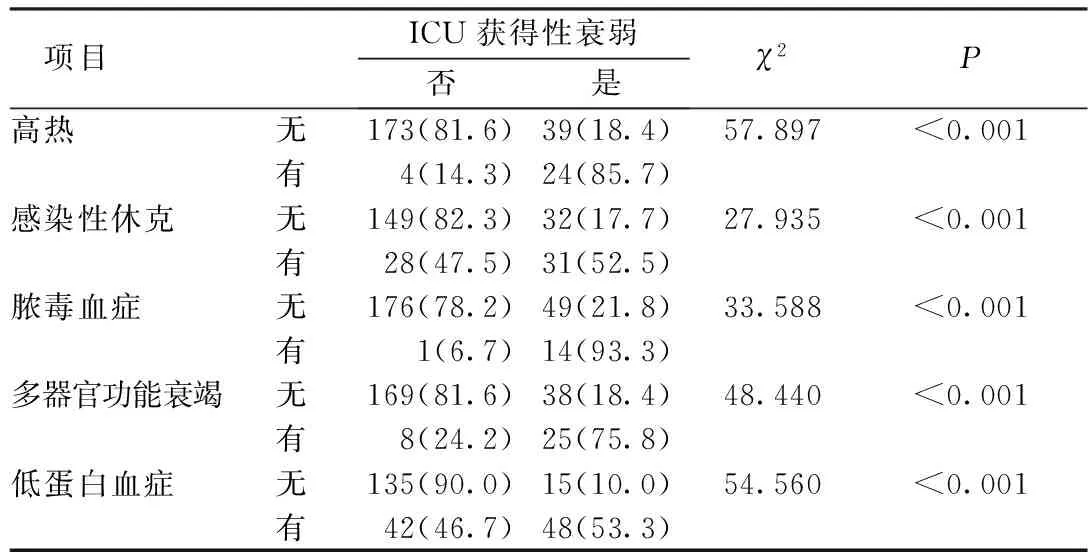
表2 2组患者的临床特征比较(n=240) n(%)
2.2.32组患者的生化指标比较 衰弱组与非衰弱组的生化指标情况相比,在有无高血糖、高血钙、高血钾、低血钠、最低PH值方面差异无统计学意义(均P>0.05);在有无低血糖、低血钙、低血钾、高血钠、最高乳酸值、最低氧合指数方面差异有统计学意义(均P<0.05)。见表3。
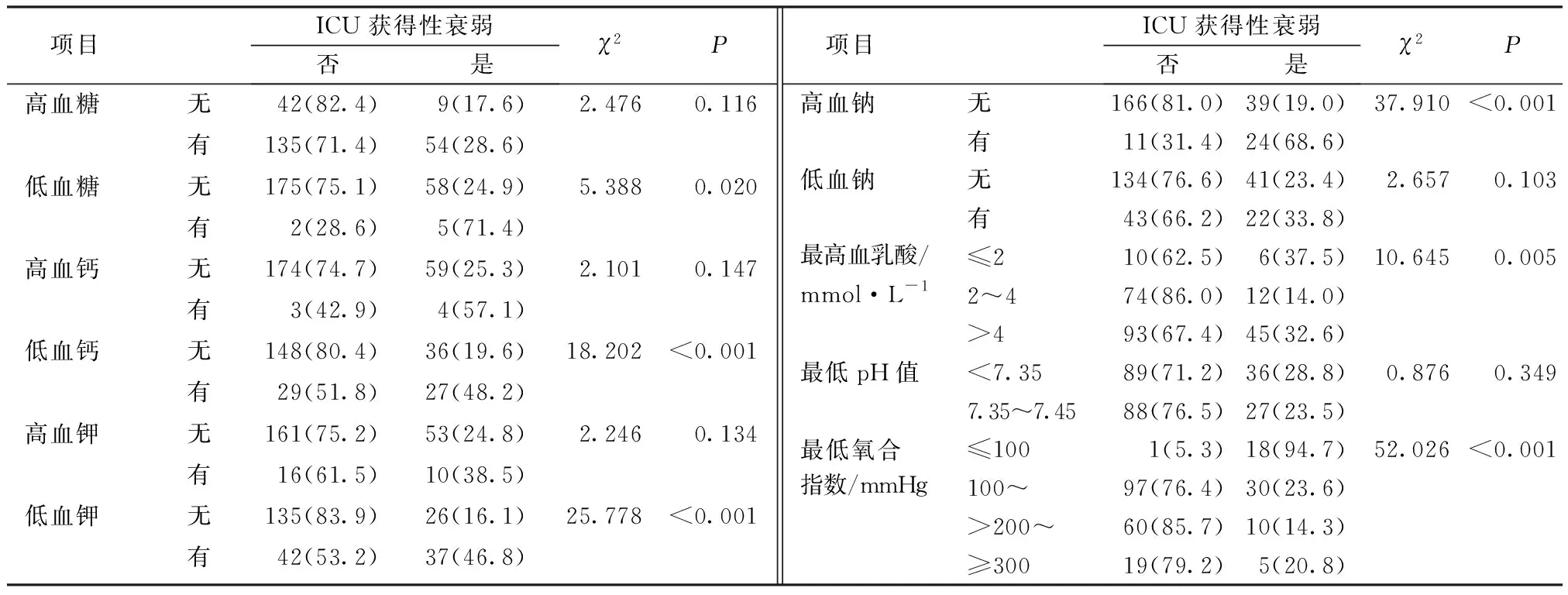
表3 2组患者的生化指标情况比较(n=240) n(%)
2.2.42组患者的药物及治疗情况比较 衰弱组与非衰弱组的药物及治疗情况相比,在有无神经肌肉阻滞剂的使用及肾脏替代治疗方面差异无统计学意义(P>0.05);在有无糖皮质激素的使用、血管收缩剂的种类、镇静次数、镇痛次数、机械通气时间方面差异有统计学意义(P<0.05)。见表4。
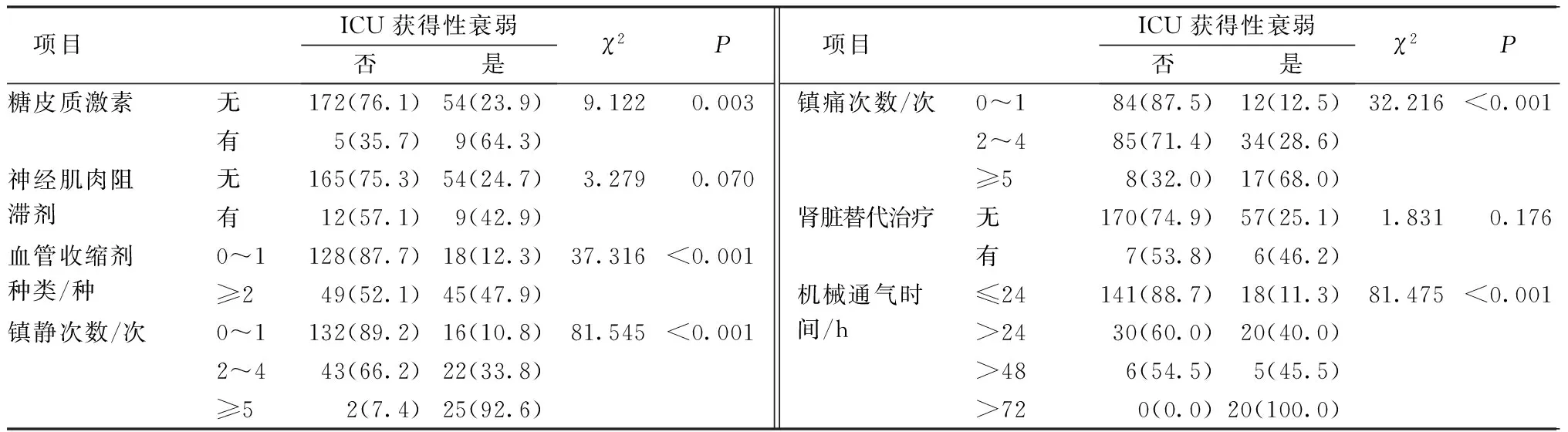
表4 2组患者的药物及治疗情况比较(n=240) n(%)
2.3心血管外科术后患者ICU获得性衰弱发生的多因素Logistic回归分析 以是否发生ICU获得性衰弱为因变量,根据表1~4结果,将单因素分析中有统计学意义的变量以及临床可能有意义的变量(年龄、高血糖)作为自变量进行Logistic回归分析。共纳入自变量22项,其中有无糖尿病史及酗酒史、紧急手术、高热、感染性休克、脓毒血症、多器官功能衰竭、低蛋白血症、高血糖、低血糖、低血钙、低血钾、高血钠及糖皮质激素使用,上述有无某种情况的变量均赋值为“无=0,有=1”,年龄、入住ICU的天数、最高血乳酸、最低氧合指数、血管收缩剂种类、镇静次数、镇痛次数、机械通气时间这些变量中等级较低的值均赋值为1,其余值依等级顺序赋值至2,3,4不等。见表5。

表5 心血管外科术后患者ICU获得性衰弱影响因素的Logistic回归分析
2.4心血管外科术后患者ICU获得性衰弱发生的ROC曲线分析 将感染性休克、低蛋白血症、血管收缩剂种类、镇静次数、机械通气时间作为检验变量构建ROC曲线,计算各变量的AUC值。上述5个变量的AUC值分别为0.667,0.762,0.765,0.817,0.833,见表6。根据ROC曲线计算最佳截断值,以约登指数最大值所对应的临界值作为各变量的最佳截断值,其中血管收缩剂种类的最佳截断值为1.5,镇静次数的最佳截断值为1.5,机械通气时间的最佳截断值为37.5。将最佳截断值四舍五入后,得出血管收缩剂2种、镇静次数2次和机械通气时间38 h为患者ICU获得性衰弱发生的最佳截断值。
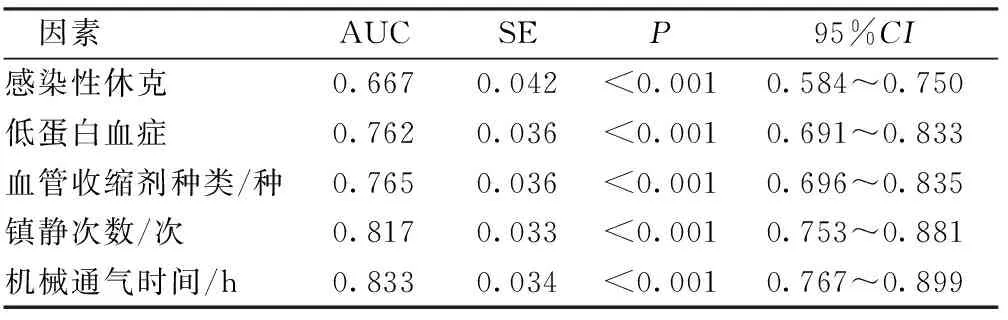
表6 不同因素预测患者ICU获得性衰弱发生的AUC值
3 讨论
3.1心血管外科术后患者ICU获得性衰弱总体发生率不高 本研究显示:心血管外科术后患者ICU获得性衰弱的发生率为26.3%,与国外研究[15-16]相比,总体发生率不高。国外研究一般以多个ICU或仅内科、外科等ICU的患者为研究对象,鲜有调查具有疾病专科特色的专科ICU,如心血管外科ICU或心脏外科ICU。在调查多个内、外科ICU的研究中,英国Connolly等[15]的研究,其发生率为73.9%,荷兰Wieske等[6]的研究,其发生率为45.1%。在仅调查内科ICU的研究中,其发生率为25%~31%,仅调查外科ICU的研究中,其发生率为56%~74%[16]。分析本研究与国外大多数研究的发生率差异的原因,可能为调查的ICU不同,本研究选取的ICU具有明显的专科疾病特色,一定程度上避免了综合性ICU中不同疾病对研究结果的干扰。
3.2心血管外科术后患者ICU获得性衰弱的影响因素分析
3.2.1感染性休克 本研究结果显示:感染性休克是心血管外科术后患者发生ICU获得性衰弱的独立影响因素,感染性休克患者发生ICU获得性衰弱的风险是无感染性休克患者的5.048倍。Anastasopoulos等[17]在希腊综合ICU进行的前瞻性队列研究结果显示,ICU获得性衰弱组与未患ICU获得性衰弱组感染性休克的发生率差异有统计学意义。加拿大Abdelmalik等[18]经多因素Logistic回归分析显示,感染性休克患者发生ICU获得性衰弱的风险比未患感染性休克者高2.079倍,与本研究结果类似。分析原因,可能为感染性休克患者伴有严重感染及循环衰竭,常需联合应用多种抗菌药物及生命支持手段,这些特点使患者易出现微血管环境及代谢改变、炎症介质增加,导致肌肉细胞缺血缺氧,合成降低而分解增加,发生ICU获得性衰弱的风险增加[19]。这提示医务人员在临床工作中需高度重视感染性休克患者的肌力情况,将其列为高危人群重点防治。
3.2.2低蛋白血症 本研究结果显示:低蛋白血症是心血管外科术后患者发生ICU获得性衰弱的独立预测因子,低蛋白血症患者发生ICU获得性衰弱的风险是无低蛋白血症患者的3.276倍。与Nanas等[20]的一项前瞻性观察研究结果一致。分析原因,可能与低蛋白血症造成血浆胶体渗透压及抗菌药物的结合率降低有关,使有效循环血量不足,患者发生严重感染的风险增加,导致肌肉细胞缺血缺氧、炎性毒性物质损害周围神经[21-22]。因此,临床医务人员应优化患者的蛋白质摄入方案,降低患者低蛋白血症的发生率。然而,蛋白质并不是越充足越好,过高蛋白的营养供给反而会造成骨骼肌的萎缩[23-24]。临床医务人员今后可探索心血管外科术后患者蛋白质补给的最佳治疗量,以实现降低患者低蛋白血症发生率及保护患者肌力两者的平衡。
3.2.3血管收缩剂种类 血管收缩剂在心血管外科术后患者中应用广泛,由于其药物本身的特殊性及患者血流动力学的多变性,使用过程中出现微小偏差均会影响患者病情,导致其发生严重不良反应[25]。本研究结果显示,血管收缩剂的种类是ICU获得性衰弱的独立影响因素,患者血管收缩剂的种类越多,发生ICU获得性衰弱的风险越高。2017年美国一项回顾性研究[18]显示,若患者使用血管收缩剂,其发生ICU获得性衰弱的风险是未使用者的3.655倍。Stevens等[26]纳入国外24篇ICU获得性衰弱影响因素的文献进行系统评价,证实血管收缩剂是ICU获得性衰弱的可靠影响因素。本研究结果与上述研究类似,并对血管收缩剂与ICU获得性衰弱的关系进行细化研究,证实血管收缩剂的种类与ICU获得性衰弱的发生有关。分析原因,可能为当联合使用多种血管收缩剂时,不同种类药物的作用机制及副作用将会叠加,对患者全身的影响程度与范围将愈加严重,对患者肌力的影响将更广泛。临床医务人员应动态评估患者的病情,严格把控药物的使用原则,以减少对患者不必要的长期联合使用多种血管收缩剂的情况。
3.2.4镇静次数 本研究结果显示,镇静次数是ICU获得性衰弱的独立影响因素,患者镇静次数越多,发生ICU获得性衰弱的风险越高,与既往研究结果[27-28]一致。国内马洁葵等[27]的研究显示,镇静是ICU获得性衰弱的独立影响因素,与本研究结果类似。国外学者[28]开展了一项多中心的前瞻性观察研究,共计39个国家494个ICU参与此研究,结果发现,镇静剂是患者发生ICU获得性衰弱的重要影响因素。分析原因,可能与频繁镇静药物的使用导致患者活动能力受限有关。当患者频繁使用镇静药物时,肌肉的活动频率下降、活动时间缩短、负荷降低,引发肌肉形态、结构发生改变,最终导致肌肉萎缩[22]。2018年中华医学会重症医学分会发布了我国成人ICU镇痛和镇静指南[29],指南建议在实施镇静治疗前后,应常规评估患者的器官功能状况及储备能力,制定个体化的镇静方案,并实施以目标为指导的镇静策略。因此,临床医务人员可以上述指南为指导,优化镇静方案,实现镇静最小化,增加患者的苏醒时间,为患者的早期活动提供条件,从而降低ICU获得性衰弱的发生率。
3.2.5机械通气时间 心血管外科术后患者因术中体外循环、术后麻醉未清醒、血流动力学及生命体征不稳定等原因,需使用机械通气稳定患者病情。以往有研究[30]显示,机械通气患者是ICU获得性衰弱的高发人群,患者机械通气数小时后即会发生ICU获得性衰弱。本研究结果显示,机械通气是ICU获得性衰弱的独立影响因素,患者机械通气时间越长,发生ICU获得性衰弱的风险越高。国外ICU获得性衰弱的风险预测模型[31]中,机械通气时间是多个预测模型的重要风险预测因子,与本研究结果一致。分析原因,可能为长期机械通气患者运动长时间受限,破坏了肌蛋白的合成和分解平衡,这与镇静次数造成ICU获得性衰弱的原因类似;长期机械通气患者因膈肌长时间未发挥作用,造成膈肌的失用性萎缩,导致患者发生呼吸肌无力,出现呼吸肌依赖、脱机困难,此种情况又反过来增加了患者运动受限的时间,如此恶性循环,ICU获得性衰弱的发生风险大大增加[32-33]。因此,要消除机械通气时间对患者肌力的不利影响,需从缩短患者运动受限的时间及加强呼吸肌的锻炼两方面切入,加快患者肌肉功能的恢复,尽快摆脱对呼吸肌的依赖。
3.3ROC曲线对ICU获得性衰弱发生的预测分析 本研究结果利用ROC曲线分析不同影响因素对ICU获得性衰弱发生的预测效果,以AUC值作为预测准确性的评价指标,AUC值0.5~0.7,说明准确性较低;0.7~0.9,说明准确性较高;大于0.9则说明准确性极高[34]。本研究结果显示:感染性休克的AUC值为0.667,准确性较低;低蛋白血症、血管收缩剂使用种类、镇静次数、机械通气时间的AUC值分别为0.762、0.765、0.817和0.833,准确性较高。以约登指数最大值所对应的临界值作为各变量的最佳截断值,结果显示,血管收缩剂2种、镇静次数2次和机械通气时间38 h为患者ICU获得性衰弱发生的最佳截断值,说明血管收缩剂种类大于2种、镇静次数大于2次以及机械通气大于38 h的患者,发生ICU获得性衰弱的风险较高。Ballve等[35]和Witteveen等[36]构建了ICU获得性衰弱的预测模型,对模型的整体预测能力进行了评价,但未对各个影响因素对ICU获得性衰弱的截断值及预测效能进行分析,与本研究不同。在临床工作中,在保证患者安全及治疗效果的前提下,应尽量控制血管收缩剂的使用种类在2种以内、镇静次数在2次以内、机械通气时间在38 h以内,但需进一步研究上述临界值的普适性。
综上所述,心血管外科术后患者ICU获得性衰弱总体发生率不高,感染性休克、低蛋白血症、血管收缩剂种类、镇静次数、机械通气时间是该类患者ICU获得性衰弱的独立影响因素,且血管收缩剂种类大于2种、镇静次数大于2次以及机械通气大于38 h是ICU获得性衰弱发生的最佳截断值。因此,医务人员可根据本研究的相关影响因素及临界值,防治心血管外科术后患者ICU获得性衰弱的发生。受人力、物力资源及时间限制,本研究仅调查了长沙市一所三甲医院,故存在一定的区域性限制,建议今后可开展多中心的调查研究,扩大样本覆盖区域,充分研究我国心血管外科术后患者发生ICU获得性衰弱的现状及影响因素。

