布地奈德气管内滴入联合机械通气在预防早产儿支气管肺发育中的应用
殷艳
(河南省驻马店市中医院儿科 驻马店 463000)
肺表面活性物质(PS)的应用提高了新生儿呼吸窘迫综合征(NRDS)的抢救成功率,而支气管肺发育不良(BPD)是NRDS 的常见并发症,特别在极低出生体质量早产儿中发病率居高不下,威胁患儿生命,影响患儿健康及生长发育[1~2]。BPD 除与胎龄小、体质量低、发育不成熟等相关外,还与炎症反应有关,故考虑在予以机械通气(呼吸支持)等基础治疗外加入抗炎药物,以探究治疗效果。糖皮质激素(GC)具有高效抗炎作用,其中布地奈德抗炎作用较强,且全身不良反应小,而全身静脉激素运用会带来各种不利因素。基于此,本研究探讨布地奈德气管内滴入+ 机械通气对极低出生体质量早产儿BPD预防的影响。现报道如下:
1 资料与方法
1.1 一般资料回顾性分析2018 年1 月~2019 年8 月我院63 例极低出生体质量早产儿,予以PS+ 机械通气治疗的31 例为对照组,予以PS+ 机械通气+布地奈德气管内滴入治疗的32 例为研究组。研究组男17 例,女15 例;胎龄27~32 周,平均(29.49±1.23) 周;出生体质量1 250~1 495 g,平均体质量(1 371.26±58.57)g;Apgar 评分7~10 分,平均评分(8.69±0.36)分。对照组男18 例,女13 例;胎龄26~32 周,平均(28.98±1.45) 周;出生体质量1 280~1 490 g,平均体质量(1 380.45±49.84)g;Apgar评分7~10 分,平均评分(8.73±0.32)分。两组基线资料(性别、胎龄、出生体质量、Apgar 评分)均衡可比(P>0.05)。
1.2 入组标准
1.2.1 纳入标准(1)入选患儿为极低出生体质量早产儿:(2)胎龄≤32 周、出生体质量<1 500 g,出生后即转入NICU;(3)有宫内感染,患儿出生4 h 内发生NRDS;(4)临床资料完整。
1.2.2 排除标准(1)伴室间隔缺损、房间隔缺损、动脉导管未闭外的严重先天性心脏病;(2)伴严重先天性畸形;(3)合并呼吸系统畸形;(4)染色体异常;(5)膈疝;(6)合并Ⅲ~Ⅳ级颅内出血。
1.3 治疗方法
1.3.1 对照组予以PS+ 机械通气治疗,使用无创高频呼吸机[德国,3090(MedinCNO)]的高频振荡通气模式予以呼吸支持,设置参数:频率7~12 Hz、振幅4~10 级、Medin (5~10 cm H2O)、SLE5000(7~15 cm H2O)等。出生4 h 内气管插管滴入70 mg/kg 注射用牛肺表面活性剂(国药准字H20052128),滴入时患儿上身抬高30°,分平卧、左侧卧、右侧卧用药,观察6~12 h,吸氧浓度(FiO2)>0.4 时需重复给药1 次。
1.3.2 研究组予以PS+ 机械通气+ 布地奈德气管内滴入治疗,机械通气同对照组,70 mg 牛肺表面活性剂中加入0.25 mg 吸入用布地奈德混悬液(注册证号H20140475)气管内滴入。
1.4 观察指标(1)比较两组康复进程,包括高流量用氧时间、撤机时间、停氧时间、在院天数。(2)比较两组给药前、给药后6 d 血气分析指标变化,采用血气分析仪检测动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)。(3)比较两组BPD 发生率,BPD判定标准:氧依赖超过28 d,X 线显示肺部炎症与渗出。
1.5 统计学分析采用SPSS22.0 统计学软件数据分析,计量资料以(±s)表示,行t检验,计数资料以%表示,行χ2检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 两组康复进程比较研究组高流量用氧时间、撤机时间、停氧时间均短于对照组(P<0.05);两组在院天数比较无显著性差异(P>0.05)。见表1。
表1 两组康复进程比较(d, ±s)

表1 两组康复进程比较(d, ±s)
注:与对照组比较,*P<0.05。
组别 n 高流量用氧时间 撤机时间 停氧时间 在院天数研究组对照组32 31 5.91±1.07*7.87±1.25 8.03±1.63*12.71±1.19 15.25±3.87*22.96±4.12 28.91±4.61 30.43±5.02
2.2 两组血气分析指标比较给药前,两组PaO2、PaCO2比较无显著性差异(P>0.05);给药后6 d,两组PaO2、PaCO2均优于给药前,且研究组PaO2高于对照组,PaCO2低于对照组(P<0.05)。见表2。
表2 两组血气分析指标比较(mm Hg, ±s)
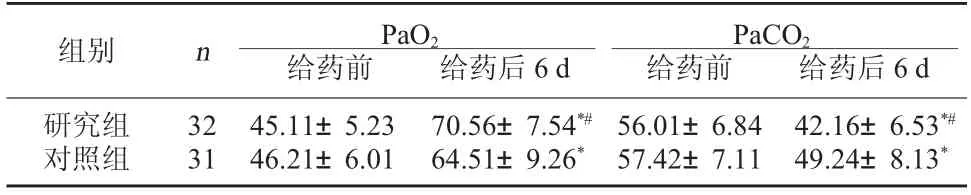
表2 两组血气分析指标比较(mm Hg, ±s)
注:与同组给药前比较,*P<0.05;与同期对照组比较,#P<0.05。
PaCO2给药前 给药后6 d研究组对照组组别 n PaO2给药前 给药后6 d 32 31 45.11±5.23 46.21±6.01 70.56±7.54*#64.51±9.26*56.01±6.84 57.42±7.11 42.16±6.53*#49.24±8.13*
2.3 两组BPD 发生率比较研究组BPD 发生1例,对照组BPD 发生9 例,研究组BPD 发生率3.12%(1/32)低于对照组29.03%(9/31)(P<0.05)。
3 讨论
NRDS 是由肺泡Ⅱ型上皮细胞分泌PS 能力下降所致,从NRDS 到BPD 是逐渐发生的。随着围生期医疗水平的提高,能救治成活的极低出生体质量早产儿呈增多趋势,但发育不成熟的肺受到气压伤、炎症因子的损坏致使早产儿BPD 发生率上升,故探寻合理有效的治疗方案对早产儿恢复极其重要[3~4]。
气管滴入PS 及机械通气等是预防极低出生体质量早产儿发生BPD 及其他并发症的常规手段,但并未明显减少患儿BPD 的发生[5~6]。本研究采用PS+机械通气+ 布地奈德气管内滴入治疗极低出生体质量早产儿,结果显示,研究组高流量用氧时间、撤机时间、停氧时间短于对照组,给药后6 d,研究组PaO2高于对照组,PaCO2低于对照组,BPD 发生率低于对照组(P<0.05),表明在常规治疗基础上增加布地奈德气管内滴入,能促进患儿恢复,改善患儿通气状态,还可降低BPD 发生风险。分析原因:气管内滴入PS 常规治疗NRDS,借助肺表面张力利于布地奈德弥散至患儿呼吸道终末支气管、肺泡组织,PS促进布地奈德均匀分布于肺泡,加速药物溶解、吸收;布地奈德局部抗炎作用强,能减少促炎细胞因子释放量,如IL-1、IL-6、TNF-α 等的生成进而发挥抗炎作用,从而抑制肺泡的炎症反应,作用机制在于GC 通过膜联蛋白1 合成介导,能抑制磷脂酶A2表达,阻断花生四烯酸生成,控制白细胞黏附及迁移,同时GC 可抑制环氧合酶Ⅰ、环氧合酶Ⅱ,强化抗炎作用,但比多数GC 半衰期短,在肝脏或其他组织代谢速率快,全身不良反应小;布地奈德与肺泡Ⅱ型细胞受体特异性结合,产生多种激素相关蛋白,进而作用于肺泡Ⅱ型细胞,促进PS 合成、释放,能降低肺微血管通透性,减少肺水肿,改善肺功能[7~8]。
综上所述,在机械通气等治疗基础上增加布地奈德气管内滴入,能缩短极低出生体质量早产儿康复进程,改善患儿血气分析,并能降低BPD 发生率。

