宫腔镜电切术联合孕激素治疗子宫内膜息肉的效果及对患者病情复发率的影响
姚宗花,吴瑞雪,孙苗苗,张莹莹,南芳芳
(滨州医学院附属医院妇科,山东 滨州 256603)
子宫内膜息肉(endometrial polyps,EP)是妇科一种较为常见的子宫内膜病变。EP是由子宫内膜表面突出、子宫内膜腺体及间质增生构成的良性结节。EP患者可发生阴道异常出血,病情严重者可发生恶性病变及不孕症[1]。临床上常对EP患者进行宫腔镜电切术。宫腔镜电切术具有手术创伤小、手术时间短、术后患者恢复快等优势。接受宫腔镜电切术后的EP患者的病情易复发[2]。地屈孕酮可降低子宫内膜增生及癌变的发生风险[3]。在本研究中,笔者选取2017年1月至2019年12月期间在滨州医学院附属医院接受诊治的106例EP患者作为研究对象,探讨用宫腔镜电切术联合孕激素治疗EP的效果及对患者病情复发率的影响。
1 资料与方法
1.1 一般资料
选取2017年1月至2019年12月期间在滨州医学院附属医院接受诊治的106例EP患者作为研究对象。其纳入标准是:1)病情符合《妇产科学》中关于EP的诊断标准[4]。2)其病情经超声检查、宫腔镜检查及病理检查后被确诊为EP。3)为已婚已育女性,且无再次生育的要求。4)具有进行宫腔镜电切术的指征。5)无药物过敏史。6)患者及其家属对本研究知情同意,并签署了参与本次研究的知情同意书。7)本次研究获得了滨州医学院附属医院医学伦理委员会的批准。其排除标准是:1)存在手术禁忌证或使用孕激素治疗的禁忌证。2)合并有子宫脱垂、盆腔感染、阴道恶性肿瘤等生殖系统疾病。3)近3个月内接受过内分泌治疗。4)合并有感染性疾病或存在凝血功能障碍。5)已经绝经。将这106例患者分为参照组(53例)和研究组(53例)。参照组患者的年龄为28~46岁,平均年龄为(33.57±3.19)岁;其病程为3~15个月,平均病程为(8.93±2.07)个月;其中,单发EP患者有35例,多发EP患者有18例;其息肉的直径为5~13 mm,平均息肉的直径为(7.16±1.93)mm。研究组患者的年龄为28~46岁,平均年龄为(33.41±3.12)岁;其病程为3~15个月,平均病程为(8.82±2.01)个月;其中,单发EP患者有33例,多发EP患者有20例;其息肉的直径为5~13 mm,平均息肉的直径为(7.24±1.98)mm。两组患者的一般资料相比,P>0.05,具有可比性。
1.2 方法
在两组患者月经干净3~7 d内,对其进行宫腔镜电切术,方法是:1)采用美国奥林巴斯公司生产的内窥镜系统对患者进行治疗。该系统包括宫腔镜(外鞘直径为10 mm)、电切环、自动液体膨宫器。术前2 h,将安舒扩(生产厂家为江西诺德医疗器械有限公司,批准文号为器械注准20182180163)置入患者的宫颈管内,以扩张其宫颈。将浓度为0.9%的氯化钠溶液作为膨宫液,最大膨宫压力为100 mmHg。2)协助患者取膀胱截石位,并对其进行静脉麻醉。对患者的阴道、宫颈进行常规消毒。探测患者宫颈的深度,使用扩宫棒扩张宫颈管至10 mm。3)为患者置入宫腔电切镜,以200~240 mL/min的速率为其注入膨宫液。将电切的功率设置为70~80 W,将电凝的功率设置为50~60 W。为患者置入宫腔检查镜。全面观察患者的宫腔,明确其息肉的位置、大小、数量、息肉蒂部与周围组织的关系等。使用环状双极电极切除并取出息肉及蒂部下1~2 mm的内膜组织。对切除的组织标本进行病理检查。4)术后,使用抗生素对患者进行预防感染的治疗。术后,使用地屈孕酮片(生产厂家为Abbott Healthcare Products B.V.,批准文号为国药准字H20170221,规格为10 mg/片)对研究组患者进行治疗。地屈孕酮片的用法是:口服,10 mg/次,2次/d,从月经周期的第11~24 d,每月连续用药14 d,连续治疗3个月。
1.3 观察指标
比较两组患者术前、术后6个月子宫内膜的厚度、月经量及其术后6、12个月病情的复发率。术前、术后6个月,采用美国GE-LOGIQ-E9高档彩超仪对患者子宫内膜的厚度进行测量,采用卫生巾称重法对其月经量进行测量。
1.4 统计学方法
对本次研究中的数据均采用SPSS 21.0统计软件进行处理,计量资料用均数±标准差(±s)表示,采用t检验,计数资料用百分比(%)表示,采用χ²检验。以P<0.05表示差异具有统计学意义。
2 结果
2.1 两组患者子宫内膜的厚度及月经量的比较
术前,两组患者子宫内膜的厚度及月经量相比,P>0.05。术后6个月,研究组患者子宫内膜的厚度薄于参照组患者,其月经量少于参照组患者,P<0.05。详见表1。
表1 两组患者子宫内膜的厚度及月经量的比较(± s)
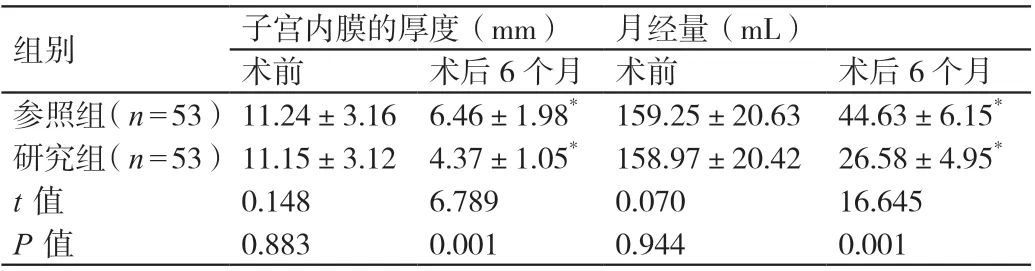
表1 两组患者子宫内膜的厚度及月经量的比较(± s)
注:*与术前比较,P<0.05。
组别 子宫内膜的厚度(mm) 月经量(mL)术前 术后6个月 术前 术后6个月参照组(n=53)11.24±3.16 6.46±1.98* 159.25±20.63 44.63±6.15*研究组(n=53)11.15±3.12 4.37±1.05* 158.97±20.42 26.58±4.95*t值 0.148 6.789 0.070 16.645 P值 0.883 0.001 0.944 0.001
2.2 两组患者术后6个月、12个月病情复发率的比较
术后6个月,两组患者病情的复发率相比,χ2=0.643,P>0.05。术后12个月,研究组患者病情的复发率低于参照组患者,χ2=5.735,P<0.05。详见表2。
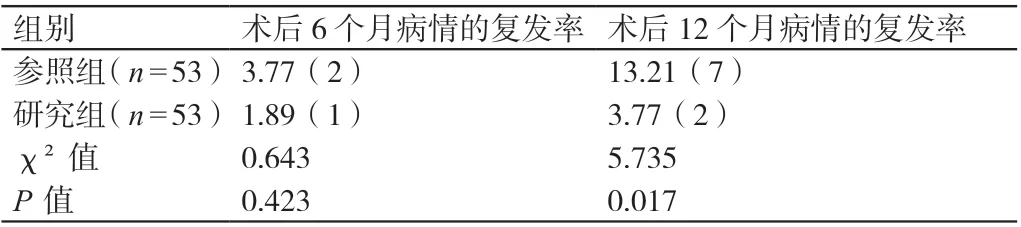
表2 两组患者术后6个月、12个月病情复发率的比较[%(例)]
3 讨论
相关的临床研究表明,罹患EP是导致患者阴道异常出血、不孕的主要原因之一。有70%~90%的EP患者存在月经过多、经期延长、不规则出血等情况。有研究表明,EP患者出现月经过多、经期延长、不规则出血等情况可能与静脉血流瘀滞、息肉间质出血导致的息肉顶端坏死和出血有关[5]。子宫局部内膜过度生长是导致患者罹患EP的主要因素。EP的病因及病机较为复杂。内分泌因素(雌激素过多)、炎性因素、肥胖、罹患糖尿病、乳腺癌术后长期服用他莫昔芬等均是导致患者发生EP的危险因素[6]。近年来,EP的发病率呈逐年上升的趋势。目前临床上一致认为,对于息肉的直径<1 cm的患者可先进行临床观察,对于息肉的直径>1 cm的患者应进行手术治疗。宫腔镜电切术常被用于EP的治疗中。在宫腔镜直视下对EP患者进行息肉切除术的成功率较高,可一次性切除所有病灶,但术后其病情易复发。本次研究的结果显示,术后6个月,研究组患者子宫内膜的厚度薄于参照组患者,其月经量少于参照组患者,P<0.05。这说明,用宫腔镜电切术联合孕激素治疗EP可减少患者子宫内膜的厚度和月经量。雌激素分泌过多是EP的常见病因,通过调节孕激素的水平可改善患者子宫内膜增生的情况。本研究在术后对EP患者补充外源性孕激素,可激活其体内孕激素及雌激素的活动,促进其子宫内膜由增殖期转向分泌期,促使其残旧子宫内膜的剥离、脱落,抑制其子宫内膜的增生,进而可维持其正常的月经周期,改善其月经症状。宫腔镜电切术后为EP患者补充孕激素可促进其子宫内膜的萎缩,进而起到反向止血的效果,进而改善其阴道不规则出血的症状[7]。本次研究的结果显示,术后12个月,研究组患者病情的复发率低于参照组患者,P<0.05。此研究的结果与周艳等[8]的研究结果相似。
综上所述,用宫腔镜电切术联合孕激素治疗EP的效果较好,可降低患者术后病情的复发率。

